新型冠状病毒肺炎流行期间AMI救治状况的临床研究
刘寅,路鹏举,高明东,肖健勇,李春洁,李长平,王慧,王霁翔,张楠,李晓卫,赵海旺,豆静,白苗娜,石雨田,赵佳,昝淳,高静,郭志刚△
新型冠状病毒肺炎(coronavirus disease 2019,COVID-19)病原体新型冠状病毒(SARS-CoV-2)较严重急性呼吸综合征(SARS)冠状病毒和中东呼吸综合征(MERS)冠状病毒具有更强的传染性,全国各地均采取各种措施控制疾病传播[1]。各省市包括天津市均启动公共卫生事件一级响应,急性心肌梗死(AMI)作为发病急、病死率高且需要早期诊治的疾病,其医疗救治受到一定影响。目前AMI 的院内病死 率 国 内 报 道 为 2.6%~5.8%[2-4],国 外 为 4%~12%[5-7]。2020 年2 月新版心肌梗死救治指南《新型冠状病毒防控形势下AMI诊治流程和路径中国专家共识(第1 版)》亦增加了COVID-19 鉴别流程,调整了AMI再灌注治疗原则[8]。在患者血流动力学稳定前提下尽量采取包括溶栓在内的药物治疗,如必须急诊手术治疗,则启动疫情期间急诊手术快速反应预案。本院AMI 救治团队积极响应国家防疫工作,严格把握“疫情第一、风险评估、首选保守、确保防护”的AMI 救治原则。且疫情期间严格遵守COVID-19 鉴别诊断流程,无确诊及疑似病例收入病房。天津市胸科医院是天津市最大的AMI救治中心,本研究通过对比我院不同年度同期AMI 患者的救治情况,总结COVID-19 流行期间AMI 救治患者的特点和院内临床结局。
1 对象与方法
1.1 研究对象 基于横断面研究的基础上,收集不同年度的同期临床诊疗数据,将天津市胸科医院收治的AMI患者按照是否为COVID-19流行期间收治分为2组。由于2020年1月20 日国家卫健委宣布COVID-19 定为乙类传染病并按甲类传染病防控[8],纳入2020年1月20日—2020年2月20日接诊的AMI 患者,命名为COVID-19 流行期间组(133 例),纳入2019 年 1 月 20 日—2019 年 2 月 20 日接诊的 AMI 患者,命名为非COVID-19 流行期间组(314 例)。纳入患者符合第4 版全球心肌梗死统一定义[9]且发病处于1周内。
1.2 COVID-19 流行期间救治流程 天津市胸科医院结合COVID-19流行趋势及当前AMI救治最佳指南[8,10-12],制定了疫情期间诊疗流程。所有AMI患者首诊于急诊室,首先完善血常规、胸片或胸部CT等检查鉴别是否合并COVID-19。对于急性ST段抬高型心肌梗死(STEMI)发病时间在12 h内者,首选第3代溶栓药物行溶栓治疗,若存在溶栓禁忌证或溶栓失败,对于排除COVID-19 并评估经皮冠状动脉介入治疗(PCI)获益大于风险者,则在符合要求的指定导管室行PCI治疗,对于疑似或确诊COVID-19 者行药物保守治疗。对于STEMI 发病时间>12 h 者,排除 COVID-19 并且评估 PCI 获益大于风险者行PCI 治疗。对于非ST 段抬高型心肌梗死(NSTEMI)原则上首先药物保守治疗,根据危险分层,除外COVID-19 的极高危者可综合考虑PCI 风险及获益,酌情行急诊PCI治疗。
1.3 资料收集 所有数据为回顾性收集,从急诊电子病历系统、住院电子病历系统、中国胸痛中心填报数据途径获得,包括急诊救治及住院救治相关资料。收集内容包括:人口学特征、既往病史、临床检查及治疗、转归。
1.4 观察指标 主要观察指标为2 组的院内全因病死率,包括心源性及非心源性死亡。次要观察指标:(1)24 h 内AMI 接受再灌注治疗比例。(2)患者从发病到首次医疗接触(FMC)时间。(3)STEMI 人群从患者进门至球囊扩张时间(D-to-B)和总缺血时间(症状发作至导丝通过时间)。
1.5 统计学方法 采用SAS 9.4 统计软件完成所有数据分析。计量资料经正态性检验,其结果显示均不满足正态分布(P<0.1),故采用中位数及四分位数[M(P25,P75)]表示,组间比较采用Wilcoxon 秩和检验。计数资料以构成比或例(%)表示,组间比较采用χ2或Fisher确切概率法。以双侧P<0.05为差异有统计学意义。
2 结果
2.1 2 组基线资料比较 相同时期内COVID-19 流行期间就诊的AMI 人数明显减少,未发现疑似或确诊COVID-19的AMI患者。2组间心肌梗死史比例、PCI 史比例、心率、Killip 分级差异有统计学意义(P<0.05),见表1。COVID-19 流行期间组的AMI患者合并更多的基础疾病,心功能更差。
2.2 治疗情况 2 组的治疗场所、再灌注治疗措施之间的差异有统计学意义(P<0.05),COVID-19 流行期间组接受溶栓治疗和保守治疗的比例明显升高,而急诊PCI比例下降(P<0.05),见表2。
2.3 病死率 COVID-19流行期间AMI院内病死率明显高于非COVID-19 流行期(14.3%vs. 1.6%,P<0.01),见图1。按照STEMI及NSTEMI分层统计,流行期间组病死率均高于非流行期间组(P<0.05),而2组间24 h 内再灌注治疗比例差异无统计学意义。COVID-19流行期间组的FMC时间长于非流行期间组(P<0.05)。对于STEMI患者,COVID-19流行期间D-to-B 时间和总缺血时间较非流行组延长(P<0.05)。见表3。
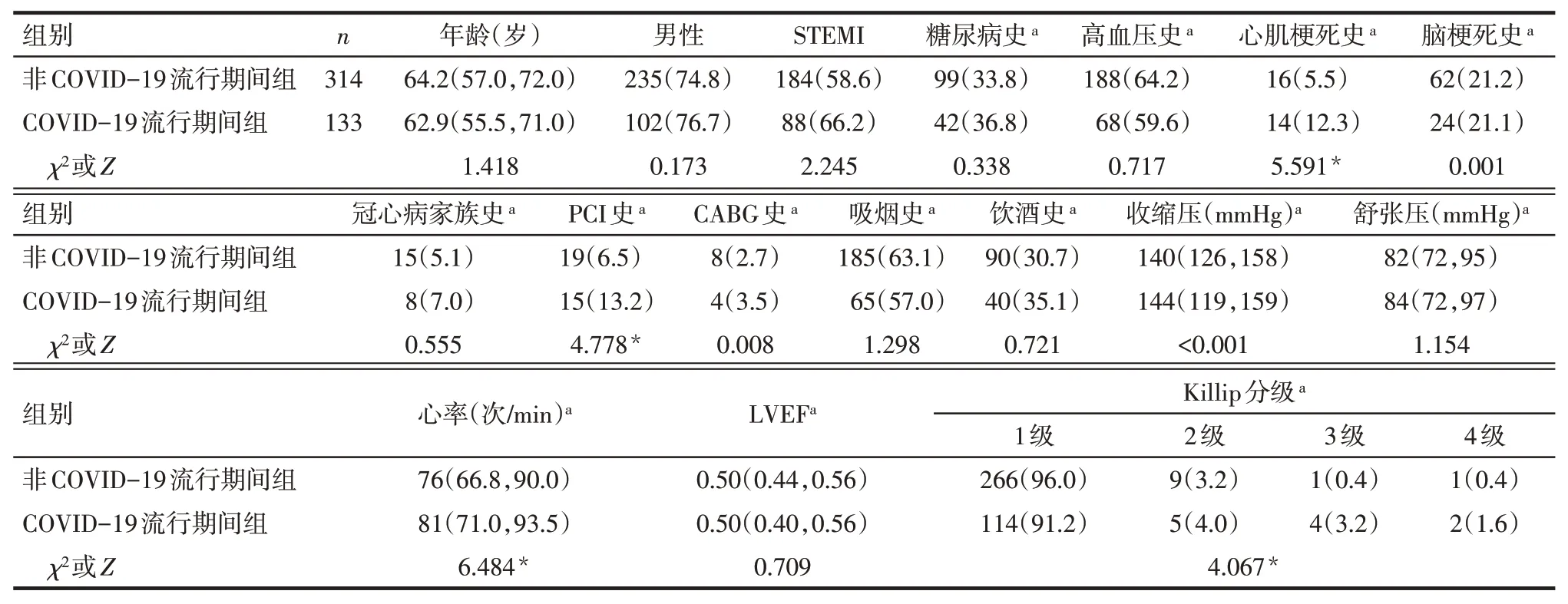
Tab.1 Comparison of baseline data between the two groups表1 2组基线资料比较
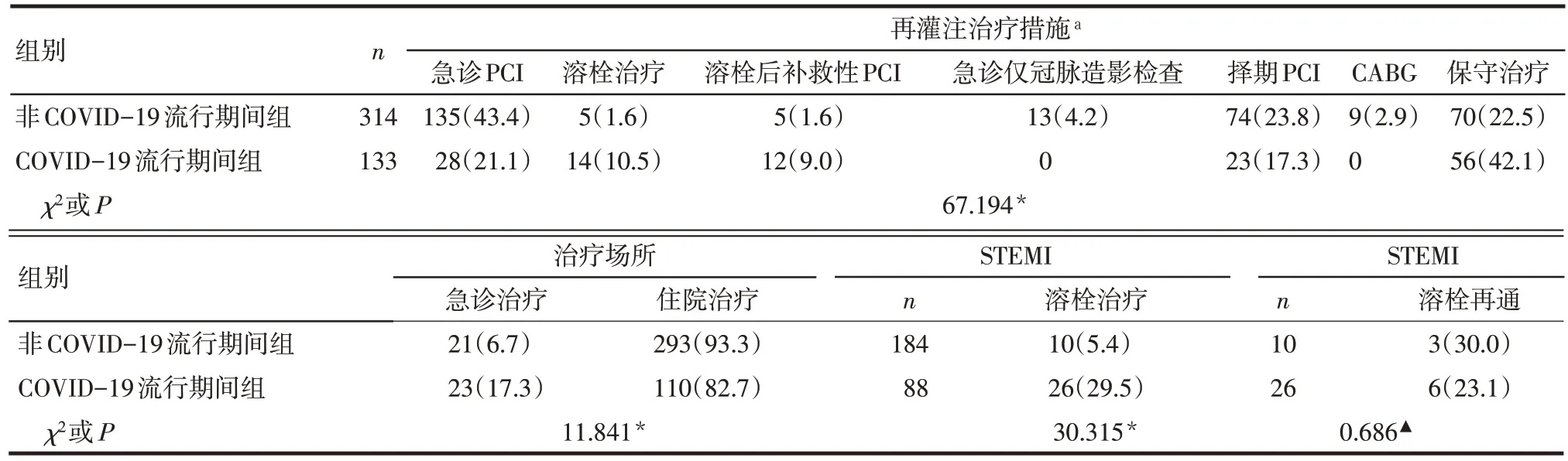
Tab.2 Comparison of treatment between the two groups表2 2组治疗情况比较
3 讨论
本研究为评估COVID-19疫情期间AMI救治情况的观察性研究,发现COVID-19流行期间存在AMI患者就诊时间较晚、急诊PCI延迟的现象,尽管最大程度保证AMI接受早期再灌注治疗,但院内病死率较COVID-19流行前明显升高,尤其急诊室死亡比例明显升高。
COVID-19 流行期间收治的AMI 人数明显减少,按照疫情前指南推荐STEMI首选在120 min内转诊至具有急诊PCI 能力的医院[12],就诊患者减少可能为交通管制、疫情期间AMI就近治疗原则所致[8],并且在COVID-19 暴发期间,患者对医院就诊的恐惧也可能是导致寻求医疗救助减少的重要因素。急诊室治疗滞留的患者较多,多与需要鉴别是否合并COVID-19相关。
患者的院内死亡升高的原因可能有以下3方面原因。第一,总缺血时间延长。COVID-19期间AMI患者FMC 时间较疫情前延迟了将近2 h,而D-to-B时间延迟了约20 min。众所周知,规范及时的救治流程对于AMI 的重要性不言而喻,胸痛中心的成立以及AMI 转运流程的建立明显降低了患者病死率[13-14],有研究亦表明总缺血时间每延迟30 min,AMI的1年病死率增加7.5%[15]。然而在疫情期间因需要鉴诊COVID-19,防控传播,急诊停留时间延长,急诊留观期间死亡的人数增多也支持这一原因。第二,接受再灌注治疗措施减少。虽然24 h 内接受再灌注治疗的比例无统计学差异,但保守治疗的比例增加了约20%,并且溶栓治疗比例显著增加,虽然STEMI 发病3 h内溶栓治疗和急诊PCI 效果相当,但疫情期间难以保证3 h 内及时溶栓治疗,而发病3~12 h急诊PCI优于溶栓治疗[12]。此外,NSTEMI患者增加的病死率最明显,这可能与NSTEMI患者行PCI治疗不积极相关。研究表明GRACE 评分>140 分的高危NSTEMI 在入院12 h内行介入治疗可降低病死率[16]。而疫情期间未能按照指南推荐对高危人群在入院24 h内行冠脉造影检查[10]。第三,COVID-19流行期间就诊的AMI病情更重。Tsai等[17]研究发现再灌注时Killip Ⅲ级仍是AMI 后30 d 和1 年死亡的独立预测因子。通过基线资料可以发现COVID-19流行期间收治的患者心功能更差,这会导致临床结局差,病死率升高。
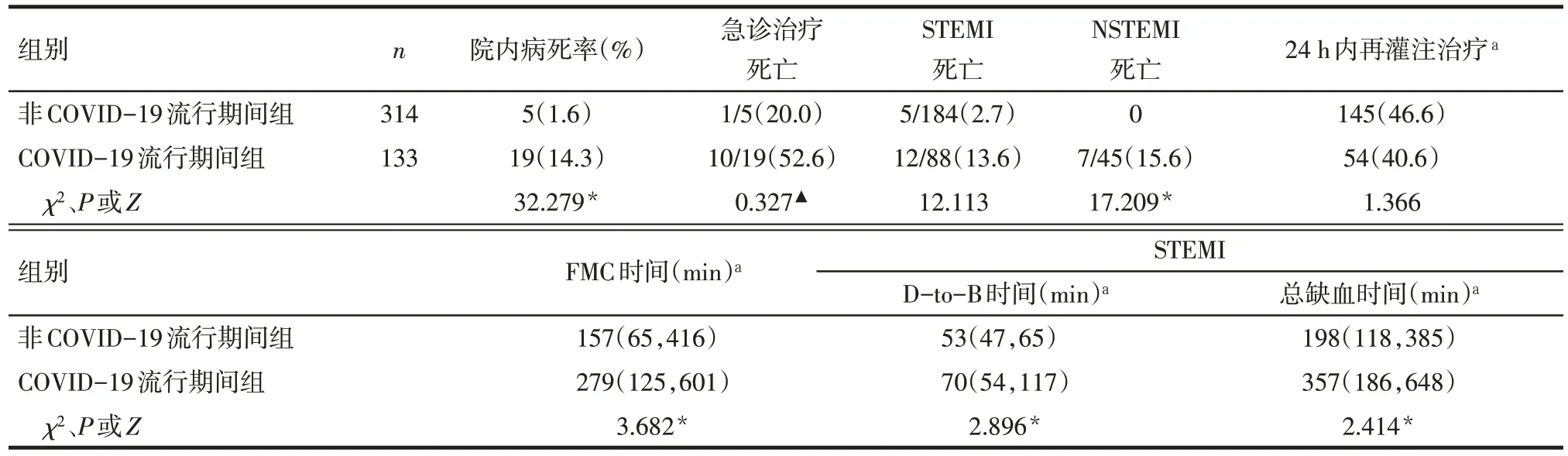
Tab.3 Comparison of in-hospital mortality,reperfusion treatment ratio,FMC,D-to-B and total ischemic time between the two groups表3 2组院内病死率、再灌注治疗比例、FMC、D-toB、总缺血时间比较
COVID-19 对我国造成了巨大的健康负担,影响了正常的医疗秩序,从本研究可以看出在疫情的影响下AMI的病死率显著升高。与COVID-19相似的 SARS 疫情亦曾干扰医疗秩序。Schull 等[18]研究了SARS流行期间加拿大多伦多市医疗限制的状况,与我院医疗限制情况类似,多伦多市受SARS 影响,所有门诊及住院的医疗活动仅限于紧急情况,并增加了隔离室,所有访问者均受到严格限制,SARS 期间各医院总体入院率下降了10%~12%,择期PCI 及CABG 手术量下降了约66%,但急诊 PCI 及CABG 手术几乎未见下降。另有一项多中心队列研究评估了多伦多市SARS 爆发期间AMI 的救治情况,该研究纳入7 家医疗中心的数据,研究发现侵入性心脏手术率下降了11%~37%,但AMI 的短期病死率、再入院率、并发症率均未见改变[19]。COVID-19 疫情期间我院的AMI 救治情况与SARS 疫情期间的多伦多市相比,患者入院率降低更加明显,急诊手术限制更加严格,病死率亦有升高。当然,COVID-19 的传染力要比SARS明显更强,更为严格的医疗限制对于防疫工作是合理可取的。
本研究为单中心回顾性横断面研究,报道了COVID-19 流行期间AMI 救治受到的影响,院内病死率明显高于目前国内外报道和我院同期水平,应引起高度关注。本团队将继续长期随访,完善相关数据,观察COVID-19疫情对AMI长期结局的影响。同时笔者建议COVID-19疫情期间严密防控原则基础上,提高鉴别诊断效率,优化AMI 救治流程,对于STEMI 患者溶栓后应早期积极评估,2~24 h 完善冠脉造影检查。重视极高危、高危NSTEMI患者,尽早完成冠脉造影检查。应迅速建立COVID-19流行期间的医疗秩序,才能让更多的AMI 接受早期再灌注治疗,提早首次医疗接触时间、降低总缺血时间,改善AMI临床结局。

