血栓抽吸联合重组人尿激酶原预处理对高血栓负荷STEMI患者冠脉血流及心肌灌注的影响
张靖,舒民,姚明言,臧燕伟,朱晓娟,李瑞雪,贾辛未
对于急性ST 段抬高型心肌梗死(ST-segment elevation myocardial infarction,STEMI)患者,早期开通梗死血管、恢复冠脉血流及心肌灌注至关重要。这不仅能够缓解患者胸痛症状,更能够进一步降低近、远期病死率,从而达到急性心肌梗死(AMI)防控的最终目的。STEMI 患者常常合并高血栓负荷,增加手术难度、延长手术时间,也会增加术中慢血流、无复流等并发症的发生风险以及降低心肌灌注,从而进一步增加主要不良心血管事件(MACE)发生风险[1-2]。有研究结果显示,AMI患者直接经皮冠脉介入治疗(PPCI)术中合并高血栓负荷时,临床中较为常用的处理方法为血栓抽吸或冠脉内注射药物(替罗非班、硝普钠、尼可地尔等)[3-4]。本研究通过血栓抽吸联合应用抽吸导管冠脉内靶向给予重组人尿激酶原(rhpro-UK)预处理,观察其对高血栓负荷STEMI患者PPCI术中冠脉血流及心肌灌注的影响。
1 对象与方法
1.1 研究对象 为2018 年6 月—2019 年5 月就诊于河北大学附属医院接受 PPCI 的 STEMI 患者 120 例,男 92 例,女 28例。入选标准:发病时间<12 h,明确诊断为STEMI,诊断符合2018年欧洲心脏病学会(ESC)年会期间公布的第4版全球心肌梗死统一定义中的1型心肌梗死的诊断标准,接受PPCI且术中证实存在冠脉高血栓负荷者。排除标准:既往心肌梗死病史、冠状动脉旁路移植术、入院前已经溶栓、活动性出血、可疑主动脉夹层、不能控制的高血压(>180/110 mmHg,1 mmHg=0.133 kPa)、2 周内有大手术史、有严重的肝肾功能不全以及其他冠状动脉介入治疗(PCI)手术禁忌证等。本研究已通过河北大学附属医院伦理委员会批准,所有入选患者均同意本研究并签署知情同意书。采用随机数字表法将入选患者分为试验组和对照组。试验组60例采用血栓抽吸联合重组人尿激酶原预处理,对照组60例采用单纯血栓抽吸。2组行PPCI前均给予阿司匹林肠溶片300 mg嚼服、替格瑞洛180 mg 口服以及瑞舒伐他汀10 mg 口服治疗。2 组患者年龄、性别、高血压病史、糖尿病史、高脂血症病史、吸烟率、发病至恢复前向血流时间(O2B)、植入支架数量、后扩张率以及后扩张次数比较,差异均无统计学意义(P>0.05),见表1。
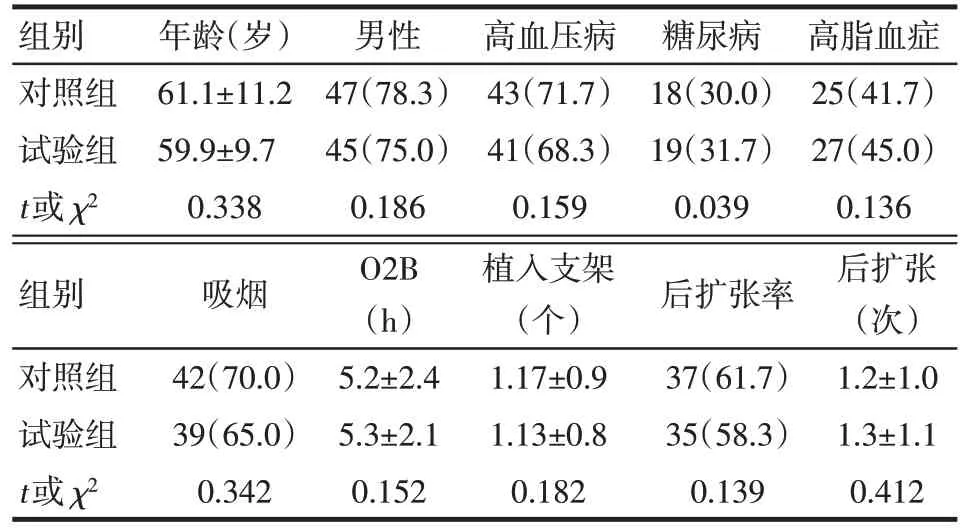
Tab.1 Comparison of basic characteristics between two groups表1 2组患者基本资料比较 (n=60)
1.2 方法
1.2.1 操作步骤 所有患者行冠状动脉造影及PCI 治疗时,均按照中华医学会心血管病学分会制定的经皮冠状动脉介入治疗指南规范操作。首先,在完成冠脉造影后根据TIMI血栓分级(TIMI thrombus grade,TTG)初步判断梗死相关血管内血栓负荷程度,并分为高血栓负荷(TTG≥4级)和低血栓负荷(TTG≤3级)。为确保对血栓负荷判断更为合理,当TTG=5级时(完全闭塞),应当在导丝通过或小球囊(直径1.5 mm或2.0 mm)通过病变或球囊预扩张病变使血流恢复后,重新进行血栓负荷评估,最终将符合高血栓负荷标准患者入组。
在冠脉血管远端显影后,2组均先送入抽吸导管,根据冠状动脉血栓抽吸临床应用专家共识要求规范操作,行冠脉内血栓抽吸。血栓抽吸后,将抽吸导管肝素盐水充分冲洗并送至病变近端2~5 mm位置,尾端连接10 mg注射器。试验组经抽吸导管于冠脉内2 min 左右缓慢推注rhpro-UK 10 mg(稀释于10 mL生理盐水中),对照组在距病变相同位置、相同时间内注射10 mL 生理盐水。在球囊扩张并冠脉内给予硝酸甘油充分扩张血管后,根据冠脉内情况选择合适的支架尺寸。血栓负荷重者应尽量支架一次膨胀良好,避免反复多次的后扩张。
1.2.2 药物处理 所有患者术后规律口服阿司匹林100 mg,1 次/d,替格瑞洛 90 mg,2 次/d,瑞舒伐他汀 10 mg,1 次/d,注意联合应用其他冠心病基础用药并定期复诊。
1.2.3 观察指标 手术光盘记录由独立于本研究的2位高年资冠脉介入医师判读。观察以下指标:TIMI 血流分级、校正TIMI计帧数(cTFC)及心肌染色分级(MBG);无复流(NRP)发生率,NRP 判断标准为术后TIMI 血流≤2级;术后2 h ST段回落率,将心电图术后2 h ST 段回落>50%判断为阳性。按TIMI 出血分级标准评估术后30 d 内出血发生率。出院至术后30 d随访记录MACE,包括心脏性猝死、靶血管重建、支架内血栓、梗死后心绞痛、再次心肌梗死、新发脑卒中等。
1.3 统计学方法 采用SPSS 22.0 统计软件进行分析,计量资料采用均数±标准差()表示,组间比较采用t检验,计数资料以例(%)表示,组间比较采用χ2检验或Fisher精确检验,P<0.05为差异有统计学意义。
2 结果
2.1 冠脉血流及心肌灌注的比较 2 组术前TIMI血流分级比例差异无统计学意义。试验组术后TIMI 血流3级比例、术后MBG 3级比例、术后2 h ST段回落率高于对照组,术后cTFC和NRP发生率低于对照组(P<0.05或P<0.01),见表2。
2.2 MACE 及出血发生率的比较 2组术后30 d内MACE及出血发生率差异均无统计学意义,见表3。
3 讨论
STEMI患者尽早开通堵塞的冠脉血管,不仅能够缩短总缺血时间,缓解其胸痛症状,还可以降低近、远期病死率,改善患者预后。随着我国胸痛中心的发展建设,PPCI在STEMI患者的救治中所占比例逐渐增加。有研究表明,在接受PPCI的AMI患者中,约有91.6%的患者冠脉内可见血栓[5]。因此,STEMI合并高血栓负荷的患者术中更易出现远端栓塞及NRP,增加手术时间、手术风险,严重影响患者近、远期预后[6-7]。这不仅要求术者在术前充分识别,更要在术中予以合理的处理。
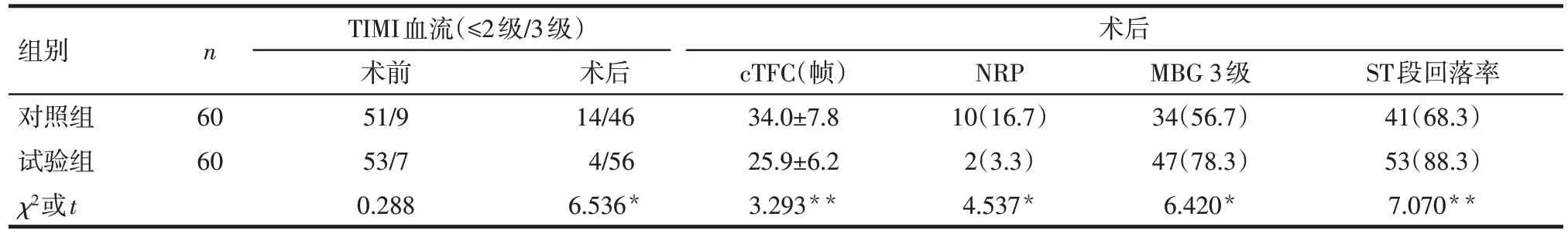
Tab.2 Comparison of coronary blood flow and myocardial perfusion between two groups表2 2组患者冠脉血流及心肌灌注比较
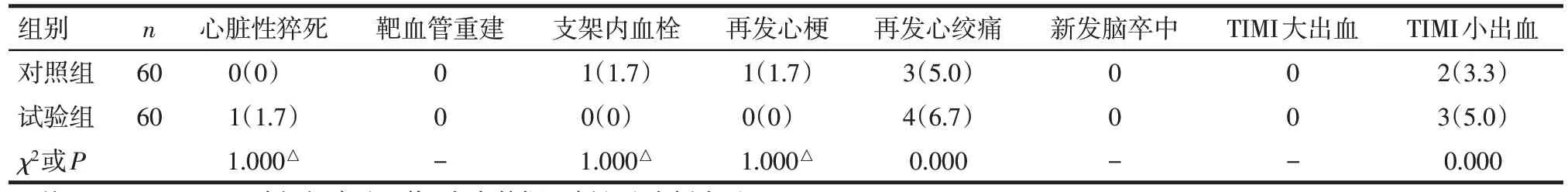
Tab.3 Comparison of MACE and bleeding rate between two groups表3 2组患者MACE及出血发生率比较
血栓抽吸是目前临床较为有效的处理方法。既往研究显示,AMI PPCI 中血栓抽吸能够使患者获益[8]。但随着 TASTE、TOTAL 两项大样本的随机对照研究结果的公布,常规血栓抽吸不能降低MACE发生率,甚至能够增加新发卒中风险[9-10]。因此目前欧洲指南不推荐PPCI 中常规予以血栓抽吸。本组120例行血栓抽吸的患者并未显示出其术后30 d内MACE 发生率有增加趋势,提示在手术操作过程中,规范、合理地使用血栓抽吸技术是较为安全的。
一项将TAPAS、TASTE和TOTAL 等大型研究结果纳入的Meta分析显示,血栓抽吸能够降低高血栓负荷患者的心血管死亡发生风险[11],且有综述也支持高血栓负荷可以选择性抽吸这一观点[12]。此外,既往研究表明当术中出现慢血流或NRP 时,冠脉内给予替罗非班、尿激酶原等抗血小板聚集或溶栓药物可以一定程度上改善冠脉血流及患者预后[13-14]。本研究显示,对于行直接PCI 的高血栓负荷STEMI患者,试验组较对照组TIMI血流分级及心肌染色分级更高,能够明显提高术后2 h内ST段回落率,同时降低NRP 发生率,表明规范的血栓抽吸联合冠脉内尿激酶原预处理能够降低患者冠脉内血栓负荷,在减少慢血流和无复流的同时增加患者心肌灌注。
综上所述,血栓抽吸联合冠脉内靶向给予重组人尿激酶原预处理可以改善高血栓负荷STEMI患者冠脉血流及心肌灌注,且不增加短期MACE 及出血风险,这为高血栓负荷的STEMI 患者提供了一种有效的治疗策略。考虑到本研究样本量有限,且仅观察了2 组患者结果比较的短期差异性,因此临床推广仍需样本量大、随访时间长、更为全面的研究。

