呼吸道感染患者的免疫功能、病原菌分布及耐药情况对临床预后的影响
徐莉娜,霍凤玲,李宏辉
(开封市人民医院,河南 开封475000)
目前关于呼吸道感染的研究主要集中在病原微生物,如病毒、细菌、支原体和衣原体等,根据病原菌类型选取敏感抗菌药物对症治疗,但对于部分患者而言,仍难以有效控制感染严重程度[1]。加强与呼吸道感染预后影响有关因素的研究,有利于进一步拟定更加合理有效的临床治疗方案,阻断炎症级联反应,降低死亡率[2]。关于感染病情严重程度评定的客观指标主要依靠降钙素原(PCT)和C反应蛋白(CRP),但二者仅停留于感染表象,未能真正反映感染实质,不利于对呼吸道感染病情控制[3]。有关呼吸道感染患者免疫功能、病原菌分布特点、耐药情况对临床预后影响的研究更是寥寥无几[4],不利于掌握感染本质和治疗方案制定。本研究通过观察呼吸道感染患者免疫功能、病原菌分布特点及耐药性,分析其与临床预后的相关性,旨在明确病情危险分层,及时做出临床抉择,改善预后。
1 资料与方法
1.1 研究对象
选取2016年11月至2018年2月呼吸道感染患者278例,其中男185例,女93例,年龄12-78岁,病程1-2 d;呼吸道感染部位:下呼吸道感染215例,上呼吸道感染63例;合并症:2型糖尿病59例,高血压48例,冠心病15例,卒中12例,慢性阻塞性肺疾病9例。将其中258例存活患者设为存活组,20例死亡患者设为死亡组。纳入标准:(1)符合呼吸道感染诊断标准[5]且经病原菌检测、影像学检查明确。(2)年龄12-78岁。(3)具备一定的理解力、沟通力与执行力。(4)研究前7天未使用抗菌药物、人粒细胞集落刺激因子等药物。(5)病历资料记录完整,自愿参加。排除标准:(1)精神疾病、认知障碍。(2)妊娠期及哺乳期女性。(3)原有肺部基础疾病且新出现的肺部阴影难以排除由基础疾病进展所诱发。(4)活动性肺结核、人类获得性免疫缺陷病毒感染。(5)他院转诊及随访未果。本研究符合医学伦理准则,经伦理委员会准许。
1.2 方法
观察和记录呼吸道感染患者的人口学资料、临床资料(如治疗方法、出院诊断、出院日期、住院时间、实验室指标、影像学检查、存活期等)、感染标本来源、采集、病原菌分布、耐药性及入院时(T0)、感染控制后(T1)免疫功能指标、血清PCT、CRP及内毒素水平。以患者治疗30天的存活情况为临床终点。
呼吸道感染标本采集、病原菌分离培养、鉴定和药敏试验:(1)患者生理盐水漱口后,刮取上呼吸道感染者咽后壁分泌物置入相应试管中;下呼吸道感染者或通过咳痰方式咳出痰液,或通过吸痰管刺激咽后壁而诱发咳嗽获取痰液,置入无菌杯中。(2)病原菌分离与培养:采用麦康凯培养基、血平板培养基、巧克力培养基(郑州贝瑞特生物技术有限公司提供),置于35℃的5%二氧化碳环境中,20-24 h后观察培养结果,根据菌落形态特点判断、分离。(3)病原菌鉴定,采用法国生物梅里埃公司生产的PREVI-ISOLA型全自动接种仪及配套GNI鉴定卡鉴定(104dfu/mL为阳性)。(4)药物敏感性试验,通过Qxoid公司提供的药敏试纸,采用K-B琼脂扩散法测定;结果判定根据美国临床试验室标准化协会(CLSI)/美国临床实验室标准化委员会(NCCLS)2013年标准,且采用CLSI推荐的表型确证试验进行超广谱β-内酰胺酶(ESBLs)表型检测;采用标准质控菌株,肺炎克雷伯杆菌ATC700603、金黄色葡萄糖球菌ATCC25923、表皮葡萄糖球菌ATCC12228等,由中国医学菌株保存中心提供。
免疫功能指标及血清PCT、CRP水平测定:空腹抽取患者5-6 ml肘部静脉血,分别置入武汉致远医疗科技有限公司提供的含有3.8%乙二胺四乙酸二钾抗凝的两个真空静脉采血管。CD4+、CD8+值测定:采用美国Beckman Coulter公司的XL4-MCL型流式细胞仪,通过三色流式细胞术等技术分析总T细胞、T4细胞、T8细胞及T4/T8比值,4 h内检测完毕,试剂由美国Beckman Coulter公司提供。血清PCT、CRP水平测定:采用台式高速离心机(德国Eppendorf生产,型号5810R)以3 500 r/min离心5 min,留取血清,PCT测定采用免疫定量检测法,试剂盒由上海酶联生物科技有限公司提供;CRP含量测定采用速率散射比浊法,使用IMMAGE IMMUNOCHEMISTRY System全自动定量分析仪(BECKMAN公司)及其原装试剂。内毒素采用酶联免疫法测定,试剂盒由武汉致远医疗科技有限公司提供。
1.3 统计学分析
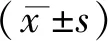
2 结果
2.1 影响呼吸道感染患者治疗30天预后的单因素分析
共检出271株病原菌,检出率为97.48%(271/278),包括革兰阴性菌207株,革兰阳性菌64株。死亡组患者在性别比例、年龄、呼吸道感染部位、合并症方面与存活组患者差异无统计学意义(P>0.05)。死亡组患者合并卒中、COPD、革兰阴性菌所占比例,耐药率及入院时PCT、CRP、内毒素水平、T8细胞百分比均明显高于存活组,而革兰阳性菌所占比例、T4细胞百分比、T4/T8均明显低于存活组,差异均有统计学意义(P<0.05),见表1。
2.2 革兰阴性菌者与革兰阳性菌者PCT、CRP、内毒素水平比较
革兰阴性菌者PCT、CRP、内毒素水平高于革兰阳性菌者,差异有统计学意义(P<0.05),见表2。
2.3 建立呼吸道感染患者临床预后的多因素Logistic回归模型
以呼吸道感染患者治疗30 d生存或死亡为因变量,将单因素分析中P<0.1的因素,包括年龄、合并冠心病、卒中、COPD、病原菌分布(革兰阴性菌、革兰阳性菌)、耐药率、入院时PCT、CRP、内毒素水平、T4、T8细胞百分比、T4/T8作为自变量,建立多因素Logistic回归模型,结果显示,入院时PCT、内毒素、T4细胞、T4/T8均是呼吸道感染患者死亡的独立影响因素,见表3、4。
3 讨论
研究表明,呼吸道感染可引起激活的抗原递呈细胞直接植入血管壁诱发壁细胞自身免疫反应,所以,呼吸道感染不仅能损伤呼吸系统,同时还是多器官损伤的始动因素[6,7]。如下呼吸道作为一种无菌环境,若感染可影响肺循环致侵袭菌于肺内组织出现粘附、增生与繁殖现象,造成肺功能异常;而侵袭菌所产生的内毒素能够降低局部抵抗力而影响肺内血管内皮功能[8],产生的酶类物质通过对肺间质组织中透明质酸物质的水解效应,而不利于肺组织的通透性;同时随着侵袭菌含量持续升高,其代谢产物可致微小气道、血管阻塞而影响肺通气量与血流量[9];另外,侵袭菌还能促进气道平滑肌增生、管腔狭窄、变形而增加了急性呼吸窘迫综合征发生与发展机率,不利于感染病情控制[10]。加强呼吸道感染者病情严重程度分析及评定,利于制定有针对性的抗感染方法阻断炎症级联反应、遏制病情进展、改善预后等[11,12]。
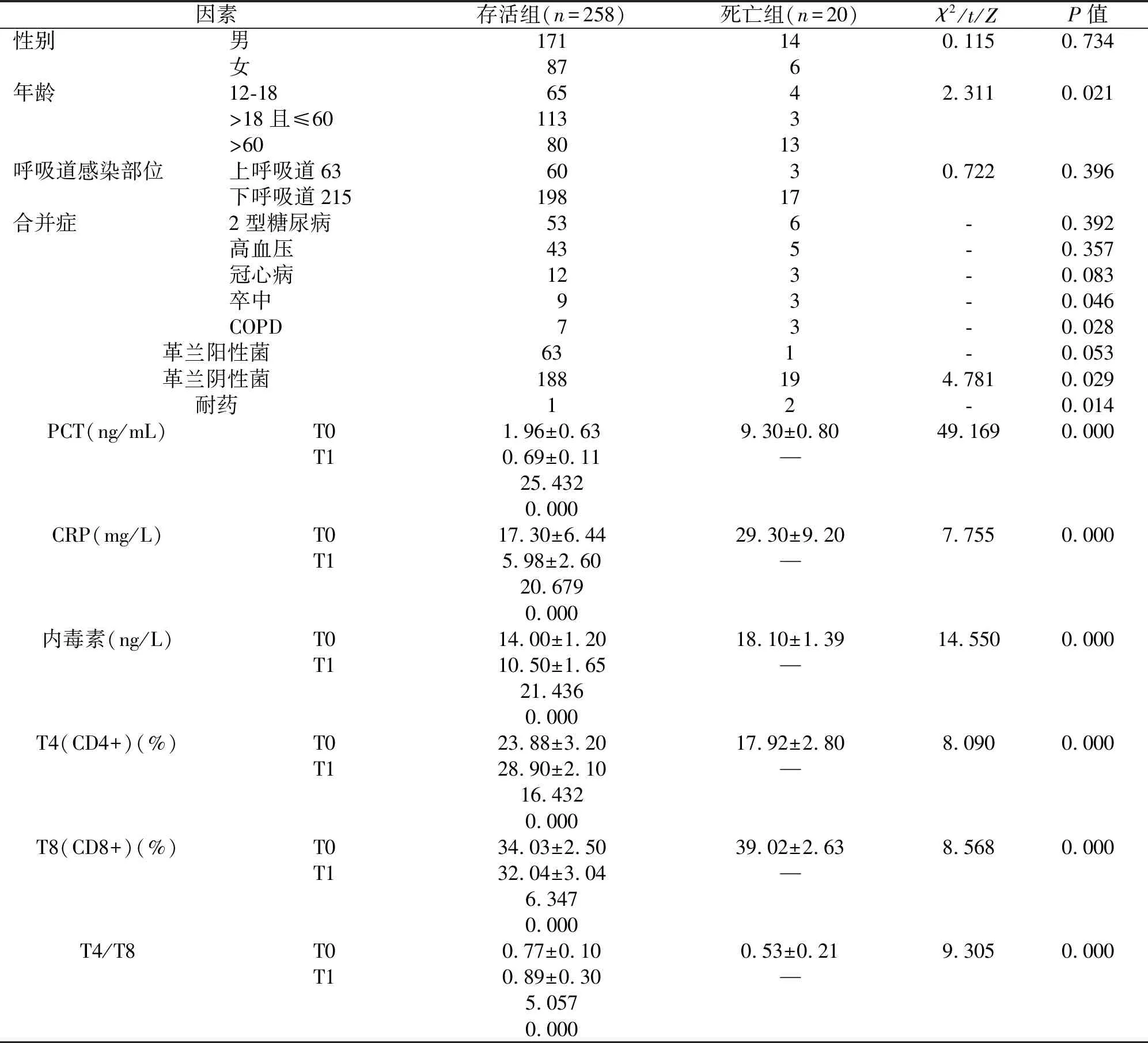
表1 影响呼吸道感染患者治疗30天预后的单因素分析
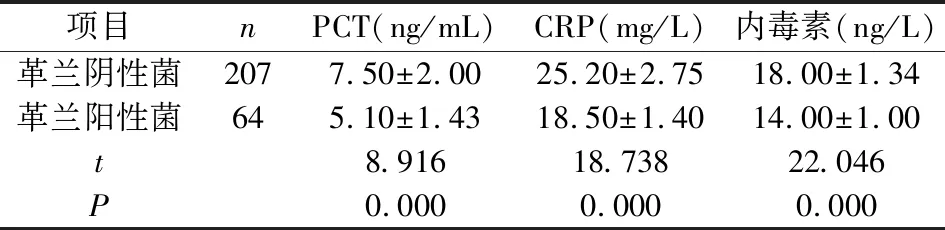
表2 革兰阴性菌者与革兰阳性菌者PCT、CRP、内毒素水平比较

表3 影响呼吸道感染患者死亡各分类变量赋值
本研究发现,抗感染存活者革兰阴性菌检出率、耐药率均低于死亡者,且呼吸道感染革兰阴性菌检出者PCT、CRP、内毒素水平高于革兰阳性菌感染者,差异有统计学意义(P<0.05),说明病原菌分布、耐药与病情感染严重程度存在一定关系。如革兰阴性菌细胞壁成分是内毒素,而内毒素可诱发微循环障碍、内毒素休克及播散性血管内凝血;且革兰阴性菌中的肺炎克雷伯菌、流感嗜血杆菌等病原菌能够合成、释放出组胺等炎性介质,加重病情[13]。耐药的增加使临床不得不选取更高级抗菌药物,一旦再次耐药,病情则无法控制。如产超广谱β-内酰胺酶(ESBLs)肺炎克雷伯菌耐药降低了与多种β-内酰胺类抗菌药物亲和力,致多数头孢菌素类抗菌药物无效[14,15]。另外,结果显示抗感染存活者入院时T4细胞、T4/T8水平高于死亡者,且随着抗感染治疗进展,患者T4细胞、T4/T8水平不断升高,而PCT、CRP、内毒素水平呈逐渐下降趋势,说明良好的免疫功能利于减轻炎症反应程度、避免炎症持续扩大,所以机体免疫功能与临床预后相关。多因素分析显示入院时PCT、内毒素、T4细胞、T4/T8均是呼吸道感染患者死亡的独立影响因素,进一步印证了免疫功能、病原菌分布特点及耐药情况影响着呼吸道感染的临床预后。
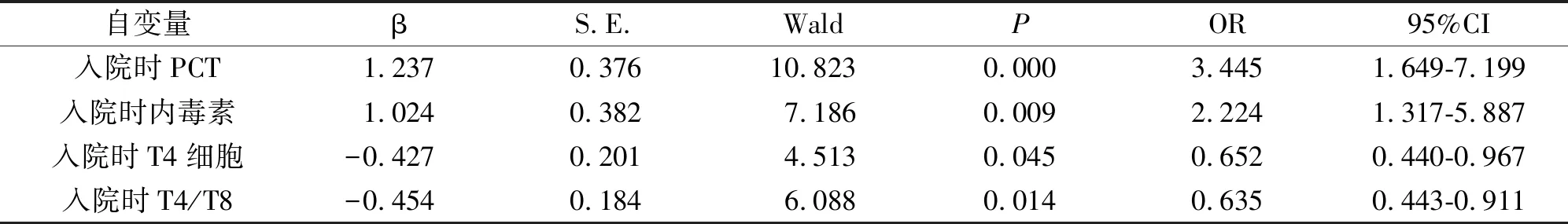
表4 建立影响呼吸道感染患者死亡多因素Logistic回归模型
综上所述,加强病原菌分布特点观察,尤其革兰阴性菌感染人群监测,根据药敏结果选取敏感抗菌药物及提高患者机体免疫力,利于降低耐药率、控制感染病情,从而改善临床预后。

