HFNC 在慢性心力衰竭合并肺炎患者的疗效分析
俞兆希 沈阳辉 曾泳萍 郑彩罚 林凤辉
研究显示因急性失代偿性心力衰竭而入院的患者中有21.2%的患者伴发肺炎,肺炎在心力衰竭患者中相对常见,并且是急性心衰患者院内死亡率的预测因子[1]。慢性充血性心力衰竭合并肺炎患者的病情较重,对其施行积极干预措施,能减轻肺炎病情,缩短咳嗽恢复、体温恢复、感染控制时间,促进心功能好转。经鼻高流量氧疗(high flow nasal cannula oxygen therapy,HFNC)是一种新型的氧疗措施,可以减少急性呼吸衰竭患者的气管插管比率[2],也能降低心脏术后低氧患者的再插管率[3],但是HFNC 对慢性心力衰竭并肺炎患者的影响目前报道不多。本文通过研究HFNC 在慢性心力衰竭合并肺炎患者的应用,初步探讨2016 年1月—2018 年12 月45 例慢性心力衰竭急性发作合并肺炎患者中,应用HFNC 治疗的疗效观察。
1 资料与方法
1.1 一般资料
观察2016 年1 月—2018 年12 月因为慢性心衰合并肺炎而使心力衰竭急性加重入住ICU 的患者,应用HFNC 后72 小时内机械通气的发生率,转向机械通气的可能危险因素。入选条件:(1)入院前诊断慢性心功能不全,规律或不规律药物治疗中;(2)呼吸频率≥25 次/min;(3)氮末端脑利钠肽前体(Nitrogen-terminal brain natriuretic peptide precursor,NT-proBNP)>1 800 pg/mL;(4)新出现的肺炎;(5)所有患者均签署知情同意书,并经过医院伦理委员会批准。
排除条件:(1)合并高碳酸血症者(PaCO2>45 mmHg);(2)需要紧急气管插管者;(3)神志不清者(格拉斯哥昏迷评分≤12 分);(4)严重血流动力学不稳定,需要去甲肾上腺素>1 μg/(kg·min)者;(5)除心力衰竭、休克外还合并1 个以上其他器官严重功能异常者;(6)躁动或明显不配合者。
结果共纳入90 例,其中男55 例,女35 例,年龄38 ~93 岁,平均(68.79±11.37)岁。慢性心衰病因:冠心病45 例,肺心病24 例,心脏瓣膜病9 例,心肌病5 例,其他7 例。肺炎病因:社区获得性肺炎50 例,医院获得性肺炎40 例;其中吸入性肺炎32 例。
1.2 研究方法
入选的患者入ICU 时常规进行急性生理学及慢性健康状况(APACH Ⅱ)评分并测定NT-proBNP,按照随机数字表法随机分配到观察组和对照组。观察组患者(n=45)接受HFNC,对照组患者(n=45)采用鼻导管和(或)面罩的传统氧疗方式(traditional oxygen therapy,TOT)。HFNC 设备(AIRVOTM 2 Humidifier,Fisher&Paykel,New Zealand)由三部分组成:空氧混合装置,用来调节氧气浓度和混合气体的流量,可以提供准确的气体流量(0 L/min ~60 L/min)和精确的氧浓度(21%~100%);加温加湿装置,是由一个加热底盘和湿化罐连接1 根带有加热导丝的管道组成;储氧式鼻塞,其尖端设计成软的斜面型出口以提高舒适性。
HFNC 方法:HFNC 的初始设置是温度37℃,流量50 L/min,氧浓度1.0,15 分钟后调节合适的吸入氧浓度维持经皮末梢血氧饱和度(SpO2)在90%以上。若呼吸循环稳定,首先逐渐下调流量至20 L/min,其次下调吸氧浓度至0.3,72 小时之后可改用鼻导管,退出观察。
TOT 方法:鼻导管给氧,5 L/min,必要时加大氧流量至10 L/min,可以兼用雾化面罩(最大流速10 L/min)两路给氧维持SpO290%以上。
当患者在治疗过程中出现下述情况时由临床医生决定进行无创正压通气或者气管插管有创机械通气:(1)调整呼吸参数后SpO2低于90%且持续大于5 min;(2)pH ≤7.30 或治疗中PaCO2进行性上升;(3)气道分泌物增多,排痰困难;(4)意识障碍或焦虑;(5)呼吸频率>40 次/min 或呼吸肌疲劳者;(6)严重血流动力学不稳定,需要去甲肾上腺素>1 ug/(kg·min)者;(7)呼吸或心跳骤停。
1.3 观察指标
治疗72 小时内,如果进行了无创正压通气、气管插管有创机械通气、死亡或放弃治疗者均视为治疗失败,退出观察;患者治疗中无需改用无创正压通气、气管插管有创机械通气,没有死亡或放弃治疗者均判定治疗成功,72 小时后终止观察。记录入ICU后0、2、12、24、48、72 小时患者的呼吸频率、动脉血氧分压(PaO2)、氧合指数、SPO2的值,以及入ICU 时患者的APACHE Ⅱ评分、NT-proBNP 值。
1.4 统计学处理
2 结果
2.1 两组患者的一般资料比较
两组患者入住ICU 时的APACHE Ⅱ评分、NT-proBNP 值、呼吸频率、PaO2、氧合指数、SpO2,以及年龄差别没有统计学意义,见表1。
2.2 两组患者的治疗成功率和气管插管率比较
接受HFNC 的45 例心衰患者中,成功35 例,失败10 例,治疗成功率77.8%;接受TOT 的45 例心衰患者中,成功26 例,失败19 例,治疗成功率57.8%,差别有统计学意义(χ2=4.121,P<0.05)。通畅和较小的气流阻力,降低呼吸功[7-8];(3)增加患者的舒适度[9];(4)冲刷上气道,产生类呼气末正压效应[10],有学者测定了使用HFNC 技术的健康成年人呼气末食道的压力,发现呼吸过程中成人呼气末食道的压力与气体流量成正比,证实HFNC 治疗过程可以产生随流量变化的类PEEP 效应。因此对于心衰合并肺炎者,由于HFNC 能够冲刷上气道内的CO2,改善通气功能;提供加温加湿气体,避免气道干燥利于痰液排出;类PEEP 效应可以增加肺泡内压,减轻肺部渗出,改善弥散、换气功能及通气血流比例失调;综合因素可改善氧合,缓解呼吸肌疲劳,降低呼吸肌氧耗,改善氧合,而且舒适性高,有利于这类患者的心肺功能恢复[11-12]。我们的研究也表明,对于轻中度心衰患者,HFNC 和传统氧疗均能改善两组患者的PaO2、氧合指数和SPO2,降低呼吸频率,但是HFNC 与传统氧疗相比,对轻中度的心衰患者,HFNC 应用组能够获得更高的氧分压和氧合指数[13],利于患者呼吸功能的改善及冠脉的氧供,降低机体尤其是呼吸肌的耗氧量,从而减少心衰患者气管插管的发生率[14-15]。本研究中TOT 组45 例心衰患者中有19例需要气管插管,机械辅助通气,明显高于HFNC 组的10 例,差别有统计学意义。
表1 两组患者一般资料比较(

表1 两组患者一般资料比较(
项目 (年岁龄) APACH Ⅱ N(T-pg p/r mo B l)NP(呼次吸/频分率)动(脉m血m氧H g分)压(氧m合m指H g数)末梢血(氧%)饱和度HFNC 组 69.3±11.6 13.0±3.2 3 638.7±1018.0 33.9± 4.4 60.3±5.4 173.1±31.0 88.3±2.5 TOT 组 68.3±11.3 13.5±3.5 3 930.6±1045.4 33.6± 4.8 60.9±5.2 165.7±23.4 88.8±3.1 t 值 0.434 -0.764 -1.342 0.437 -0.525 1.281 -0.853 P 值 0.660 0.447 0.183 0.663 0.601 0.204 0.396
回顾性研究提示患者的SOFA 评分、治疗前BNP 水平后30 分钟的心率为外科ICU 有创机械通气患者脱机后序贯HFNC 治疗失败的独立危险因素[16]。对于严重心源性肺水肿的低氧患者,由于左心室舒张末充盈压增高,左心回心血量减少,肺部淤血严重,肺部静水压增高明显,肺泡水肿液渗出增加,临床表现为患者更严重的低氧和呼吸窘迫,NT-proBNP 或BNP 升高明显[17]。这时需要比较高的PEEP 效应来减少右室回心血量,降低肺泡渗出,改善氧合,缓解患者呼吸急促症状[18]。HFNC 只能提供低水平的类PEEP 效应改善不了严重心衰患者的严重的低氧和呼吸窘迫状态,可能是HFNC 应用于严重心源性肺水肿患者失败原因之一。本研究发现在HFNC 氧疗组中,治疗失败需要气管插管的患者初始平均NT-proBNP 值和APACHII 评分明显高于HFNC 治疗成功的患者(P <0.05),和文献报道的治疗前高BNP 为HFNC 治疗失败的独立危险因素相一致[16]。多因素logistic 回归分析表明,入ICU时患者的APACHE Ⅱ评分(OR=1.438,95%CI:1.756 ~10.107,
2.3 两组患者的呼吸频率、PaO2,氧合指数和SPO2 比较
两组治疗成功患者的呼吸频率、PaO2,氧合指数和SPO2随时间均有明显改善(均是P <0.05),但是两组间仅PO2的增加有统计学意义(P=0.020),见图1-图4。
2.4 HFNC 组患者转向气管插管的危险因素
多因素logistic 回归分析表明,入ICU 时患者的APACHE Ⅱ评 分(OR=1.438,95%CI:1.756 ~10.107,P=0.001) 和NTproBNP(OR=2.610,95%CI:2.800 ~66.102,P=0.001)是HFNC患者转向气管插管的独立危险因素。
3 讨论
慢性心力衰竭是各种心脏疾病的严重表现或晚期阶段,死亡率和再住院率居高不下。各种感染特别是肺炎是慢性心力衰竭患者心功能恶化,进展为急性心衰的常见诱因之一,合并有心力衰竭的社区获得性肺炎患者相比较于没有心力衰竭的肺炎患者,所花费的治疗费用也更高[4]。急性心衰发作时,除了减少血容量,降低前负荷和后负荷以缓解肺淤血外,紧急的初始治疗还有缓解症状,包括使用硝酸盐和袢利尿剂等药物,以及氧疗。合适的氧疗方式是急性心衰治疗的另一个重要组成部分,特别是当伴随有低氧性呼吸衰竭时。急性心衰氧疗方式有传统的氧气输送装置如面罩和鼻导管,以及无创通气如持续气道正压通气或双水平气道正压通气,甚至有创机械通气;急性心衰患者采用何种氧疗方式取决于患者呼吸衰竭失代偿的严重程度和呼吸衰竭的类型,指南推荐心衰患者如果存在呼吸窘迫者(呼吸频率>25 次/min,SpO2<90%)尽快给予无创机械通气[5]。但传统氧疗或无创正压通气提供的氧气既不加湿也不加热,已知暴露于干燥和凉爽的空气会对呼吸道黏膜产生有害影响,包括黏膜纤毛血流受损,炎症诱导和黏液滞留,导致结痂和继发细菌感染,而且无创通气容易让患者不舒服,耐受性不佳。

图1 慢性心力衰竭合并肺炎患者氧合指数随氧疗时间变化趋势

图2 慢性心力衰竭合并肺炎患者动脉血氧分压随氧疗时间变化趋势
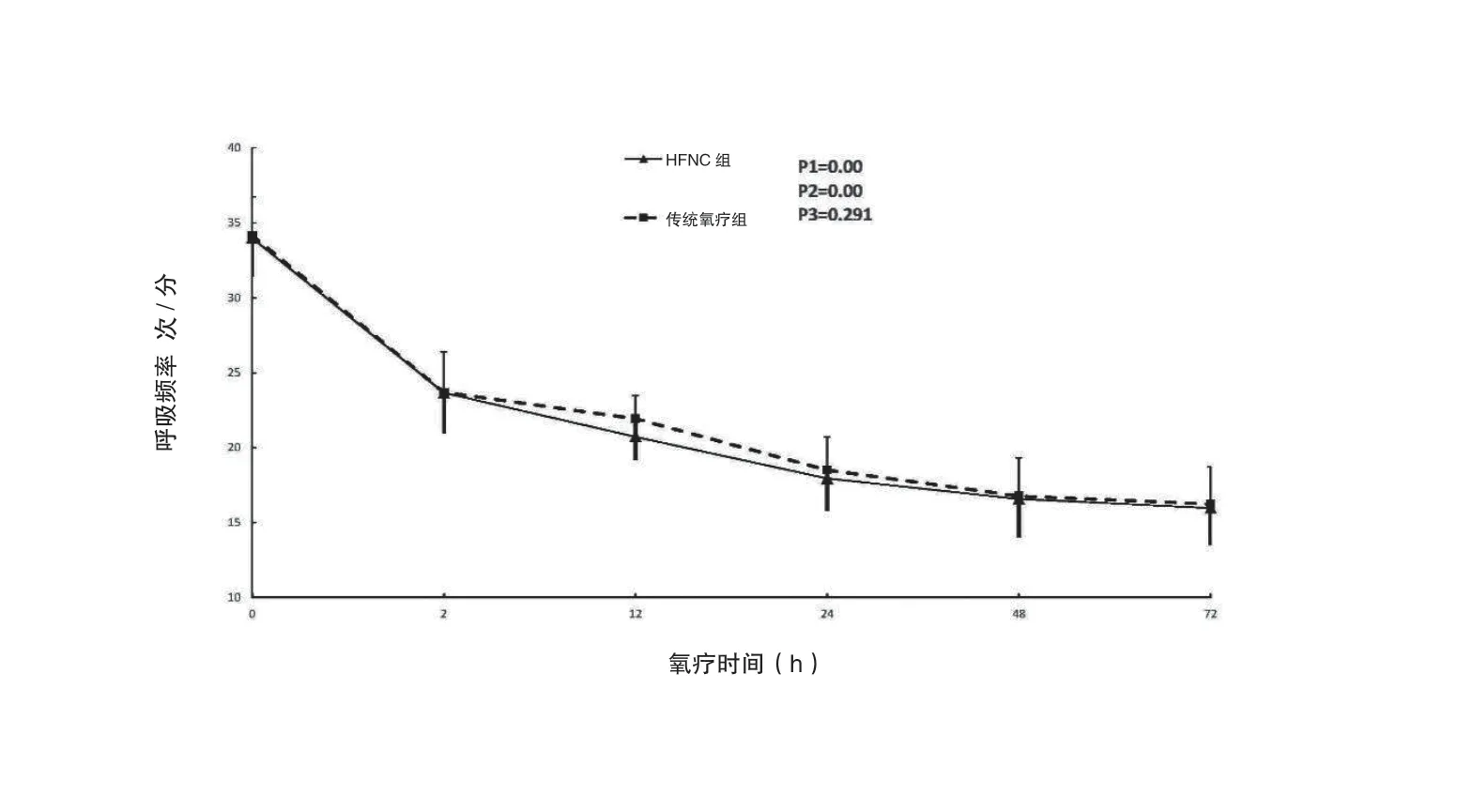
图3 慢性心力衰竭合并肺炎患者呼吸频率随氧疗时间变化趋势

图4 慢性心力衰竭合并肺炎患者末梢血氧饱和度随氧疗时间变化趋势
HFNC 作为一种新型的呼吸支持手段,具有以下优点:(1)能够提供精确的吸氧浓度(21%~100%),最高达60 L/min 的气体流量,其输出的气体流量高于患者的最大吸气峰流量[6];(2)加温加湿:HFNC 可提供37℃、100%相对湿度的气体,减少了热量和水分的丢失,保护黏液纤毛转运系统功能的完好,维持气道P=0.001)和NT-proBNP(OR=2.610,95%CI:2.800 ~66.102,P=0.001)是HFNC 患者转向气管插管的独立危险因素。这提示具有更高NT-proBNP 值和APACHII 评分的严重心衰患者可能不适合HFNC 治疗。由于本试验的样本量太少,可能存在实验偏差,需要以后更大规模的随机临床研究来验证。
虽然目前的研究提示与传统氧疗比较,HFNC 总体上可以改善心力衰竭患者的心肺功能,改善组织氧供,降低机械通气的应用率,其疗效优于鼻导管吸氧,使患者获益,但对HFNC 在严重心力衰竭患者中应用的报导很少,将来需要大规模的随机临床试验来明确HFNC 在心衰治疗中的应用指征和风险。

