改良式中间上入路途径在甲状腺癌根治术中的应用效果
王小牛 吴兴兵
近年来,甲状腺癌发病率逐渐增加,在我国女性恶性肿瘤发病位于第4位[1]。目前,手术是甲状腺癌的主要治疗手段,而甲状腺癌手术最主要的术中并发症是喉返神经和甲状旁腺损伤,因此,选择适宜的手术术式极为重要[2]。尽管腔镜手术已在临床推广应用,但其伤及喉返神经和甲状旁腺可能性高于传统手术,并且对术者技巧及设备有较高的要求,因此传统甲状腺手术仍在临床应用较广[3-4]。据报道[1,4],国内外不少专家学者为此而对甲状腺术式进行了改良,均获得了一定的效果。传统甲状腺手术路径一般为外侧入路途径,术中显露甲状旁腺和喉返神经时带有一定盲目性,容易损伤甲状旁腺和喉返神经。于是,有学者[5-6]提出了一些手术方式和手术路径,因此在行甲状腺手术时,其手术方法的选择显得非常重要。为了进一步探索甲状腺癌手术入路途径的优势,本研究在甲状腺癌根治术中采用改良式中间上入路途径,探讨改良式中间上入路途径在节省手术时间、减少术后并发症等方面的效果,现报道如下。
1 资料与方法
1.1 一般资料 选取2016年1月至2017年12月在马鞍山市人民医院普外科就诊的90例甲状腺癌患者为研究对象。患者中,男性18例,女性72例;年龄35~47岁,平均(46.33±10.69)岁;术后病理:乳头状癌81例,滤泡状癌2例,两者混合7例。依据手术术式不同分为两组,对照组48例患者采用传统外侧入路途径手术治疗,观察组42例患者采用改良式中间上入路途径手术治疗。两组患者年龄、性比、病程、肿瘤直径、手术方式等一般资料进行比较,差异无统计学意义(P>0.05)。见表1。
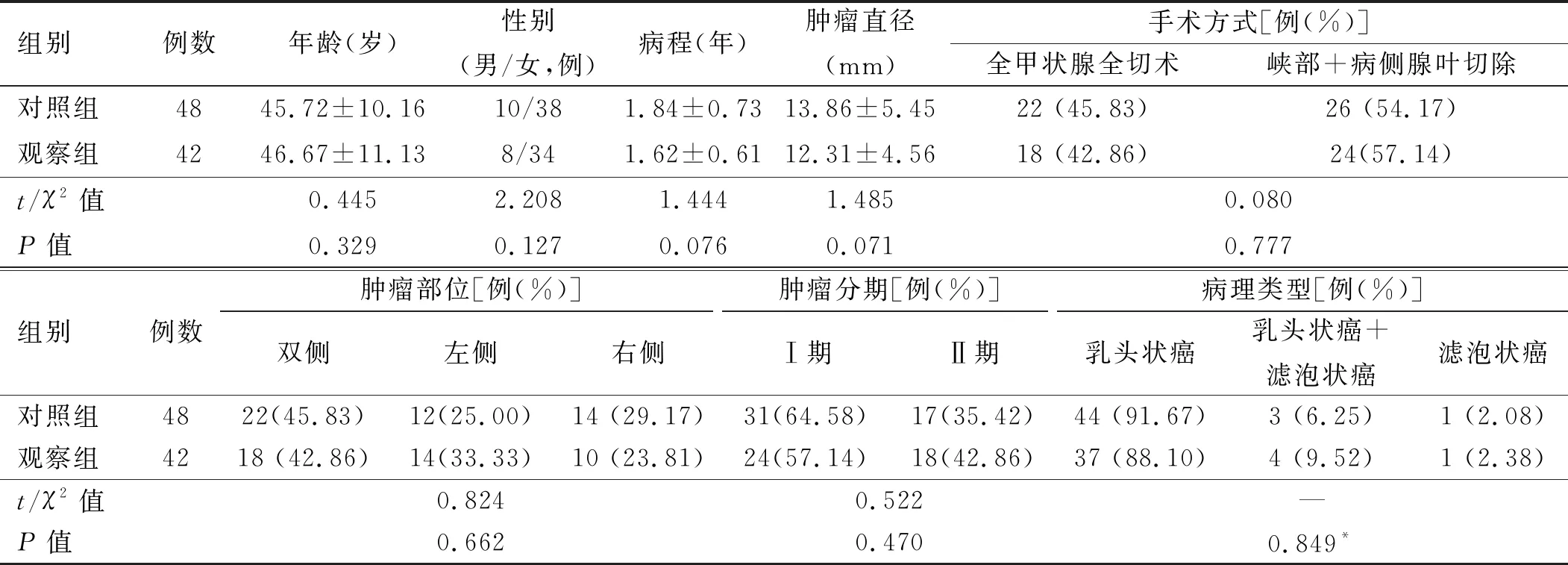
表1 两组患者一般资料比较
注:*为Fisher确切概率法
1.2 纳入与排除标准 纳入标准:①病理确诊为甲状腺癌者;②首次手术者;③采用甲状腺全切除+中央区淋巴结清除术或一侧腺叶(患侧)+甲状腺峡部切除+同侧中央区淋巴结清除术(一侧腺叶内为单个微小乳头状癌)者。排除标准:①合并甲状旁腺或声带疾患者;②再次手术者;③存在淋巴结转移但不包括中央区者。患者及家属均签订知情同意书。本研究通过医院伦理委员会审核,并全程接受审查。
1.3 手术方法
1.3.1 观察组 全麻成功后,患者取平卧位,背部稍垫高,头后仰。沿颈正中白线切开,显露甲状腺组织后探查肿瘤。以超声刀由下至上(肥胖者可由上至下)切断甲状腺峡部,对于拟行一侧腺叶+峡部切除的患者,可沿健侧甲状腺腺体离断峡部。切开气管前筋膜,进一步向外侧(患侧)游离,直到气管附着处的外侧韧带,离断外侧韧带和悬韧带,松解部分患侧甲状腺,再游离患侧上极,于其背侧附近寻找上甲状旁腺,游离并保护其血运;上极血管结扎或超声刀凝闭后,离断上极,游离甲状腺外侧背膜,显露喉返神经(银白色条索状)并加以保护。 寻找下甲状旁腺要靠下极背侧附近,分离过程中要保护其血运。最后,根据术中实际探查情况,确定所要切除的范围。
1.3.2 对照组 采用传统外侧入路途径,全麻显效后,患者取平卧位,背部稍垫高,头后仰。切开颈白线,显露甲状腺组织,游离甲状腺,结扎(较粗的血管近端结扎)或超声刀直接凝闭甲状腺中、上、下极血管后切断,游离甲状腺外侧背膜,显露喉返神经并加以保护,同时游离上、下甲状旁腺并保护好其血供。最后,根据术中实际探查情况,确定所要切除的范围。
1.4 临床围术期指标 记录两组患者术中出血量、淋巴结清扫数目、手术时间、术后引流时间、住院时间等指标,比较两组患者围术期指标的差异。
1.5 血清指标水平检测 两组患者均在术后第3天清晨空腹外周静脉采血3~5 mL,样本以3 000 r/min速度离心15 min,所得血清采用酶联免疫吸附试验检测甲状旁腺激素水平,测定试剂盒购自美国Sigma公司,具体检测操作严格按试剂盒说明书进行。应用全自动生化分析仪(购自深圳迈瑞医疗有限公司,型号:BS-220)检测血清样本的血钙指标水平。
1.6 随访 两组患者均出院后随访22个月,随访间隔1个月,记录随访期间患者发生的并发症。①甲状旁腺损伤,判断标准为以术后出现面部或四肢麻木或抽搐,复查血钙和甲状旁腺素出现异常;②低钙血症,确诊标准为血钙水平<2 mmol/L;③喉返神经损伤,判断标准为以术后出现声嘶及失声,经喉镜检查发现单侧或双侧声带麻痹;④喉上神经损伤,判断标准为术后出现饮水呛咳及声音低沉。
2 结果
2.1 两组患者围术期相关指标比较 与对照组相比,观察组患者术中出血量、手术时间、术后引流时间均较低,差异有统计学意义(P<0.05),两组患者淋巴结清扫数目、住院时间的差异无统计学意义(P>0.05)。见表2。
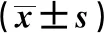
表2 两组患者围术期相关指标比较
2.2 两组患者血清指标水平比较 两组患者术前血清钙浓度、甲状旁腺激素水平的差异无统计学意义(P>0.05)。观察组患者术后第3天的血清钙浓度、甲状旁腺激素水平均高于对照组,差异有统计学意义(P<0.05)。两组患者术前与术后第3天血清钙浓度、甲状旁腺激素水平的差值进行比较,差异有统计学意义(P<0.05)。见表3。
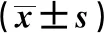
表3 两组患者手术前后血清指标水平的比较
注:与组内术前相比,*P<0.05
2.3 两组患者术后并发症发生情况比较 观察组患者甲状旁腺损伤率、低钙血症发生率低于对照组,差异有统计学意义(P<0.05),两组患者喉返神经及喉上神经损伤率的差异无统计学意义(P>0.05)。见表4。
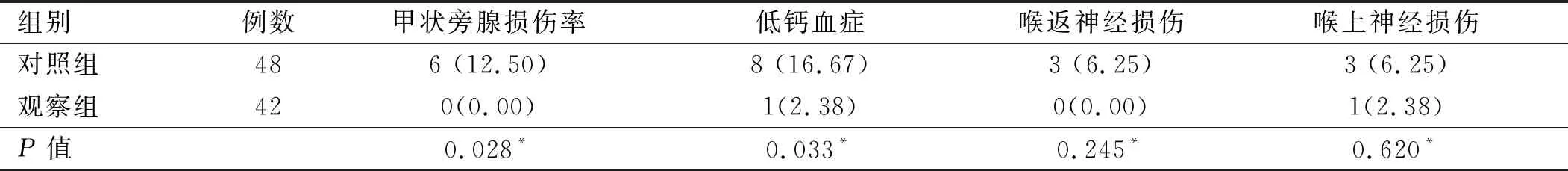
表4 两组患者围术期术后并发症情况比较[例(%)]
注:*为Fisher确切概率法
3 讨论
近年来,甲状腺癌发病率逐渐上升,成人90%以上甲状腺癌均为分化型,手术治疗为其基本医治方法。其手术成效及术后生活质量很大程度取决于术中有无伤及甲状旁腺和神经[7]。据报道[8],甲状腺腺叶全切伤及喉返神经的概率为0.3%~9.4%。随着技术进步,术中喉返神经解剖显露被充分重视,手术导致损伤明显减少[9]。甲状腺癌手术传统入路为外侧入路途径,由于腺体未能充分游离而固定,术野相对狭小而影响手术操作,容易导致手术副损伤,因此,如何避免手术时伤及神经组织和甲状旁腺,是甲状腺外科医师最为关注焦点之一[10]。
本研究采用改良式中间上入路途径进行甲状腺癌切除术,结果显示,观察组患者的手术时间、术中出血量及术后引流时间均低于对照组,差异有统计学意义(P>0.05)。观察组无一例喉返神经和甲状旁腺损伤,仅有1例喉上神经损伤也较轻微,术后恢复良好。两组患者甲状旁腺损伤率差异有统计学意义(P<0.05),而神经损伤率的差异无统计学意义(P>0.05),这可能与样本量较小有关。
改良式中间上入路手术以气管作为中心,先处理外侧韧带和悬韧带,游离松动甲状腺腺体,再切断甲状腺上极血管,手术视野相对开阔、清晰,尤其当肿瘤较大(直径≥4 cm)或与周围粘连较重时,这种优势更加明显,因此,术中出血量也会明显减少,难度相对降低,手术进行也比较顺利,其手术时间也显著缩短,术后恢复也较迅速。同时在行甲状腺全切前先游离保护甲状旁腺,在保持术野清晰的情况下,处理甲状腺的背侧和上极,能更好地辨认甲状旁腺,避免伤及甲状旁腺[11-12],沿着喉返神经向下逆行游离,直视下不易伤及甲状旁腺,从而对手术的安全性有明显提高。
与传统手术入路途径相比,改良式中间上入路途径能够减少术中出血量,缩短手术时间,减少甲状旁腺和喉返神经损伤率,降低手术难度,具有较好的临床疗效,值得推广。

