南宁市壮族居民高尿酸血症的发生情况及其与尿白蛋白水平的关系▲
翟璐洁 梁 敏 陈青云 梁友芳 刘江龙 孙子林
(广西医科大学第一附属医院1 内分泌科,2 预防保健科,南宁市 530021,电子邮箱:772973950@qq.com;3 东南大学糖尿病研究所、东南大学附属中大医院内分泌科,江苏省南京市 210009)
随着我国社会经济的发展,人们生活方式和饮食习惯的改变,近年来我国的高尿酸血症患病率有所增加,并呈青年化趋势,已成为继糖尿病后第二常见的代谢疾病[1]。流行病学研究表明,在过去10年中,我国不同地区的高尿酸血症流行率差异很大(5.46%~19.30%)[2]。高尿酸血症是一种以血清尿酸水平升高为特征的疾病,嘌呤代谢紊乱、能量代谢异常以及肾脏对尿酸排泄障碍均可影响血清尿酸水平[3]。尿白蛋白是反映早期肾小球损伤的敏感指标,而出现微量白蛋白尿时常伴有高尿酸血症[4]。动物实验表明,高尿酸血症模型大鼠经黄嘌呤氧化还原酶抑制剂干预后尿白蛋白排泄率降低[5];Klisic等[6]研究发现,在塞尔维亚人群中,尿酸浓度升高1 μmol/L,蛋白尿发生率则提高1.5%。然而有关广西南宁市壮族居民尿白蛋白与高尿酸血症的关系研究相对较少。因此,本研究分析该人群高尿酸血症发生情况及影响因素。
1 对象与方法
1.1 研究对象 于2018年从基线人群(2017年采用随机分层整群抽样方法纳入2 019例广西南宁市城乡壮族居民[7])中纳入二次随访人群309例,其中城镇居民135例,农村居民174例。纳入标准:(1)18岁以上的广西南宁市本地常住壮族居民,其中常住定义为长期居住以及工作在南宁市内,具有本地户口,1年内离开南宁市不超过1个月;壮族居民定义为中华人民共和国居民身份证上民族为“壮族”,且三代内直系亲属均为壮族者;(2)曾参与2017年基线调查并于调查时行眼底照相、糖化血红蛋白(hemoglobin A1c,HbA1c)、尿白蛋白、肾功能及血尿酸检测者。排除标准:(1)不愿接受调查者;(2)急性疾病患者;(3)已确诊患有肾脏疾病者。本研究经广西医科大学第一附属医院伦理委员会批准通过,所有研究对象均自愿签署知情同意书。
1.2 方法 通过结构化问卷获得研究对象性别、年龄、慢性病家族史和健康状况的信息。所有研究对象均用标准化方案测量身高、体重、腰围、臀围、舒张压、收缩压及体质指数。取晨起第1次小便中段尿,采用西门子 DCA Vantage尿微量白蛋白分析仪(免疫比浊法)测定尿白蛋白。禁食8 h后清晨空腹抽取静脉血10 mL,采用D-10型糖化血红蛋白仪(美国伯乐公司)检测HbA1c,采用全自动生化分析仪(南京艾迪康医学检验所有限公司)检测空腹血糖、血肌酐、血尿素氮、 血尿酸、总胆固醇、三酰甘油、HDL-C、LDL-C。所有研究对象均行OGTT[有糖尿病史者食用100 g无糖馒头,无糖尿病史者食用100 g含结晶水葡萄糖粉(含葡萄糖75 g)],检测餐后2 h血糖(2-hour postprandial blood glucose,2hPBG)。采用日本佳能CR-2(免散瞳眼底照相机上海司科林医疗仪器有限公司)进行双眼眼底照相。
1.3 诊断标准 (1)非吸烟者定义为从未吸烟或目前为止吸烟≤100支[8],饮酒者定义为每周饮酒的酒精量>30 g,且持续饮酒1年以上[8]。(2)高尿酸血症定义为男性血清尿酸水平>420 μmol/L,女性血清尿酸水平>360 μmol/L[9]。(3)糖尿病前期的诊断根据2008年美国糖尿病协会指南标准[10]:① 空腹血糖受损(impaired fasting glucose,IFG),即空腹血糖5.6~6.9 mmol/L,OGTT提示2hPBG<7.8 mmol/L;② 糖耐量减低(impaired glucose tolerance,IGT),即空腹血糖正常,OGTT提示2hPBG 7.8~11.1 mmol/L;③ IFG+IGT,即空腹血糖 5.6~6.9 mmol/L,且OGTT 提示2hPBG 7.8~11.1 mmol/L。(4)根据2017年美国糖尿病协会标准,满足以下一项及以上即诊断为糖尿病[11]:① 既往经医疗保健专业人员诊断为糖尿病;② 空腹血糖≥7.0 mmol/L;③ 2hPBG≥11.1 mmol/L;④ HbA1c≥6.5%。(5)根据《糖尿病肾病防治专家共识(2014年版)》[12],将研究对象分为正常白蛋白尿组(尿白蛋白<20 mg/L)、微量白蛋白尿组(在20≤尿白蛋白≤200 mg/L)及大量白蛋白尿组(尿白蛋白>200 mg/L)。
1.4 统计学分析 采用SPSS 23.0软件进行统计学分析。正态以及近似正态分布的计量资料以(x±s)表示,两组间比较采用t检验,多组间比较采用方差分析;严重偏态以中位数及四分位间距[M(QL,QU)]表示,组间比较采用秩和检验;计数资料以n(%)表示,比较采用χ2检验;双变量采用Spearman相关分析;采用二分类非条件Logistic回归模型进行多因素分析。以P<0.05为差异有统计学意义。
2 结 果
2.1 正常尿酸组与高尿酸组临床特征比较 共检出高尿酸血症108例,占35.0%。高尿酸血症组男性、饮酒者、高血压、眼底出血渗出、IFG 、IGT、IFG+IGT、糖尿病、尿白蛋白升高者比例均高于正常尿酸组,且年龄、身高、体重、腰围、臀围、体质指数、收缩压、舒张压、HbA1c、空腹血糖、2hPBG、总胆固醇、三酰甘油、LDL-C、血肌酐、血尿素氮、尿白蛋白水平均高于正常尿酸组,HDL-C水平低于正常尿酸组(均P<0.05)。见表1。

表1 正常尿酸组与高尿酸组临床资料和血生化指标比较
注:尿白蛋白增多指尿白蛋白≥20 mg/L。
2.2 不同尿白蛋白水平临床特征比较 分别有42例、9例存在微量白蛋白尿、大量白蛋白尿。 大量白蛋白尿组的血肌酐、血尿素氮、血尿酸水平及高尿酸血症发生率均高于其他两组(均P<0.05),见表2。

表2 不同尿白蛋白水平临床资料和血生化指标比较
注:与正常白蛋白尿组比较,★P<0.05;与微量蛋白尿组比较,▲P<0.05。
2.3 尿白蛋白与各指标的相关性分析 尿白蛋白水平与血尿酸、年龄、腰围、空腹血糖、2hPBG、收缩压、舒张压、血肌酐均呈正相关(均P<0.05),见表3。

表3 尿白蛋白与各指标间的相关性分析结果
2.4 尿白蛋白与高尿酸血症的关系 以有无高尿酸血症为因变量,以性别、年龄、吸烟、饮酒、高血压、体质指数、腰围、臀围、HbA1c、空腹血糖、2hPBG、收缩压、舒张压、总胆固醇、三酰甘油、HDL-C、LDL-C、血尿素氮、血肌酐、尿白蛋白为自变量,进行多因素Logistic回归分析,各变量的赋值表见表4。结果显示,尿白蛋白、血肌酐水平升高是高尿酸血症发病的独立危险因素(均P<0.05) ,见表5。

表4 变量赋值情况
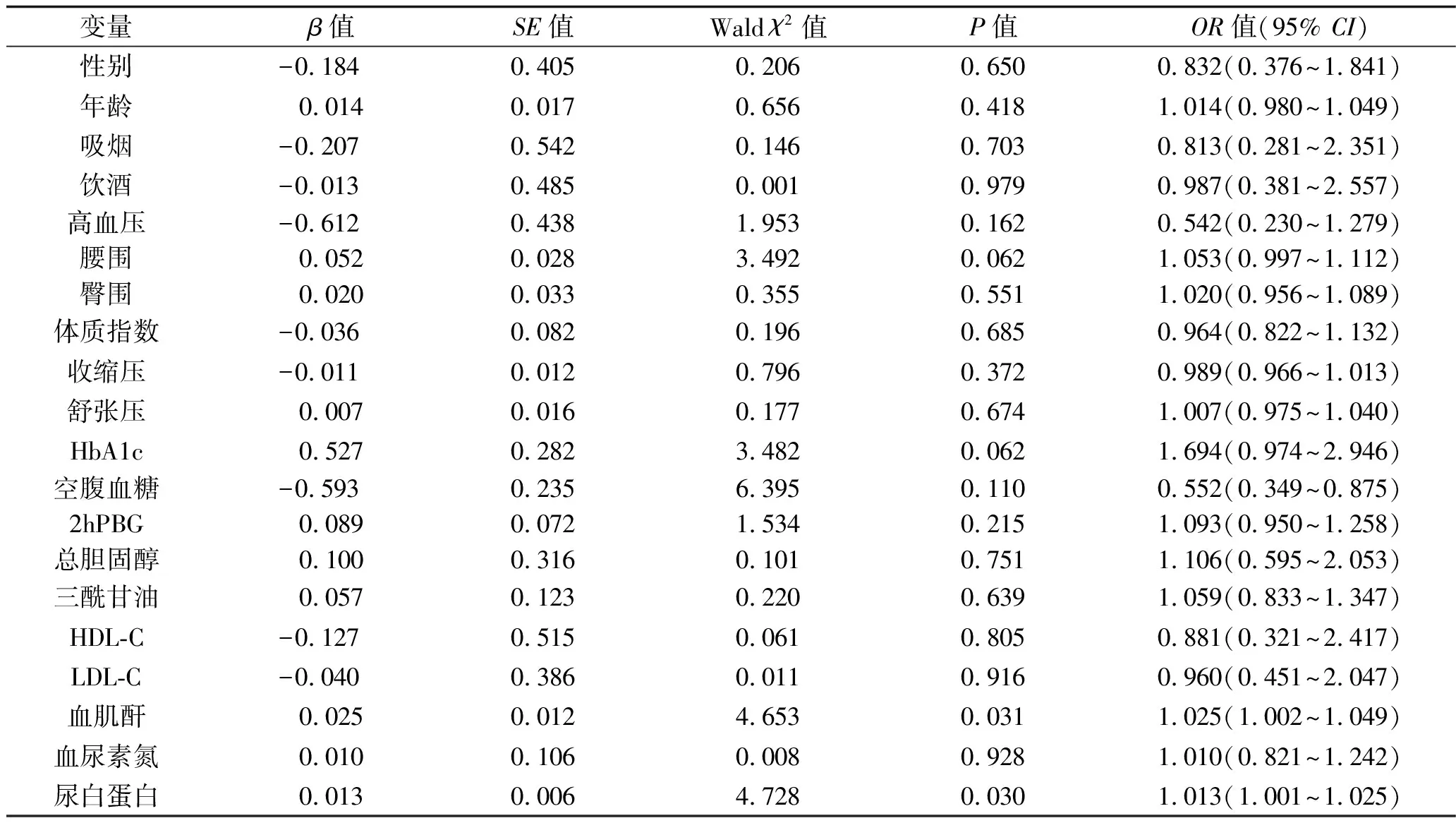
表5 高尿酸血症危险因素的二元Logistic回归分析
3 讨 论
尿酸是人体嘌呤代谢的终产物,主要以尿酸盐的形式存在,在血浆中尿酸盐经肾小球自由过滤,以肾单位的双向转运机制完成主要代谢过程[13]。除了肾功能受损导致尿酸排泄障碍直接引起血尿酸增高外,机体嘌呤代谢异常包括摄入过多嘌呤食物、黄嘌呤氧化还原酶过度表达等导致尿酸生成过多,也可导致血尿酸升高[14]。此外,有研究表明,高尿酸血症与胰岛素抵抗、代谢性疾病(糖尿病、血脂代谢紊)以及高血压存在一定关系,是这些疾病发病的危险因素之一[15-16]。本研究结果也显示,高尿酸血症组收缩压、舒张压、空腹血糖、总胆固醇、三酰甘油水平均高于正常尿酸组(均P<0.05)。其机制可能为:高血糖状态下机体出现胰岛G细胞受损以及胰岛素抵抗,引起肾脏血管内皮细胞功能障碍导致肾功能受损,从而出现尿酸代谢异常[17-18];高血压状态下激活肾素-血管紧张素系统引起肾小球损伤、内质网应激、肾脏滤过屏障受损等,从而导致血尿酸升高[19]。本研究结果显示,广西南宁市壮族居民中高尿酸血症发生率较高,达35.0%。
有研究表明,尿白蛋白排泄增加是比血肌酐增高更早提示肾脏滤过功能受损的指标[20]。本研究中,大量白蛋白尿组血尿酸水平、高尿酸血症发生率均高于正常白蛋白尿组和微量白蛋白尿组(均P<0.05);进一步相关分析发现,尿白蛋白与血尿酸水平呈正相关(P<0.05)。这提示尿白蛋白排泄增多时,血尿酸水平也随之升高。Zhang等[21]研究发现,高尿酸血症人群比一般人群更容易出现尿白蛋白排泄增多。本研究中,高尿酸血症组中尿白蛋白水平及尿白蛋白排泄升高者比例均高于正常尿酸组,校正了性别、年龄、体质指数、吸烟、饮酒、血压、血糖、血脂等多个混杂因素后,多因素Logistic回归分析结果显示,尿白蛋白水平升高是高尿酸血症发病的独立危险因素(P<0.05)。这提示在广西南宁市壮族居民中 ,尿白蛋白排泄增多者高尿酸血症发生风险增高。尿白蛋白排泄增多也可能形成管型而堵塞肾小管,损害肾小管细胞和间质[22];同时尿白蛋白还可激活近曲小管上皮,发生蛋白应激反应[23],引起肾小管线粒体损伤,损害肾脏滤过功能,从而导致尿酸排泄障碍,最终发展为高尿酸血症。
综上所述,广西南宁市壮族居民高尿酸血症发生率较高,尿白蛋白排泄增多者高尿酸血症发生风险增加。

