超声引导下改良胸膜活检钳在兔胸膜活检中的效果*
胡毅,梁荣珍,汤敏轩,李婷,秦积龙,周大治
广州医科大学附属第一医院超声科(广东广州 510120)
胸腔积液是临床常见的呼吸系统病症,常见类型有漏出液和渗出液。其中,漏出液多为心、肝、肾功能不全引起,容易判断;而渗出液常见病因是恶性积液和结核,因为胸腔积液常规生化检查不易鉴别,目前临床确诊主要依靠细菌学、细胞学和组织病理学检查[1]。但是,由于胸腔积液中脱落的肿瘤细胞及结核杆菌数量少、分布密度低,不易在显微视野中被检出,尤其结核性胸膜炎胸腔积液沉渣找结核杆菌或培养阳性率仅为20%,而胸膜活检的阳性率达80%。虽然细菌学和细胞学检查价值高但阳性率低,因此,目前临床诊断主要依赖组织病理学检查。而对于原因不明的胸腔积液,胸膜活检已经是目前常规诊断手段,超声引导下胸膜活检可有效提高诊断效率。胸膜活检包括经皮闭式胸膜活检、经胸腔镜活检及开胸活检,各有优劣[2]。目前临床主要行经皮闭式胸膜活检,常用的方式为Cope针等。然而,Cope针在临床应用中存在以下问题:由于盲取,对于灶性分布病变常呈阴性;活检的标本组织体积小,阳性率低;操作复杂,技术要求高,不同熟练程度医师活检结果差距大;胸膜组织损伤大,出血多,人工气胸发生率高。基于笔者单位为呼吸疾病国家重点实验室,每年有大量不明原因的胸腔积液病例,同时鉴于既往胸膜活检存在的问题,通过对大量临床病例的分析总结,2017年1月至2019年4月本研究通过对内窥镜活体取样钳进行改进,发明并设计一种更为方便、精确、效果确切且更安全的胸膜活体取样钳(国家实用新型专利,专利号:ZL201620474445.8),用以提高胸膜病变的诊断效率。评估超声引导胸膜活体取样钳在兔胸膜活检中的有效性和安全性,形成一种更加安全、有效的胸膜活检方法,为下一步临床推广应用奠定基础。
1 材料与方法
1.1 材料 实验动物:选用健康新西兰兔,雌雄不限,体重(1.75±0.25)kg。试剂:盐酸博来霉素(海正辉瑞制药有限公司,规格15 IU),碳粉(石家庄远成邝产品有限公司,规格1.0 kg)。器材:钳式胸膜活检套管针[2](上海埃斯埃医械塑料制品有限公司,规格22号,L150 mm),改良一次性使用内窥镜活体取样钳(南京微创医学科技股份有限公司,规格MTN-BF-18/16-A,钳头直径:2.8 mm,工作长度1 800 mm)(见图1、2),Cope针(山东淄博明远工贸有限公司,规格25号,L70 mm),密闭式静脉留置针(苏州碧油医疗器械有限公司,规格20G×1.16”,1.1 mm×30 mm),一次性无菌注射针(浙江康德莱医疗器械股份有限公司,规格22G,0.7×80 mm)。

注:1:手柄;2:拉伸扣;3:拉杆;4:管体;5:套管;6:U型弹簧;7:钳头;8:摆臂;9:钳臂
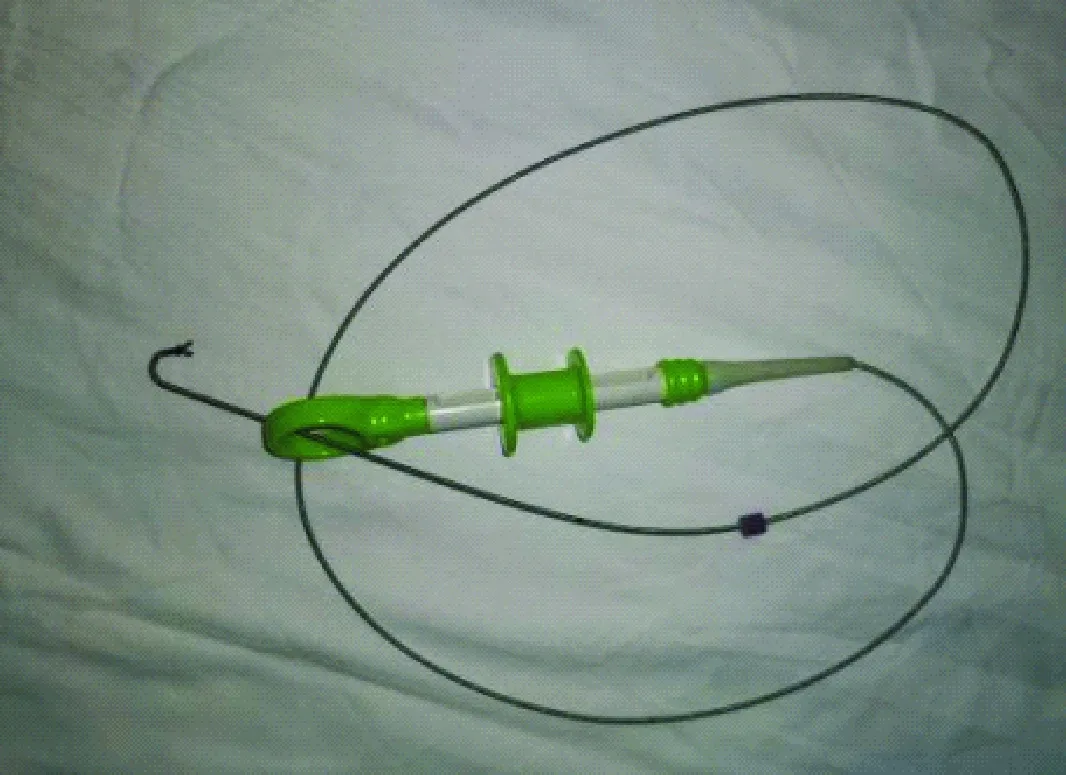
图2 改良胸膜活检钳实物图
1.2 方法
1.2.1 建立胸腔积液动物模型 (1)40只新西兰兔随机分为实验组和对照组,每组20只(实验组分1组(少量胸腔积液组)、2组(多量胸腔积液组),每组10只;对照组分1组(少量胸腔积液组)、2组(多量胸腔积液组),每组10只。麻醉:3%戊巴比妥钠1 mL/kg耳缘静脉缓慢注射。(3)定位于右侧肋膈角,超声引导下实时引导无菌注射针进入壁层胸膜前方,固定穿刺针,缓慢注入生理盐水5 mL,于壁层胸膜前方形成一无回声带,利用胸膜渗透性[4],待部分生理盐水渗透入胸膜腔形成可穿刺空间后,实时引导将密闭式静脉留置针穿入胸膜腔,拔除针芯后留置塑料针管,针线外固定[5]。(4)往注射孔缓慢推注生理盐水,人为控制实验组1组、对照1组胸腔积液测量深度5~10 mm(少量胸腔积液);实验组2组、对照组2组胸腔积液测量深度10~20 mm(多量胸腔积液)。(5)以胸腔积液暗区测量最深处为穿刺点,实验1组、2组超声实时引导套管针进入胸腔积液内,拔出针芯,将闭合状态的改良活检钳通过套管进入胸腔积液内,旋转调节角度,向前推送钳头,抵达目标壁层胸膜后打开活检钳进行钳取(图3),分别于穿刺点周3、6、9、12点4个方向行壁层胸膜咬检,各40次,共80次;对照1组、2组将Cope针从穿刺点剌入,当针锋抵抗感突然消失时示已穿过胸膜壁层。拔出穿刺针,用拇指堵住套管针的外孔,迅速将钝头钩针插入,将整个针从垂直位变成与胸壁呈45°的位置。将套管连同钝头钩针缓慢后退,遇阻力进即表示已达壁层胸膜,此时稍用力,将钩针紧紧钩住胸膜并固定,然后将套管推入1 cm左右,使壁层胸膜切入在套管内,然后将钩针拉出,即可获得兔胸膜活检组织(图4)。同样选择3、6、9、12点4个方向穿刺点用钝性钩针钩取壁层胸膜组织,各40次,共80次。所取组织10%甲醛溶液浸泡,送病理切片检查。

注:超声实时引导套针及穿刺针进入胸腔积液,拔出穿刺针后将改良活检钳向前推送,抵达目标壁层胸膜后进行钳取
图3改良活检钳钳取胸膜

注:A:套管针连同穿刺针穿刺进入胸腔积液,拔出穿刺针,迅速插入钝头钩针;B:调整角度至约45°,钝头钩针缓慢后退,遇阻力时达壁层胸膜,将套管推入1 cm左右,使壁层胸膜切入在套管内,然后将钩针拉出,获得兔胸膜活检组织
图4Cope针盲取胸膜示意图
1.2.2 建立增厚胸膜动物模型 (1)20只新西兰兔随机分为实验组和对照组,每组10只。(2)同样利用胸膜渗透性[4],当胸膜腔形成可穿刺空间后,超声引导下向实验兔右侧胸腔注入博来霉素2.0 IU,碳粉125 mg[5],24 h为周期超声探查胸膜增厚情况并体表标记。当观察胸膜增厚≥3 mm时(第17~21天),判断为建立增厚胸膜动物模型成功,按上述建立胸腔积液动物模型方法,人为控制实验组、对照胸腔积液测量深度10~20 mm,建立多量胸腔积液模型,实验组超声引导下直接对增厚胸膜进行咬检4次,共40次,对照组于定位处垂直进针并在3、6、9、12点4个方向,用钝性钩针钩取则增厚胸膜组织,共40次。所取组织10%甲醛溶液浸泡,送病理切片检查。
1.3 评价标准 (1)每次胸膜活检,咬空或钩空为取材失败,不得原位重检;病理结果显示胸膜组织(包括正常胸膜、增厚胸膜)为取材成功,活检钳咬空、钝头钩针钩空或显示横纹肌、脂肪组织等非胸膜组织为咬检或钩检取材失败。(2)每只实验兔胸膜活检前、后均行肺部CT检查,少量气胸标准:肺压缩≤15%。多量气胸标准:肺压缩>15%[7]。(3)每只实验兔胸膜活检前、后均经密闭式静脉留置针抽取5 mL胸腔积液送生化常规检查。胸腔内出血标准:胸腔积液外观红色,胸水中平均红细胞计数≥100×109·L-1[8]。

2 结果
2.1 取材成功率 在正常胸膜组及增厚胸膜组,取材所获病理所示见图5~6,实验组取材成功率分别为93%(74/80)、98%(39/40),均高于对照组76%(61/80)、85%(34/40), 均差异有统计学意义(P<0.05)。在正常胸膜少量胸腔积液与多量胸腔积液情况下,实验组取材成功率分别为90%(36/40),95%(38/40),均高于对照组73%(29/40),80%(32/40), 均差异有统计学意义(P<0.05)。见表1、2。

注:由纤维组织构成,表面可见间皮细胞
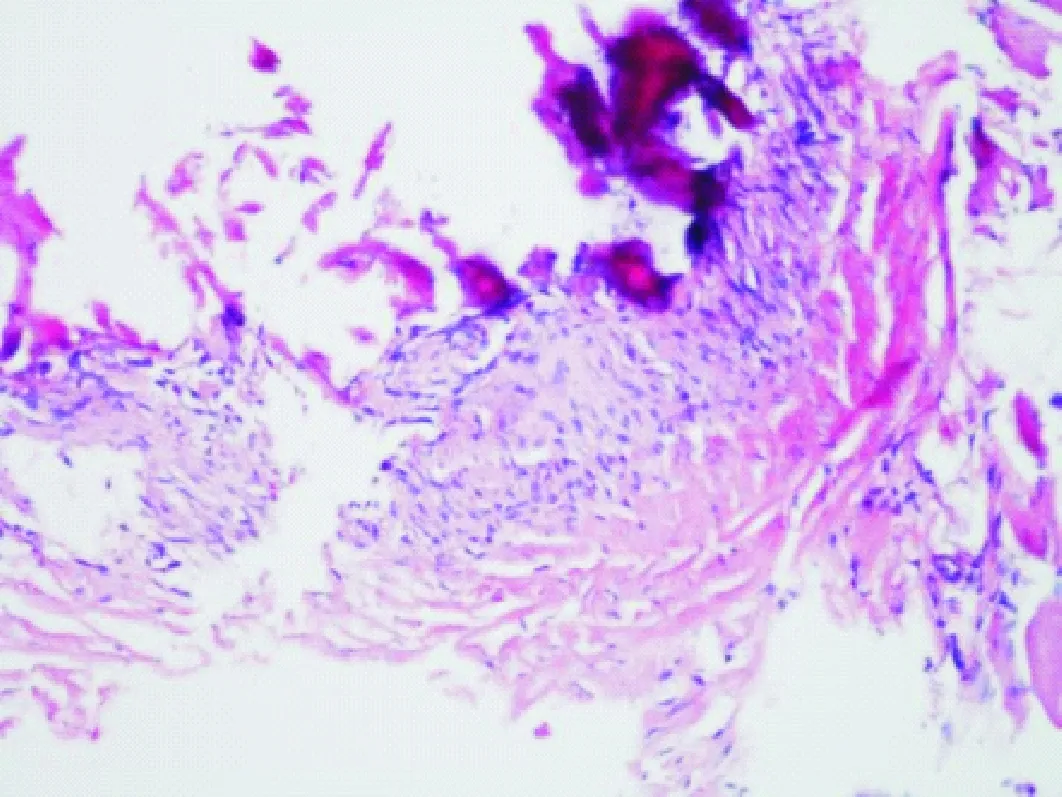
注:纤维组织增生,间质散在淋巴细胞浸润

表1 正常胸膜取材成功率(少量及多量胸腔积液)

表2 增厚胸膜取材成功率 次数(%)
2.2 组织大小 (1)正常胸膜组:实验组咬检组织块2.0~27.5 mm3,平均(7.5±1.4)mm3,对照组钩检组织块2.3~28.5 mm3,平均(7.8±1.3)mm3,两组差异无统计学意义(t=1.865,P>0.05)。(2)增厚胸膜组:实验组咬检组织块5.5~36.7 mm3,平均(9.3±1.1)mm3,对照组钩检组织块2.8~30.2 mm3,平均(8.4±1.2)mm3,两组比较差异有统计学意义(t=2.264,P<0.05)。见图7。
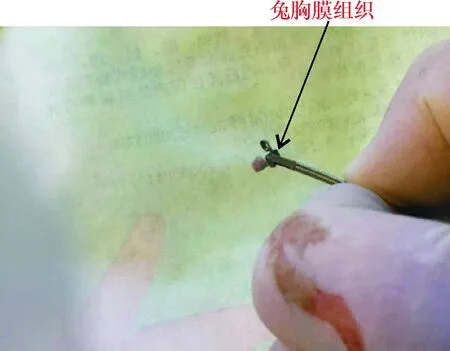
图7 改良胸膜活检钳钳取的兔胸膜组织
2.2 并发症 正常胸膜实验组20只新西兰兔,均发生气胸,其中少量气胸19例,多量气胸1例(少量胸腔积液模型);对照组20只新西兰,均发生气胸,其中少量气胸14例,多量气胸6例(少量胸腔积液组)。实验后对多量气胸动物解剖,发现钩取或钳取胸膜附近均有肺表面损伤。增厚胸膜实验组与对照组全部发生气胸,均为少量气胸。多量气胸全部发生于少量胸腔积液模型,对照组发生率明显高于实验组(P<0.05)。实验组与对照组活检后胸腔积液红细胞计数均<100×109·L-1,提示均无明显胸腔出血。
3 讨论
胸膜活检是胸腔积液病因诊断的重要方法,获得胸膜组织的主要方法有:(1)经胸腔镜胸膜活检:可在直视下多点取材,诊断效果确切,但需要特殊器械,有一定创伤性,且价格昂贵,不能普遍应用[9]。(2)开胸活检:诊断率最高,但创伤大,各方面条件要求高,不能作为常规诊断手段[10]。(3)活检枪活检:具有定位准确、损伤小、气胸等并发症发生率低、操作简单等优点。但所取有效组织较少,有阳性率低、假阴性率高等缺点[11]。
除了上述活检方法,Cope针是目前临床应用最为广泛的胸膜活检工具[12]。然而,在临床应用中往往感受到该方法活检范围局限,只能钩取到穿刺针孔周边处的胸膜组织,操作复杂,技术要求高,不同熟练程度医生的活检结果差距大,同时医源性气胸发生率高[13]。
基于作者所在单位具有大量胸腔积液病例,总结临床工作中的经验,对内窥镜活体取样钳进行改进,发明了以上改良活检钳,并应用于相关临床研究。
本研究中,(1)超声引导下使用改良活检钳进行正常兔胸膜活检,取材成功率93%,较文献报道75%高[14]。无论在少量或多量胸腔积液情况下,取材成功率均明显高于使用Cope针行胸膜活检时。分析原因可能是:套管携带改良活检钳直接抵达活检部位,钳头始终得到套管引导、支撑和固定;超声引导下实时监视操作,清晰显示钳头进入胸腔,打开、钳取整个过程,能确保钳头正面抵压胸膜,避免咬检时钳头打滑、咬空,保证取材的成功率,同时能获取足够的胸膜组织,取材也更加精确;U型弹簧可改变钳头方向,便于钳取穿刺部位附近胸膜组织,从而使超声实时引导、监视整个钳取过程更加方便而易于操作,同时使活检范围大大增加,可明显提高胸膜活检成功率。(2)在增厚胸膜组,实验组取材成功率98%(39/40),明显高于对照组85%(34/40)。提示在胸膜增厚病变情况下,超声引导下使用改良活检钳行胸膜活检,获取满意组织的成功率更高(表2),更能满足临床病理诊断的要求。(3)实验组总气胸发生率与对照组无明显差别,均为100%,但多量气胸只发生于少量胸腔积液模型中,实验组发生率明显低于对照组。我们分析原因,在胸膜活检过程,需要一定量的胸水隔开壁层胸膜和肺组织,以便在穿刺针(或钳)进入胸腔,并完成活检操作时,避免损伤肺组织,引起气胸[15]。Cope针在钩取过程较复杂,无法在超声实时监视下完成整个钩取过程,在少量胸腔积液情况下,容易损伤肺组织,引起多量气胸,我们解剖动物结果也证实了这一点;而使用改良活检钳进行胸膜活检时,因其可在超声引导下实时监视操作,且U型弹簧使钳头不直接对准肺,即使在少量胸腔积液情况下,亦可避免针尖或钳头损伤肺组织,避免气胸的发生。
综上所述,使用改良胸膜活检钳行胸膜活检,不仅取材成功率高,同时不受限于胸腔积液量的多少,而且并发症发生率低,相对于传统Cope针胸膜活检是一种简单操作、安全有效的胸膜活检新方法,值得推广。
本次实验还存在不足之处,不论是实验组还是对照组,始终无法避免少量气胸的发生,从而影响我们超声监视,我们认为是套管针插入胸腔、抽出针芯时,外面的空气进入胸膜腔引起,我们在以后的实验中将采取措施避免这种情况的产生。
——评《钩针编织基础》

