预防性护理对重症胰腺炎患者不良结局和脏器功能障碍的影响
王丽 张露 陈琪 游丽 李艳丽
重症胰腺炎是由于内外因素所致的胰酶异常激活并消化患者自身胰腺组织,累及周围脏器并产生水肿、出血和坏死等炎性反应[1]。其发病无明显的年龄趋势,且病死率较高[2]。其中继发感染、休克、多器官功能障碍是导致重症胰腺炎患者死亡的主要原因[3]。传统护理多是在不良事件发生后或在发生前较短时间内进行的,此时的护理目的是减少不良事件对患者的继续损伤[4]。而重症胰腺炎的任何一种不良事件发生均可能威胁到患者的生命安全,因此预防性护理是较为理想的选择。预防性护理是指在不良事件发生前即对其诱因加以护理控制,从而减少其发生风险[5]。本院自2017年6月引进预防性护理方案,报告如下。
1 资料与方法
1.1 一般资料 选取2016年5月至2017年5月我院接收治疗且采用常规护理方案的重症胰腺炎患者40例为A组,2017年6月至2018年6月我院接收采用预防性护理方案的重症胰腺炎患者40例为B组,进行回顾性研究。纳入标准:(1)患者均根据临床表现、生化检查以及影像学检查确诊。(2)患者均具备急性胰腺炎临床表现和生化改变并具有下列之一者:局部并发症、Ranson评分≥3分、APACHEⅡ评分≥8分、CT分级为D和E级。排除标准:(1)入院时已休克者;(2)入院时已发生多器官功能衰竭且无法逆转;(3)轻度和中度胰腺炎患者;(4)对治疗药物过敏者;(5)合并其他系统重大疾病者。患者或家属均签署知情同意书,试验通过医院的伦理学审查。2组患者年龄、性别比、BMI、ASA分级、分类以及APACHE Ⅱ评分方面,差异无统计学意义(P>0.05)。见表1。
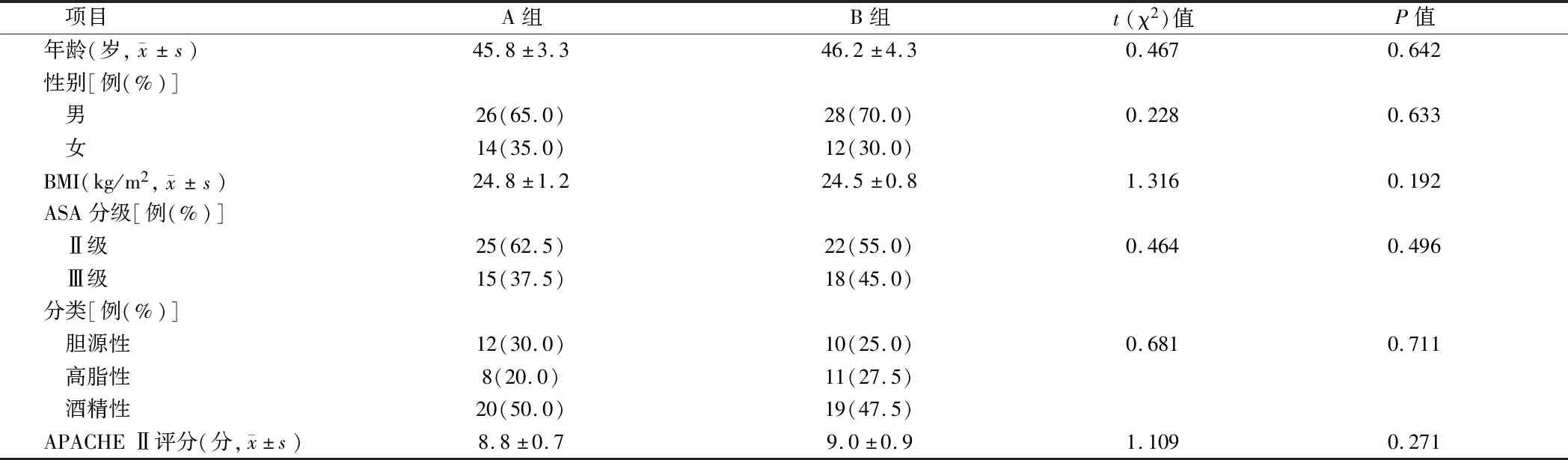
表1 2组患者一般资料比较 n=40
1.2 护理方法
1.2.1 A组患者采用常规护理方法:①疾病评估:在患者入院时,要迅速了解患者相关信息,对其健康史、身体状况和社会-心理状况进行准确评估。并进行输液、抗炎、止血和对症治疗。②体位与休息护理:按着消化系统疾病的常规护理方案进行,采取卧床休息,详细记录出入量,腹痛时协助患者进行弯腰、前倾坐位或者屈膝侧卧位。③饮食护理:对患者进行禁食和胃肠减压,提供营养支持,对于疼痛明显者,禁食禁水1~3 d,采用胃肠减压,禁食期间补充营养液,纠正水电解质平衡。呕吐腹痛症状消失后可以进行低脂、低蛋白、低糖进行流食摄入,并逐步恢复饮食,避免油腻和饮酒。④用药护理:遵医嘱给以患者抗菌、止痛以及维持水电解质平衡药物,要注意观察有无心动过速或加重麻痹性肠梗阻以及尿潴留等不良反应发生。⑤其他护理:多关心和安慰患者,多与患者及其家属沟通,介绍相关疾病知识,及时解答患者问题。
1.2.2 B组患者在常规护理方法的基础上进行预防性护理:①预防疼痛加重:保证患者绝对卧床休息,并禁水禁食1~3 d,明显腹痛者可进行胃肠减压。可根据医嘱给以止痛药,注意药物成瘾和禁用吗啡。②预防不良心理产生:大部分重症急性胰腺炎患者由于剧烈的疼痛会表现出焦虑、烦躁、抑郁等不良心理,甚至不配合治疗。因此,医护人员要耐心与患者沟通,为其讲解疾病治疗和护理的重要性,尽量提高患者的依从性。必要者可采取家人参与的方式进行家人参与的健康教育。每次疼痛剧烈时可播放轻音乐,以减轻患者不良情绪的产生。对住院环境有一定要求,避免阳光直射,温度和气候适宜,定期协助或帮助患者家属对患者的衣物以及生活用品进行整理,通过改善住院环境也能改善患者的不良心理。③预防感染和脓毒血症:患者入院后立即采用广谱抗菌药进行抗感染治疗,在常规护理的基础上,要加强对住院环境清洁监测。对已发生感染的患者要分开治疗,同一个病房内患者数要少于3人,每天3次对患者的生活用品进行消毒。减少家属探视频次和人数。家属进入探视前,要进行基本消毒,并进行健康询问。督促家属和相关护理人员做好患者个人卫生工作。监督患者进行符合卫生要求的个人护理工作。避免造成院内感染和交叉感染。已感染的患者要积极采取抗菌治疗,避免出现脓毒血症。④预防堵管:要确保营养泵稳定、匀速泵入营养液,逐渐增加泵注量,维持泵注速度在>50 ml/L,尽量使用液体状药物,连续饲食时,每隔4 h采用30 ml温水冲洗管子1次。可采用米曲菌胰酶片220 mg充分研磨并溶于10 ml水冲洗管子,也可定期更换管子。⑤预防腹泻:肠内营养要遵循由低到高、由少到多、由慢到快的原则,配置营养餐过程要注意无菌操作,使用纤维素肠内营养剂并配以肠道益生菌以降低腹泻发生率,注意营养液温度接近生理温度。⑥预防误吸:精神意识异常者,鼻饲前翻身,吸除呼吸道分泌物,在条件允许的情况下适当提高抬高床头30°,优先选用螺旋形鼻饲管。⑦预防低血容量性休克:及时准备好抢救用品,注意保暖,常规给氧,根据医嘱补充血容量,出现血压异常要及时报告医生,并按医嘱给以相关药物。
1.3 观察指标 (1)观察2组患者在干预期间感染率、脓毒血症发生率、手术率、堵管率、腹泻率、误吸率和病死率的发生情况。(2)采用酶联免疫吸附试验(ELISA)试剂盒(Sigma,美国)观察护理前(入院时)和护理后(出院时)白介素1(IL-1)、IL-6、肿瘤坏死因子-α(TNF-α)、超敏C-反应蛋白(CRP)和内毒素在血清中的含量。(3)采用多器官功能障碍评分表[6]评价预防性护理对器官功能的改善情况,分别从呼吸系统(PaO2/FiO2)、肝脏(血胆红素)、肾脏(血Cr)、心血管(PAR=HR×CVP/MAP)、血液(血小板计数)和神经系统(Glasgow Coma计分)6个方面进行评价,由轻到重分别计0~4分,满分24分。

2 结果
2.1 2组患者护理结局比较 A组患者感染率、脓毒血症发生率、手术率、腹泻率和误吸率均显著高于B组,差异有统计学意义(P<0.05)。见表2。
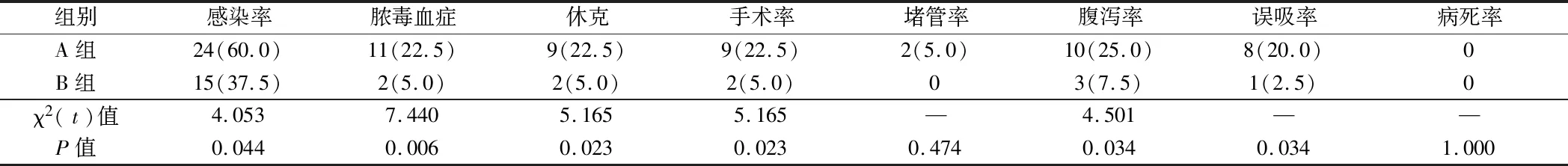
表2 2组患者护理结局比较 n=40,例(%)
注:“—”表示Fisher 确切概率法
2.2 2组护理干预前后血清炎性因子水平比较 2组患者治疗后IL-1、IL-8、TNF-α和内毒素水平均显著改善,但B组患者治疗后各指标均显著低于治A组,差异有统计学意义(P<0.05)。见表3。

表3 2组患者治疗前后相关因子水平比较
注:与治疗前比较,*P<0.05;与A组比较,#P<0.05
2.3 2组患者护理前后多器官功能障碍评分比较 2组患者护理前呼吸系统、肾脏、肝脏、心血管、血液、神经系统和总评分相比,差异无统计学意义(P<0.05);护理后呼吸系统、肾脏、肝脏、心血管、血液、神经系统和总评分均显著改善,且B组优于A组,差异有统计学意义(P<0.05)。见表4。

表4 2组患者护理前后多器官功能障碍评分比较 n=40,分,
注:与治疗前比较,*P<0.05;与A组比较,#P<0.05
3 讨论
现在护理学观念要求将预防性护理融合于传统护理方案中,以改善护理效果[7]。传统护理多是在相关状况发生后采取相应的护理措施以减少其对疾病预后的影响。而预防性护理是指根据护理经验和临床经验对可能在治疗过程中发生的相关不良事件进行罗列,并针对性采取措施而降低其发生率[8]。预防性护理相关的研究已逐渐应用于多个疾病领域,但在重症胰腺炎患者护理中应用的前瞻性研究较少[10],而本次采用回顾性研究的方法,观察了预防性护理对护理结局的影响。结果显示,采用预防性护理的重症胰腺炎患者感染率、脓毒血症发生率、手术率、腹泻率和误吸率均较低。这是由于本研究在预防性护理措施中,细化了防感染、防堵管、防误吸、防腹泻以及防休克的护理措施,并且作为护理重点。重症胰腺炎死亡率较高的主要原因是感染、脓毒血症以及继发的休克或全身多器官功能障碍。而本研究加强了对感染的防控,一方面减少院内感染,另一方面减少探视人员造成的交叉感染。而感染后经抗生素治疗无效可进一步诱发脓毒血症,典型表现为血液内炎性因子和内毒素浓度升高[10]。内毒素是革兰阴性菌细胞壁中的一种主要成分,又称为脂多糖,当细菌死亡溶解或认为破坏时释放入血[11]。CRP是炎性反应的前体物质,在接收抗原信号后,招募免疫细胞释放炎症因子如IL-1、IL-6、TNF-α等,增加机体炎性反应并进一步促进内毒素释放[12]。而本研究中,通过严格控制住院环境和个人卫生,最大化降低感染风险。而个人卫生和环境卫生的达标,需要患者与医护人员共同协作完成。本次研究,对患者的不良心理进行了预防性护理,在一定程度上提高了患者的依从性,强化了感染防控效果。
有10%以上的重症胰腺炎患者会发生多器官功能障碍,这是由于患者的胰腺组织产生大量的坏死性炎性反应,且部分患者由于脓毒血症,导致低血容量性休克,继发多器官功能障碍,是导致患者死亡的主要原因[13]。因此本研究针对多器官功能障碍进行了预防性护理,重点放在了抗感染、防止低血容量性休克上。结果显示,护理后呼吸系统、肾脏、肝脏、心血管、血液、神经系统和总评分均显著改善,且B组优于A组。与常规护理措施不同,患者在入院后立即进行抗感染治疗,并强化了住院环境和个人卫生达标操作,通过对患者腹内压和生命体征的实时监测对感染和低血容量形成预警意识,降低了多器官衰竭的几率。
综上所述,预防性护理在重症胰腺炎患者中能够改善不良结局的发生率,降低患者炎性反应,改善器官功能障碍情况,值得推广。

