胎儿冠状静脉窦扩张形态特征对病因的鉴别价值
张艳 张晓玲 薛英红 李晓云 刘倩 姬冬辉
冠状静脉窦(coronary sinus,CS)走行于左侧房室沟后下方并开口于右心房,收集来自于心肌的静脉血,其主要属支有心大静脉、心中静脉、心小静脉、左心室后静脉和左心房斜静脉,是心肌冠状循环的重要节段[1,2]。随着胎儿超声心动图的深入开展,产前超声已能发现许多的先天性心血管畸形可能合并CS扩张,比如永存左上腔静脉、肺静脉异位引流和无顶冠状静脉窦综合征等等[3-5]。临床工作中发现不同畸形所导致的CS扩张后表现出的管壁形态改变各有特点。国内外关于胎儿CS的研究多关注在CS内径正常值单位、CS扩张诊断标准和合并畸形等[5-7],尚无关于CS扩张后的管壁形态特征及其临床意义研究。本文拟通过探索各类心血管畸形胎儿CS扩张后的管壁形态特征,分析该形态特征与原发病因的内在联系,从而提示可能合并的原发畸形,并进一步阐明确诊病因所需要的超声切面和鉴别要点,从而提高产前诊断医师对相关畸形的检出、诊断和评估能力。
1 资料与方法
1.1 一般资料 收集2015年4月至2018年10月于我院进行胎儿心脏病筛查或会诊胎儿10 125例,孕妇24~38岁,平均年龄(26±3.5)岁;孕周22.56~27.84周,平均孕龄(24.28±3.56)周。入选患者行详细胎儿三级畸形筛查和胎儿超声心动图专项检查。该项研究通过我院伦理委员会伦理审核通过。告知所有参加研究的孕妇及家属并签署知情同意书。
1.2 纳入与排除标准
1.2.1 纳入标准:①单胎妊娠;②超声检查过程中孕妇及胎儿心律规整,孕妇心率60~100次/min,胎儿心率120~160次/min。
1.2.2 排除标准:①受孕妇腹壁脂肪或胎儿姿势影响,超声图像模糊不易读取;②合并心外结构畸形。
1.3 检查方法 产前诊断应用三星 WES80彩色超声诊断仪,探头型号CA1-7A,频率4~8 MHz,选用显像模式“Fetal Heart”。出生后随访应用GE Vivid E9 彩色超声诊断仪,探头型号M5S,频率2.0~4.5 MHz,选用显像模式“Pediatirc Heart”。孕妇取仰卧位或侧卧位,检查时先确定胎方位,根据国际妇产科超声学会指南操作规程存储和备份原始图像。胎儿CS扩张诊断标准为:后四腔心切面(从四腔心切面基础上将探头轻微向足侧倾斜)显示CS长轴,测量CS最大内径>4 mm[8,9]及最大面积。出生后超声心动图随访于患儿安静或睡眠状态下进行,根据小儿超声心动图标准及规范进行。
1.4 结果判定 胎儿CS扩张的病例,经两位主任医师以上职称、具有胎儿超声心动图检查资质的医生双盲诊断,取其一致结果;若存在争议,由第三位同等资历观察者裁决。根据主要心血管畸形种类,将研究对象分为5组:永存左上腔静脉(persistent left superior vena cava,PLSVC)组,心内型完全型肺静脉异位引流(intracardiac total anomalous pulmonary venous connection,ITAPVC)组,静脉导管回流至冠状静脉窦(ductus venosus drains into the coronary sinus,DV)组,无顶冠状静脉窦综合征(unroofed coronary sinus syndrome,UCSS)组和右心病变(lesions of right-sided heart,LRH)组。

2 结果
2.1 CS扩张胎儿相关情况 研究期间共收集CS扩张胎儿83例(83/10 125,0.82%),孕周23.14~26.56周,男女比例约1∶1.2,母体年龄(25.21±0.25)岁。所有研究对象经出生后小儿超声心动图或引产后病理解剖证实。其中PLSVC组59例(59/83,71.08%),ITAPVC组3例(3/83,3.7%),DV组4例(4,4.94%)例,UCSS组3例(3/83,3.7%)和LRH组14例(14/83,16.87%)。见表1。

表1 5组冠状静脉窦扩张胎儿临床资料比较
2.2 5组患儿四腔心切面最大内径和最大面积比较 胎儿CS扩张于后四腔心切面上的管壁形态特征 2组研究对象在后四腔心切面上CS的最大内径和最大面积差异无统计学意义(P>0.05)。见表2。

表2 5组CS最大内径和最大面积比较
2.3 5组CS形态学特征和血流动力学改变 PLSVC引流至CS并回流入右房,CS呈对称性扩张,前、后管壁完整且平行,呈“宽轨”征;ITAPVC引流至CS并回流至右房,CS的前、后壁远端均呈弧形与共同肺静脉腔管壁延续,呈“烟斗”状;DV引流至CS并回流至右心房,CS呈非对称性扩张,前壁为直线走行,后壁中部向后方膨出,呈“腹膨”征;UCSS组的CS前壁完整且呈直线走行,后壁局部缺损,呈“缺口”征;LRH组的CS形态与PLSVC类似,CS呈对称性扩张,但扩张幅度常相对于PLSVC较轻,呈“窄轨”征。见表3。

表3 5组CS形态学特征和血流动力学改变
2.4 5组产前超声诊断与术后确诊复合率 5组病例的产前诊断经出生后小儿超声心动图或因其他原因引产后病理解剖证实,5组确诊方法差异无统计学意义(P>0.05)。见表4。
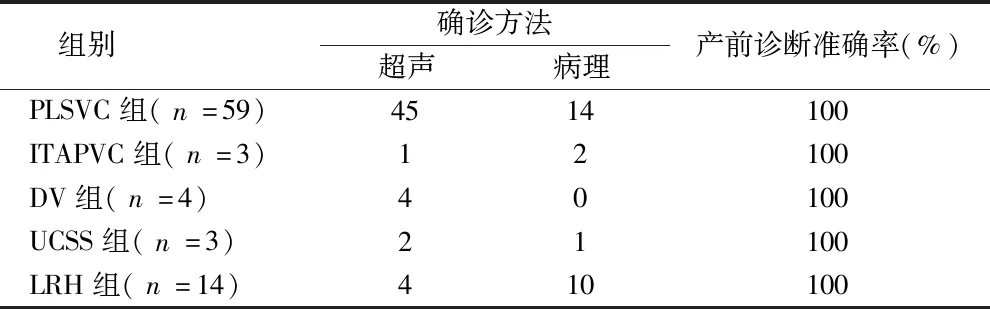
表4 5组产前超声诊断与术后确诊复合率 例
2.5 产前病因鉴别要点 PLSVC组可于旁矢状位显示PLSVC长轴观,彩色多普勒证实PLSVC管腔内向心静脉血流经增宽CS回流至右心房;心内型ITAPVC于后四腔心切面显示四条肺静脉回流至共同肺静脉腔,后者延续至增宽的CS并回流至右心房;DV型于矢状位长轴切面显示DV的起源和路径,彩色多普勒可有助于确认其终末端开口于CS,多合并肝左静脉回流至CS;UCSS显示于后四腔心切面CS显著增宽,且管壁局部回声中断,彩色多普勒后助于显示缺损处左心房与CS之间的血流交通;LRH型于四腔心切面显示三尖瓣狭窄或闭锁和右心室腔发育不良,右心房增大,汇入右心房的CS较正常增宽。见表5,图1。

表5 胎儿冠状静脉窦扩张的确诊及产前病因鉴别要点
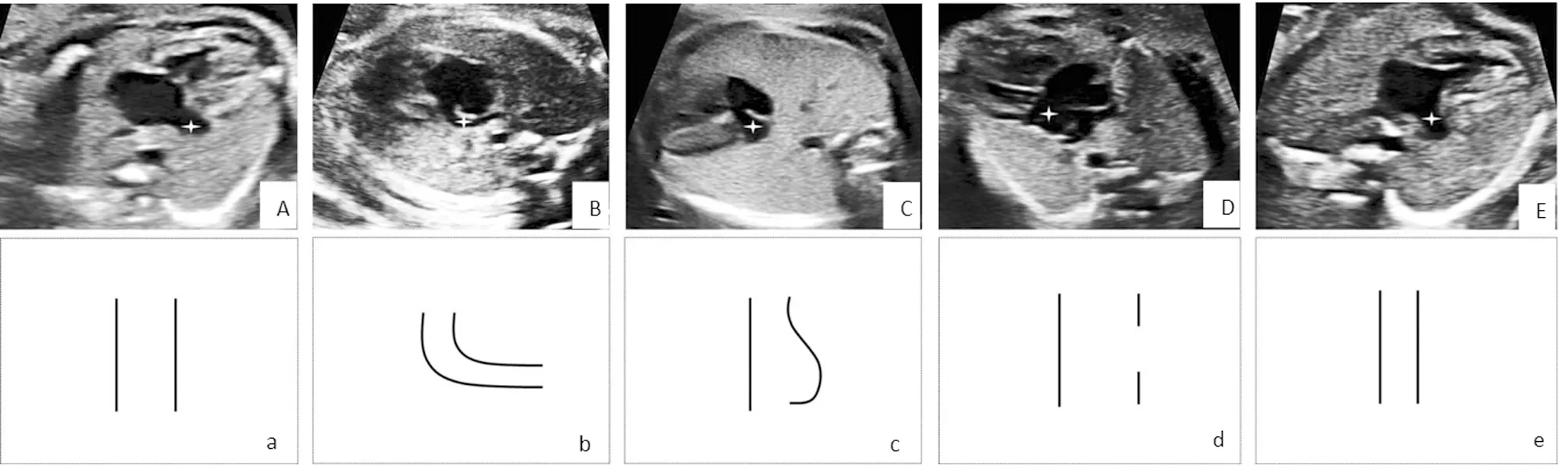
图1 胎儿CS扩张于后四腔心切面的管壁形态特征;A及a示PLSVC胎儿CS扩张呈“宽轨”征;B及b示ITAPVC引流至CS,导致CS扩张呈“烟斗”征;C及c示DV引流至CS,CS管壁呈“腹膨”征;D及d示UCSS的胎儿CS扩张,CS管壁呈“缺口”征;E及e示LRH胎儿CS扩张呈“窄轨”征
3 讨论
产前筛查中发现CS扩张是胎儿心血管系统异常的警示灯,要求检查医师对心血管系统进一步详细检出查和准确评估。本研究是首次总结出不同类型心血管畸形中CS扩张的形态特征,及通过该特征确诊原发病因所需要的主要超声切面和鉴别要点。之前关于胎儿CS扩张的研究多限于其正常内径、扩张诊断标准或合并畸形。本研究紧贴临床实践,在之前的基础上进行横向对比,深入挖掘CS扩张后于后四腔心切面的形态特征,对临床提高产前检出和诊断导致CS扩张的心血管畸形具有重要实用意义。
胎儿CS是胎儿心肌静脉血回流至右心房的最重要通道,心血管结构异常导致CS容量负荷(异常血流汇入)或压力负荷(回心阻力升高)的改变均可导致CS扩张。导致CS的常见心血管有:PLSVC,ITAPVC,DV,UCSS和LRH。除LRH是由于右心房压力增高,CS内血流回流受阻导致CS扩张外,其余四种畸形均是由于异常血管的汇入,CS因血容量增加而扩张。PLSVC引流入冠状静脉窦是引起CS扩张的最常见病因。Machevin等[10]报道22例CS扩张胎儿均伴是由于PLSVC。刘健等[11]研究称CS扩张约75.9%伴PLSVC,约17.3%伴心内型ITAPVC。
PLSVC收集左侧锁骨下静脉和左颈内静脉的血流于左房的外侧斜向下走行,绕行至左房后下方与CS相延续,最终汇入右心房。由于PLSVC的汇入,CS血容量显著增加而表现为内径增宽。由于CS前后壁承受的容量负荷相等,管壁表现为均匀性扩张,即“轨道”征。确诊的主要方法是于旁矢状位可显示PLSVC汇入CS的全程声像图,彩色多普勒有助于确认PLSVC回心路径。ITAPVC指四条肺静脉汇入共同肺静脉腔,后者汇入CS并最终回流至右心房,约占所有ITAPVC的21%[6,7]。共同肺静脉腔往往于左心房后方接纳四条肺静脉,向左心房前下方走行并汇入CS,将左房向上方推移。由于共同肺静脉腔管壁与CS后壁相延续,后四腔心切面上显示两者沟通呈“烟斗”状。静脉导管是胎儿循环中的脐-体静脉旁路,为胎儿神经系统的正常发育持续性提供高含氧量血液[12,13]。当静脉导管开口于CS时,一方面血容量增加导致CS增宽,另一方面相对高速的射流冲击CS后壁,导致其后壁局部向后方膨出,与前壁的直线走行形成对比,形如孕妇“腹膨”征。主要确诊方法是于旁矢状位显示DV长轴切面,完整扫查DV的走行路径。UCSS指冠状静脉窦与左心房后下壁间分隔不完全或无分隔,导致CS与左心房血流间直接交通[14],约75%合并PLSVC。左心房血流经过CS管壁缺损处进入CS最终汇入右房,CS因血容量增加而扩张。右心结构发育不良导致的右室流入道或(和)流出道梗阻,右心房压力升高,CS回流受阻而内径增宽[15]。但由于存在卵圆孔分流,右心房压力常常升高不够显著,CS增宽程度相对较轻,呈“窄轨”征。
综上所述,CS扩张常常伴发于上述五大类心血管疾病,而其扩张后的解剖形态与原发疾病间存在密切联系,有效掌握其中的规律将进一步提高产前诊断医师对相关畸形的检出、诊断和评估。

