迷走神经副神经节瘤侵犯咽旁间隙并深入颅底1例
马霖杰 李永金 王少新 黄忠贵 张勇 蒋明芳
患者,女,33 岁。主因声嘶2年,发现咽旁肿物1 个月于2019年10月收入四川省肿瘤医院。颌面部CT 示:右侧咽旁间隙异常信号肿块影,最大截面约3.0 cm×4.0 cm,考虑肿瘤性病变,右侧咽旁肿瘤性质待查(图1)。颌面部磁共振提示右侧咽旁肿瘤大小约3.8 cm×3.4 cm×2.1 cm。肿瘤占位,考虑神经鞘瘤?颈动脉体瘤?喉镜示:右侧声带活动差。本院多学科综合会诊,初步考虑右侧咽旁肿瘤,因血供丰富,且同动脉分叉关系密切,需鉴别动脉体瘤、颈静脉球瘤,建议手术切除,因位置较深,充分告知患者经颌下入路有断离下颌骨可能。评估无明显禁忌证后在全麻下行右侧咽旁肿瘤切除+右侧颅底肿瘤切除+部分腮腺切除术+气管切开术。术中见:右侧咽旁肿瘤约3.0 cm×4.0 cm,质韧,边界欠清楚,形态欠规则,活动度差,向上部分侵入颅底,外侧黏连胸锁乳突肌,内侧向深面黏连颈内静脉,表面被覆血管网并黏连周围组织,肿瘤根部汇入迷走神经,初步考虑迷走神经来源肿瘤。术中予以离断迷走神经,并行预防性气管切开(图2~4)。术中病理示:梭形细胞肿瘤。术后予以抗炎等治疗。免疫组织化学示:S100(+),CgA(+),syn(+),CD56(+),NSE(+),CEA(-),GATA3(灶状阳性),CK7(-),CD34(+),Ki-67(约3%+),CD17(-),P63(-)。出院后常规病理示:副神经节瘤(图5)。患者1周后回院拔除气管套管,截至2019年11月预后良好。
小结副神经节瘤(paraganglioma)是起源于神经嵴细胞的肿瘤,可分为交感神经和副交感神经两类,其占神经嵴细胞来源肿瘤的10%。头颈部副神经节瘤(vagal paraganglioma,VP)较为少见,占整个头颈部肿瘤的0.6%。其中约80%为颈动脉体和颈静脉球瘤,仅不到5%发生于迷走神经。而迷走神经副神经节瘤常发生于颈动脉分叉以上,可侵犯咽旁间隙,少部分可侵入颅底[1-2]。其可发生在迷走神经主干或分支走形,少有发生在喉上神经和喉返神经。常见表现为声嘶或吞咽困难,基本为无痛性生长肿块[3]。本例为中年女性,主因声嘶入院,入院磁共振及CT均提示右侧咽旁近颅底占位,临床表现、影像学表现均考虑VP可能。瘤体位于颈动脉分叉以上,与动脉体瘤易混淆,因此临床上应重视罕见病例诊治及鉴别。
迷走神经性副神经节瘤具有一定癌变倾向,在病理学上较难辨别良恶性,而淋巴结转移或远处转移成为唯一标准,10%可发生转移[4]。因此需重视影像学及术中肿瘤有无血管浸润、组织侵犯,术后病检核分裂像,避免延误恶性诊断。本例术中探查提示肿瘤周围血管密集,且同周围邻近组织重度黏连难以分离,位置较深突入颅底。关于治疗方案,目前仍主张以手术治疗为主,但仍有文献报道放疗可局部控制其进展,特别是对于存在未全部切除肿瘤残余病例,建议术后放疗[5-6]。本例术后淋巴结病检未见癌成分,暂不考虑转移,因此无放疗指征,建议随访。

▶图1 术前CT:右侧咽旁肿瘤占位,部分突入颅底(▲)

▶图2 术中探查:肿瘤位于右侧咽旁深面(●),表面被覆血管网,同迷走神经关系密切(▲),压迫黏连颈内静脉以及深方的颈动脉
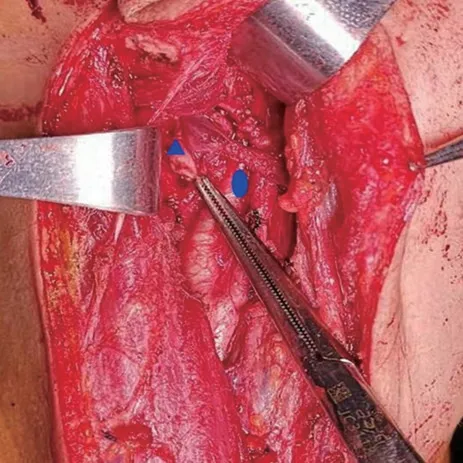
▶图3 完整切除肿瘤后术区,见已经离断的迷走神经(▲)、已结扎的颈内静脉残端(●),术区无肿瘤残余
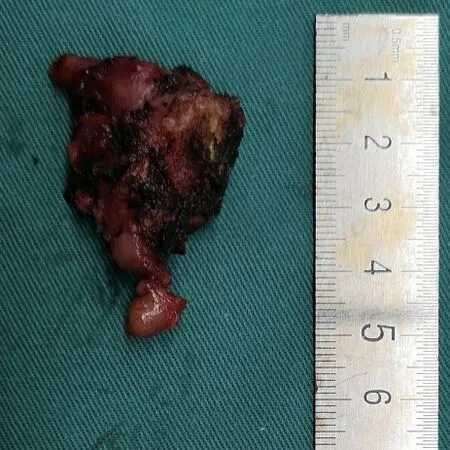
▶图4 完整切除肿瘤,肿瘤约3.0 cm×4.0 cm,表面被覆血管网淤血,部分伴外侵表现
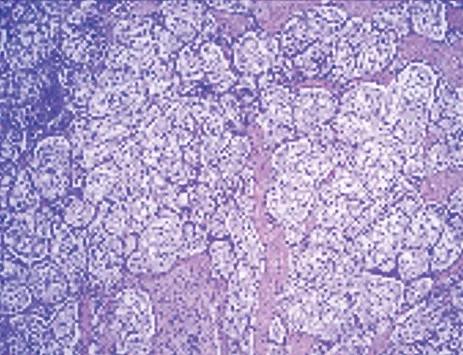
▶图5 副神经节瘤(H&E×50)
迷走神经副神经节瘤可分为3期:Ⅰ期位于咽旁间隙,未进入颈静脉孔,Ⅱ期为肿瘤突破颈静脉孔,但无骨质破坏,Ⅲ期为肿瘤破坏颈静脉孔内骨质,需行颞下窝入路切除[2]。本例考虑为Ⅰ期,结合肿瘤部位,因此选择右侧颌下侧颈入路。术中探查提示肿瘤位于咽旁间隙,部分侵犯颅底,肿瘤表面被覆血管网,并黏连颈内静脉,位置较深且癌变倾向明显,手术风险难度较大。对于本例手术有以下体会:1)重视外科基本操作:该患者术中探查肿瘤位置结构复杂,外加选择颌下入路空间狭小,术中予以精细解剖以较少损伤而剥离肿瘤;2)衡量重要结构切除同手术操作关系:因术前阅片考虑肿瘤下极部分邻近下颌角深面,可尝试颌下入路,术中发现肿瘤存在侵蚀周围组织,强行切除较为困难,因此延长手术切口至右耳廓前,予以切除部分腮腺,最大可能保留完整下颌骨,最终暴露深方肿瘤。但颈内静脉与颈动脉仍处于黏连状态,评估利弊后予以结扎颈内静脉并保留颈动脉。因此对于位置较深肿瘤,不可盲目以扩大手术切口为目的,为了暴露而暴露;3)重视术中肿瘤表现与临床实际结合:本研究组术中已送检部分肿瘤,病检未明确提示良恶性,但肿瘤已显现出明显的恶性征象,因此予以完整切除肿瘤,通过最后常规病理才明确为罕见的副神经节瘤,此肿瘤术中快速切片无法辨明恶性,若忽视术中肿瘤表现则导致不良后果。
综上所述,对于罕见疾病的诊疗,应充分结合术前评估并结合临床表现,术中病检结合肿瘤特性考虑,帮助术者临床手术抉择,但更为重要的是需加强罕见疾病诊疗经验积累。

