高分辨率CT增强扫描在老年甲状腺结节良及恶性诊断中的价值
宋璟璟,俞健力,程瑞新,黄俊,成建明,丁晓青,詹松华
1.上海中医药大学附属曙光医院放射科,上海200021;2.上海中医药大学附属上海市中医医院放射科,上海200071
流行病学研究发现,甲状腺疾病已经成为老年人的一个常见病,甲状腺结节在老年人中的发生率也越来越高[1]。我国正逐渐步入老龄化社会,面对越来越多的老年甲状腺结节患者,临床医师诊断结节良、恶性的准确性对患者的治疗和预后尤为重要[2]。目前超声对老年甲状腺良、恶性结节的鉴别诊断报道较多,而高分辨率CT 对良、恶性结节的鉴别诊断鲜有报道。现收集经手术病理证实的老年甲状腺良性及恶性结节各43 例,观察结节的CT 征象,以评价高分辨率CT增强检查在老年甲状腺良、恶性结节鉴别诊断中的应用价值。
1 资料与方法
1.1 一般资料 回顾性选取2017年5月—2019年4月在上海中医药大学附属曙光医院接受甲状腺高分辨率CT 增强扫描,随后手术并由组织病理学确诊的甲状腺结节性疾病老年患者86 例和中年(40~59 岁)患者30 例,分别分为良性病变组和恶性病变组。老年良性病变和恶性病变每组各43 例,中年良性病变和恶性病变每组各15 例,将患者的病历资料进行回顾性研究分析。良性病变老年组男性12 例,女性31 例,年龄60~80 岁,平均(65.6±4.9)岁;恶性病变老年组男性11 例,女性32 例,年龄61~84 岁,平均(66.5±5.1)岁;良性病变中年组男性4 例,女性11 例,年龄51~59 岁,平均(56.5±2.7)岁;恶性病变中年组男性3 例,女性12 例,年龄42~56 岁,平均(47.7±5.2)岁。所有病例均为单发结节,且不伴发第二类甲状腺疾病。所有患者均有颈部不适或体检B 超发现甲状腺结节,均排除甲亢,CT 及临床资料完整。
1.2 纳入及排除标准 纳入标准:单纯性甲状腺结节;排除标准:无甲状腺其他病变。
1.3 检查方法 使用64 排螺旋CT(LightspeedVCT,GEHealthcare,USA)及双源螺旋CT(SOMATOMForce,Siemens Healthineers,Germany)增强扫描。患者取仰卧颈部过伸位,充分暴露颈部。扫描前训练患者呼吸与屏气,避免吞咽或咳嗽。扫描范围自下颌角水平至主动脉弓水平。扫描参数:层厚1.5 mm,层距1 mm,螺距1.0。全部病例均先平扫,后高压注射器经肘静脉团注非离子型对比剂碘帕醇(300 mgI/mL)80 mL,注射速率3 mL/s,行双期增强扫描,动脉期扫描延迟30 s,静脉期扫描延迟60 s。扫描结束后薄层重建,重建层厚1 mm。
1.4 CT 征象观察指标及标准 所有影像资料均由2 名高年资主治医师医师采用双盲法阅片。结节主要观察指标:(1)大小:直径≤10 mm 为微小结节,10 mm<直径<20 mm 为小结节,直径≥20 mm 为大结节;(2)密度:以平扫时病灶周围正常甲状腺组织的密度为参考,将结节分为低密度、等密度及高密度3 类;(3)强化幅度:无强化,<20 HU 为轻度强化,20~40 HU为中度强化,>40 HU 为明显强化;(4)强化方式:按强化是否均匀,将结节的强化分为均匀强化、不均匀强化两类。(5)囊变:按是否有囊变,将结节分为有囊变与无囊变;(6)“边缘中断征”:结节边缘是否有连续性中断;(7)“假包膜征”:增强后结节外周是否有线样低强化影;(8)钙化:无钙化,钙化≤2 mm为细颗粒状钙化,>2 mm 为斑片状钙化。
1.5 统计学方法 采用SPSS 23.0 软件进行数据的统计分析。计量资料采用均数±标准差±s)表示,计数资料采用例和百分率表示,采用检验,以<0.05为差异有统计学意义。
2 结果
2.1 结节大小 老年良性结节组43 枚结节的平均直径为16.1 mm,14 枚(32.6%)为微小结节,17 枚(39.5%)为小结节,12 枚(27.9%)为大结节;老年恶性结节组43 枚结节的平均直径为10.7 mm,其中22 枚(51.2%)为微小结节,15 枚(34.9%)为小结节,6 枚(13.9%)为大结节。各组间>0.05,差异无统计学意义。
2.2 结节密度 老年良性结节组平扫CT 示25 枚(58.1%)结节呈低密度,7 枚(16.3%)结节呈等密度,11 枚(25.6%)结节呈高密度,平均CT 值约57 HU;老年恶性结节组平扫CT 示28 枚(65.1%)结节呈低密度,8 枚(18.6%)结节呈等密度,7 枚(16.3%)结节呈高密度,平均CT 值约54 HU。2 组间>0.05,差异无统计学意义。
2.3 结节强化幅度 甲状腺双期增强扫描后,老年良性结节组一期增强27 枚(62.8%)结节增强后显著强化,15 枚(34.9%)结节增强后轻度强化,1枚(2.3%)结节增强后无强化,所有结节平均CT值约110 HU;二期增强24 枚(55.8%)结节增强后显著强化,18 枚(41.9%)结节增强后轻度强化,1 枚(2.3%)结节增强后无强化,所有结节平均CT值约98HU。老年恶性结节组一期增强29 枚(67.4%)结节增强后显著强化,14 枚(32.6%)结节增强后轻度强化,所有结节平均CT 值约145 HU;二期增强26 枚(60.5%)结节增强后显著强化,17 枚(39.5%)结节增强后轻度强化,所有结节平均CT值约123 HU。
2.4 结节强化方式 老年良性结节组23 枚(53.5%)结节增强后呈均匀强化,19 枚(44.2%)结节增强后呈不均匀强化,1 枚(2.3%)结节增强后无强化;老年恶性结节组12 枚(27.9%)结节增强后呈均匀强化,31 枚(72.1%)结节增强后呈不均匀强化;2组间<0.05,差异有统计学意义。中年良性结节组9 枚(60.0%)结节增强后呈均匀强化,4 枚(26.7%)结节增强后呈不均匀强化,2 枚(13.3%)结节增强后无强化;中年恶性结节组6 枚(40.0%)结节增强后呈均匀强化,9 枚(60.0%)结节增强后呈不均匀强化;2 组间>0.05,差异无统计学意义。见表1。
2.5 结节囊变 老年良性结节组19 枚(11.6%)结节见囊变,老年恶性结节组15 枚(55.8%)见囊变;2组间>0.05,差异无统计学意义。
2.6 结节“边缘中断征” 老年良性结节组仅5 枚(11.6%)结节见“边缘中断征”,老年恶性结节组28枚(65.1%)结节见“边缘中断征”。老年良、恶性结节的组间<0.05,差异有统计学意义。中年良性结节组3 枚(6.3%)结节见“边缘中断征”,恶性结节组9枚(81.3%)见“边缘中断征”。2 组间>0.05,差异无统计学意义。见图1 和表2。
2.7 结节“假包膜征” 老年良性结节组5 枚(11.6%)结节见“假包膜征”,老年恶性结节组24 枚(55.8%)见“假包膜征”。2 组间<0.05,差异有统计学意义。中年良性结节组2 枚(13.3%)结节见“假包膜征”,恶性结节组10 枚(66.7%)见“假包膜征”。2 组间<0.05,差异有统计学意义。见图2 和表3。
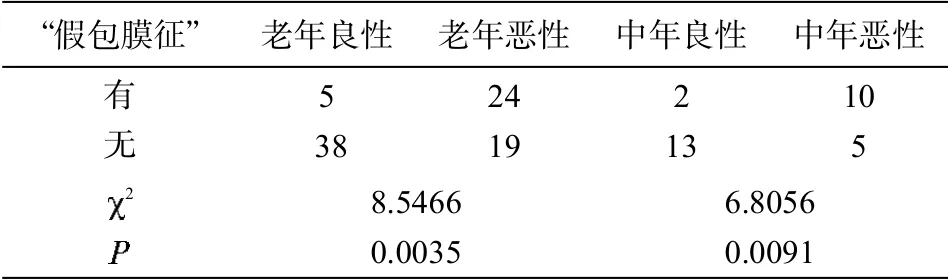
表3 老年甲状腺良、恶性结节的“假包膜征”比较(例)

图2 甲状腺右叶乳头状癌,CT 增强提示病灶边缘环形低强化“假包膜征”
2.8 结节钙化 老年良性结节组17 枚(39.5%)结节见钙化,其中5 枚(29.4%)呈细颗粒状钙化,12 枚(70.6%)呈斑片状钙化。老年恶性结节组7 枚(16.3%)结节见钙化,其中4 枚(57.1%)呈细颗粒状钙化,3枚(42.9%)呈斑片状钙化。2 组间钙化发生率及钙化形态<0.05,差异有统计学意义。中年良性结节组7 枚(46.7%)结节见钙化,中年恶性结节组4 枚(26.7%)结节见钙化,2 组间钙化发生率>0.05,差异无统计学意义。见图3 和表4。
3 讨论
在结节大小方面,本研究发现老年良性结节组14枚(32.6%)为微小结节,17 枚(39.5%)为小结节,12 枚(27.9%)为大结节;老年恶性结节组22 枚(51.2%)为微小结节,15 枚(34.9%)为小结节,6枚(13.9%)为大结节。各组间>0.05,差异无统计学意义。此与大部分研究结果一致。
在结节的密度方面,本研究发现老年良性结节组平扫CT 示25 枚(58.1%)结节呈低密度,7 枚(16.3%)结节呈等密度,11 枚(25.6%)结节呈高密度;老年恶性结节组平扫CT 示28 枚(65.1%)结节呈低密度,8 枚(18.6%)结节呈等密度,7 枚(16.3%)结节呈高密度;2 组间>0.05,差异无统计学意义。甲状腺结节的密度取决于病灶内细胞成分、细胞增殖速度及病灶对周围血管的浸润等多方面。正常甲状腺腺体含碘丰富,CT 在甲状腺检查中得到广泛应用[3]。大部分甲状腺腺瘤及结节性甲状腺肿由于增生滤泡中含有大量胶样物质、结节出血而CT 平扫密度偏高,部分甲状腺癌起源于滤泡上皮并呈浸润生长而CT 平扫密度偏低。但老年人甲状腺滤泡易反复增生,因此结节密度本底偏高[4-5],良、恶性结节的CT 平扫密度差异性较小。
在结节的边界方面,本研究发现老年良性结节组仅5 枚(11.6%)结节见“边缘中断征”,老年恶性结节组28 枚(65.1%)结节见“边缘中断征”,有学者称为“咬饼征”[6]。甲状腺良性结节包膜较厚、较完整,病灶滤泡增生较多而细胞成分较少,病灶-甲状腺交界区密度差异较大,故增强后病灶边缘清晰显示。甲状腺癌结节细胞成分较多,多呈浸润性生长,病灶-甲状腺交界区密度差异不大,故增强后病灶边缘清晰不清,若癌组织穿破包膜则可见边缘连续性中断呈现“边缘中断征”。而中年甲状腺结节组良、恶性结节的“边缘中断征”无显著差异,这可能是由于中年甲状腺结节普遍偏小、结节的侵袭性相对较弱,观察起来相对困难。因此,结节病灶是否出现“边缘中断征”对于老年甲状腺结节良、恶性的鉴别具有特征性。
在结节的增强后强化表现方面,本研究发现甲状腺良恶性结节在强化幅度及囊变方面无差异,在强化方式上有差异。本研究中,老年良性结节组19 枚(44.2%)结节增强后呈不均匀强化,而老年恶性结节组31 枚(72.1%)结节增强后呈不均匀强化;2 组间<0.05,差异有统计学意义。甲状腺癌组织内存在增强后轻微强化的纤维瘢痕及明显强化的异型增生小滤泡、微血管网,周围是无强化的退变滤泡,所以甲状腺癌结节的实性部分呈不均匀强化表现。同时,本研究中老年良性结节组5 枚(11.6%)结节见“假包膜征”,老年恶性结节组24 枚(55.8%)见“假包膜征”。这是由于甲状腺癌结节中浸润性生长的癌细胞取代了滤泡细胞,结节周围纤维组织增生而形成假性包膜,CT 增强后表现为瘤周强化环。有学者将强化的边缘不完整的假包膜称为“强化残圈征”[7-8]。因此,结节病灶是否均匀强化以及是否具有假包膜对于鉴别老年患者甲状腺结节的良、恶性具有特征性。
在结节的钙化方面,本研究发现老年良性结节组17 枚(39.5%)结节见钙化,其中5 枚(29.4%)呈细颗粒状钙化,12 枚(70.6%)呈斑片状钙化;老年恶性结节组7 枚(16.3%)结节见钙化,其中4 枚(57.1%)呈细颗粒状钙化,3 枚(42.9%)呈斑片状钙化。2 组间钙化发生率及钙化形态<0.05,差异有统计学意义。甲状腺良性结节的钙化通常是炎症或血肿吸收机化后形成的结节壁钙化或纤维隔带钙化,多较粗大;而恶性结节的钙化是由于癌细胞生长迅速、血管及纤维组织增生所导致的钙盐沉积,可粗大、可呈细粒样改变[9]。而本研究中的中年甲状腺良、恶性结节的组间钙化发生率>0.05,差异无统计学意义。这可能与肿瘤生长时间及分化程度相关。有学者[10]认为钙化位于瘤体中心高度提示恶性可能,由于本研究中钙化病例数较少,故未对这一征象进行分析。因此,结节内是否出现细颗粒状钙化是鉴别老年甲状腺结节良、恶性的特征之一。
本研究主要不足之处有两个方面。首先为样本量相对较少,从而使统计学结果的有效性受到一定程度限制。其次样本的病理构成复杂,虽然良、恶性病例总数相等,但是良性病变中甲状腺囊肿仅存个位数,恶性病变组由乳头状癌构成主要部分,因此良、恶性组内不同病变类型间是否存在差异需要进一步研究。
总之,老年患者虽然甲状腺恶性结节发病率相对较低,但甲状腺癌分化较差、恶性程度较高,因此如何早期发现并鉴别恶性结节是治疗的关键。高分辨率CT 各征象虽然在老年患者甲状腺结节性疾病的诊断中具有一定的重叠性,但在良、恶性的鉴别诊断方面仍具有重要价值,高分辨率CT 增强扫描较常规CT扫描能更清晰显示病灶的细节。若老年甲状腺结节出现边缘中断征、假包膜征、不均匀强化及细颗粒状钙化倾向恶性病变,若结节边缘规则、包膜完整、强化均匀或无强化、少见钙化或见粗大钙化则倾向良性病变。

