提上睑肌缩短术+睑板部分切除术治疗中重度上睑下垂患者的疗效及安全性分析
申 飞,马朝霞,郑素粉
(开封市中心医院 眼整形美容科,河南 开封,475000)
上睑下垂属于眼科常见疾病,是指上睑肌与Muller平滑肌的功能不全或者丧失所致的上睑为部分或者全部下垂,影响患者美观度,继而影响生活质量[1-2]。临床根据不同上睑提肌肌力的程度分为三级,即重度、中度、轻度,轻度患者对于视力影响较少,但外貌受影响,而重度和中度患者的上睑肌可全部或者部分将瞳孔遮盖,继而影响视力[3-4]。临床治疗以手术为主,通过借额肌的力量进行手术,但术后极易发生并发症,进而影响预后,导致术后效果无法满足患者期望[5-7]。提上睑肌缩短术与睑板部分切除术联合治疗可取得满意效果,但争议较大,故需进一步研究其临床应用价值。本研究选取我院中重度上睑下垂患者86例,旨在探讨提上睑肌缩短术联合睑板部分切除术的疗效及安全性,结果如下。
1 资料和方法
1.1 一般资料
选取我院2017年6月~2019年5月86例中重度上睑下垂患者,采用随机数字表法分为2组,即对照组(43例)、研究组(43例)。对照组男性20例,女性23例,年龄18~40岁,平均年龄(29.03±5.47)岁,类型:先天性22 例,后天性21 例;研究组男性25例,女性18例,年龄19~42岁,平均年龄(30.54±5.71)岁,先天性27例,后天性16例。2组基础资料(类型、性别、年龄)均衡可比(P>0.05)。
1.2 纳入标准及排除标准
(1)纳入:①经临床表现确诊为上睑下垂;②符合中重度上睑下垂,即:重度符合上睑缘遮盖>50%瞳孔,下垂量>4 mm;中度符合上睑缘遮盖1/3瞳孔,下垂量3~4 mm;③均为单眼发病;④自愿参加本研究,并签署知情协议书;⑤可完成术后6个月随访。(2)排除:①合并严重心理障碍者;②不符合手术适应症;③伴有肝、肾、心、脑疾病严重者;④合并眼部感染或者手术位置皮肤炎症者。
1.3 方 法
研究组行提上睑肌缩短术、睑板部分切除术联合治疗。步骤为:①术前:采用坐位,且眼睛平视前方,对照健侧上睑位置皱襞弧度对于患侧上睑皱襞线实施标记,标记位置需低于健侧大约1 mm左右;②手术步骤:采用平卧位,取丁卡因凝胶在患眼滴2~3滴,取浓度为2%利多卡因对上睑皮下于穹窿位置结膜下予以局麻,麻醉起效后,沿标记线于上睑皱襞皮肤切开,用剪刀对于睑缘皮肤、眼轮匝肌进行锐性分离,后取下眼轮匝肌,剪除宽约3~5 mm睑板前部眼轮匝肌,暴露睑板;于上睑边缘中部位置勾1针作牵引线,将下方往上睑牵,对眼轮匝肌和眶隔深面钝性分离到睑板上方5~6 mm位置,向上拉开切口,让眶隔膜与上睑提肌腱膜融合部位暴露,对上睑提肌腱膜、睑板交界部位剪开,参考术前检查结果,对于相应宽度睑板和结膜予以梭形剪除,但剪除睑板要<50%睑板宽度;剪开眶隔膜部位融合线,方约2~3 mm处,将上睑提肌腱膜主体部分充分暴露,待分离完毕上睑提肌腱膜后,观察横向走位灰白色韧带,在韧带上方进行表面分离,使上睑提肌暴露,切口向上提起,在穹窿位置结膜下方注射2%利多卡因实施局麻,在睑板上缘位置将上睑提肌腱膜切断,对上睑提肌游离,增大上睑提肌和穹窿部结膜;彩照内角以及外角牵拉方法,切断位于上睑提肌两侧内角、外角和韧带,在松动上睑提肌同时予以分离,结合实际情对切口上缘眼结膜是否去除进行判断;在切口下缘结膜经可吸收缝线实施缝合;结合术前计算结果,在游离上睑提肌腱膜同时标记需缩短或需切除部位,利用6-0缝线活结结扎上睑提肌和睑板,并对睑缘矫正实际情况密切关注,确定在准角膜正中实施针线缝合,以睫毛略微上翘作为打结松紧度最佳标准;依据上睑缘弧度采用平行褥式缝线,并观察矫正实际状况,剪除多余上睑提肌。③术后:对患者睁眼、闭眼状况进行观察,于结膜囊内给予抗生素眼膏,术后用无菌纱布给予加压包扎24 h。
对照组行提上睑肌缩短术治疗。其手术的具体步骤与研究组中的提上睑肌缩短术一致。
1.4 疗效评估标准
睑裂高度已完全恢复对称,重睑的形态已恢复美观,两侧间差值<1 mm,上睑遮盖角膜<1 mm,间裂闭合不全<1 mm记为矫正良好;间裂高度基本对称,重睑的形态较好,两侧间差值≤2 mm,上睑遮盖1~2 mm角膜,1~2 mm睑裂闭合不全记为基本矫正;眼裂高度完全不对称,比对侧眼低>2 mm,上睑遮盖>2 mm角膜,眼睑无法闭合记为矫正欠佳;眼裂高度完全不对称,低于对侧眼>2 mm,上睑遮盖≤1 mm角膜,>2 mm睑裂闭合不全,并具暴露性角膜炎的表现记为矫正过度。基本矫正率、矫正良好率总和为总有效率。
1.5 观察指标
(1)两组疗效比较。(2)随访6个月,比较两组上睑缘高度对称状况。判断标准为<1 mm记为优;1~2 mm记为良好;>2 mm记为差。优良度为优、良好占总例数比值和。(3)比较两组术前、术后1个月、6个月眼睑状况,包括上睑缘到瞳孔中点距离(MRD)、睑裂高度、上睑回退量。(4)比较两组并发症发生状况,包括睑内外翻成角或外翻、上睑缘弧度较差、眼睑闭合不全、穹窿结膜脱垂。
1.6 统计学方法
2 结果
2.1 疗 效
与对照组62.79%相比,研究组总有效率83.72%明显升高(P<0.05),具体见表1。
2.2 上睑缘高度对称状况
研究组上睑缘高度对称优良率为97.67%,高于对照组72.09%(P<0.05),具体见表2。
2.3 眼睑状况
术前、术后1个月、6个月两组的MRD、睑裂高度比较,差异不明显(P>0.05),两组术后1个月、6个月MRD大于术前,睑裂高度小于术前(P<0.05);术后1个月、6个月,研究组上睑回退量小于对照组(P<0.05),具体见表3。
2.4 并发症发生情况
研究组并发症发生率比较,研究组11.63%小于对照组30.23%(P<0.05),具体见表4。眼睑闭合不全在2周左右症状自动消失,为进行特殊治疗;睑内外翻成角或外翻、上睑缘弧度较差于2周后未恢复,予以手术治疗;穹窿结膜脱垂若在2周后未缩回,可在局麻下将多余结膜剪除。

表1 两组患者疗效比较[n(%)]
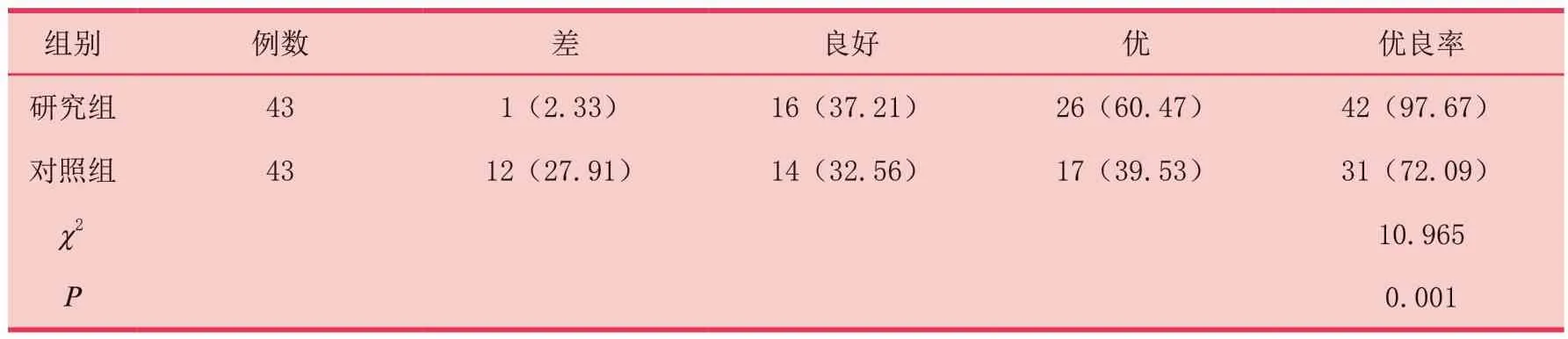
表2 两组患者上睑缘高度对称优良率比较[n(%)]

表3 两组患者的术后并发症发生率比较[n(%)]
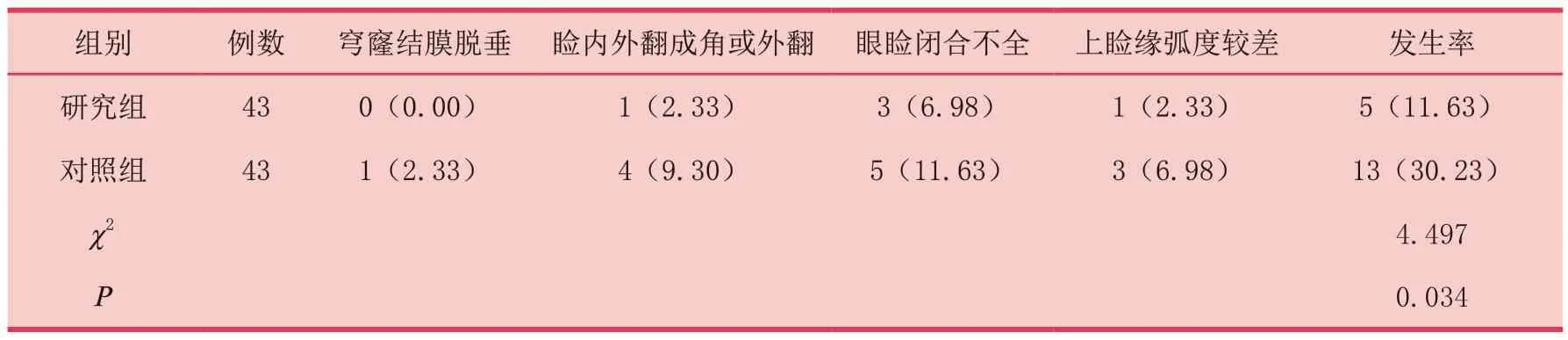
表4 两组并发症发生情况对比[n(%)]
3 讨论
上睑下垂可导致患者瞳孔遮盖,影响视力,加上眼睛睁不开极易给人留下不好印象,从而影响正常的社会活动,并加重心理障碍[8-9]。为更好视物,多数患者通过抬额以及皱眉等方式缓解上睑下垂的干扰,长此以往促进抬头纹增多和眉毛上抬等多种问题,还可引发头痛、眼疲劳等,尤其是儿童可导致弱视,影响生长发育[10-12]。治疗主要方式为手术,可提高上睑、调整眼睑的异常结构、视野扩大以及减少弱视等多种相关并发症发生[13]。故选择更为有效且安全的矫正手术具备重要意义。
上睑提肌有主动收缩、被动牵拉特点,是完成闭眼、睁眼的主要肌肉[14]。睑板和睑板两端有强纤维束,可固定在眼眶边缘,预防眼眶移动至中央[15]。睑板、睑结膜间粘连紧密,而眼轮匝肌在收缩时有1层疏松结缔组织,可减少睑板移动的影响[16]。上睑提肌缩短术是将上睑提肌的肌力提高来减轻症状,缩短量决定于肌肉弹性、强弱,一般情况下提肌缩短约40%对可正常闭眼、睁眼[17]。对上睑提肌的肌力较好者可减小缩短量;对于肌力较差者可提高缩短量,随下垂加重,缩短量随之增多,反之减少[18]。本研究采用提上睑肌缩短术、睑板部分切除术联合治疗,结果如下:研究组总有效率83.72%高于对照组62.79%,上睑缘高度对称优良率97.67%高于对照组72.09%,两组术后1个月、6个月MRD大于术前,睑裂高度小于术前,上睑回退量小于对照组,并发症发生率11.63%小于对照组30.23%(P<0.05=,说明提上睑肌缩短术、睑板部分切除术联合治疗效果显著,可改善上睑缘高度对称度,调节眼睑状况,减少并发症发生。
提上睑肌缩短术联合睑板部分切除术更符合眼部解剖结构,在提上睑肌缩短同时将部分睑板、结膜、Muller肌切除,提高提上睑肌的效果,进一步弥补提上睑肌的肌力较差缺陷,对于重度患者,可有效避免上睑提肌的分离困难以及分离矫正不足的问题,减少并发症发生,简化手术过程[19-20]。提上睑肌缩短术联合睑板部分切除术在手术过程中对提上睑肌予以分离,并对节制韧带予以松解,可有效纠正内眦赘皮,对于瘢痕粘连者最大限度对瘢痕予以宋姐,复位或修补周围肌肉以及眶隔,加上术前评估综合性对睑板以及提上睑肌的去除量予以判断,而睑板去除量需≤睑板总宽度约50%,而提上睑肌在缩短>20mm时需将节制韧带间断,否则可导致上睑迟缓。在对睑结膜予以部分剪除时,切除过多可引起上穹隆变浅,结膜剪除量≤5mm。此外还需注意以下几点:①提上睑肌缩短术联合睑板部分切除术将睑板部分切除,切口设计要低于重睑线,避免术后由皮肤多余和产生上睑臃肿;②在睑板部分切除后,缝合结膜和睑板时,要预防缝合线穿过结膜,预防术后出现眼球不适感;③睑板的切除量应<3 mm,避免出现眼睑闭合不全并发症发生;④针对完全无肌力者,具有较高上睑闭合不全发生概率,谨慎采用;⑤针对于双眼患者,尽量采用阶段性方式予以纠正,首先对双眼中下垂更为严重一侧予以矫正,待恢复状况稳定后对另一侧予以矫正,可增强矫正高度准确性,从而保证双侧的对称性,提高美观度。
综上,中重度上睑下垂患者采用提上睑肌缩短术、睑板部分切除术联合治疗效果明显,可调节上睑缘高度对称度,改善眼睑状况,降低并发症的发生概率,安全性高。

