经尿道前列腺电切术对大体积前列腺增生患者膀胱功能、勃起功能及术后并发症的影响
徐苓傈,刘任平,李 丽,范冬萍
(四川大学华西医院泌尿外科/泌尿外科研究所,四川 成都 610041)
前列腺增生又称为良性前列腺增生(benign prostatic hyperplasia,BPH),是中老年男性较为常见的疾病,以排尿障碍为BPH患者最为常见的症状,近年来其发病率有增长趋势,经尿道前列腺电切术(TURP)因有良好治疗效果成为BPH患者的治疗常规[1,2]。有研究指出TURP治疗大体积的BPH时由于操作空间受限,易出现尿失禁、大出血以及膀胱综合征等,最终影响BOH患者的预后存活质量[3]。一直以来临床上多采用开放性手术对大体积的BPH患者进行治疗,但开放性手术创伤较大且并发症多,甚至会影响患者的膀胱功能、勃起功能[4,5],当前国内有关TURP治疗大体积BPH患者时的临床疗效以及手术安全性仍存在一定争议,本研究旨在分析TURP手术对患者膀胱功能、勃起功能及并发症等的影响,现报道如下。
1 资料与方法
1.1 一般资料2017年10月至2018年10月我院收治的50例大体积BPH患者。入选标准:①入院后经超声以及直肠指诊等检查明确为BPH;②前列腺增生体积>100 ml;③患者均存在典型的尿路梗阻症状;④能够耐受本研究中相关手术的治疗;⑤患者及其家属对本研究内容目的知情,签署相关知情同意书。排除标准:①合并有前列腺或膀胱恶性病变者;②既往接受过前列腺手术治疗者;③伴随有泌尿系感染以及尿道狭窄等。年龄59~70岁[(63.69±4.21)岁],前列腺体积95~115 ml[(106.01±8.05)ml],病程2~9年[(6.21±1.99)年]。
1.2 方法患者均接受TURP治疗[6],取截石位,硬膜外或蛛网膜下腔阻滞麻醉,由2名资深主任医师实施TURP,OES100、单极普通连续灌流电切镜(12°光镜,日本Olympus公司生产)、德国Storz电视监视系统、高频电刀等,电气化功率设为220 W,电凝功率设为80 W,压力应小于40 cmH2O,直视下将26 F工作镜置入,对后尿道进行观察,并了解膀胱内情况;首先做好环形标记(在精阜近端约0.5 cm处电凝)再做纵行标志沟(颈口7点至精阜近端处边切边凝),深达外科包膜:在5~7点汽化电切增生前列腺组织,再分别在12至5点、7至12点将近中央90%前列腺组织切除,最后采用电切环修整前列腺尖部,并将剩余10%前列腺组织电切,如果膀胱颈较高或膀胱颈部有明显纤维环,手术结束前将纤维环切除。术后应用Elick冲洗瓶将膀胱内组织碎块以及血凝块吸尽,收集所有切除的前列腺组织,称重后送病理检查。对于合并有膀胱结石者,切除前需采用气压弹道碎石将结石粉碎并冲出。手术结束后将22F三腔气囊导尿管留置,0.9%NaCl溶液持续冲洗。
1.3 观察指标①手术一般情况,记录患者手术时间、术中出血量、住院时间等手术相关指标;②手术治疗前后膀胱功能变化,治疗前后采用Laborie公司提供的尿动力学检查仪检测两组患者的尿动力学[残余尿量(PVR)、最大尿流率(Qmax)、膀胱顺应性(BC)]。③手术治疗前后勃起功能变化,术前、术后3、6月采用国际勃起功能问卷-5(IEF-5)[7]评估患者勃起功能,IEF-5评分≤21分定义为阴茎勃起功能障碍,评分越高表明患者勃起功能越好。④术后并发症发生情况。
1.4 统计学方法采用SPSS 20.0统计学软件分析,计数资料比较采用χ2检验,计量资料比较采用t检验。P< 0.05为差异有统计学意义。
2 结果
2.1 手术一般情况50例患者手术时间(95.23±16.58)min,术中出血量(75.06±7.26)ml,住院时间(6.89±2.01)d。
2.2 手术治疗前后膀胱功能变化术后患者PVR较术前明显降低,Qmax、BC较术前明显升高(P< 0.05),见表1。
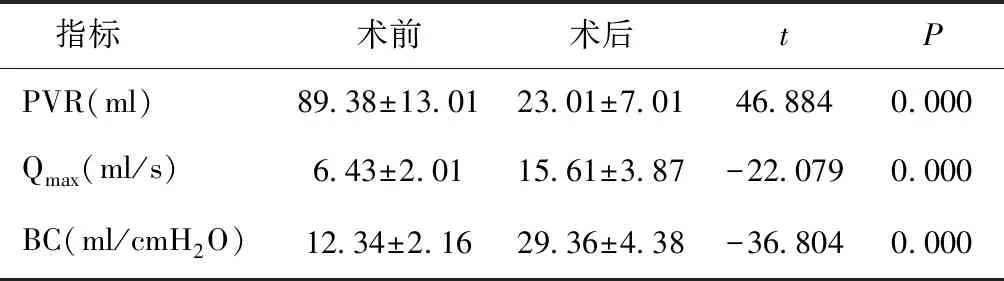
表1 手术治疗前后膀胱功能变化
2.3 手术前后IEF-5评分比较术后3、6月患者IEF-5评分较术前明显降低(F=46.988,P< 0.05),见表2。

表2 手术前后IEF-5评分比较 (分)
2.4 并发症发生情况术后共有6例出现并发症,并发症总发生率12.00%,见表3。

表3 本组患者并发症发生情况
3 讨论
BPH为临床泌尿外科常见疾病,约有20%患者会选择手术治疗,目前临床中已有多种微创手术应用于BPH的治疗中,1920年TURP首次报道于临床中以来,被公认为是BPH患者治疗的金标准,但对于体积较大的BPH患者多以开放式术式(因其有操作期间不受尿道狭窄等因素的影响的优势)为主,研究证实开放性手术治疗体积较大的前列腺增生患者的临床疗效佳[8],但也有研究指出对于大体积BPH患者应用开放性手术治疗后,患者并发症发生率高达17.3%,输血率约7.5%,存在创伤较大、术中出血量多和并发症多等局限性[9];而TURP因受手术视野以及操作空间限制,对于体积较大的BPH需先将前列腺以及结石粉碎或切割后方可取出,手术操作较为繁琐,术后易引发一系列并发症,TURP在大体积BPH患者治疗中也一直存在较大的争议[10],对于大体积BPH患者治疗方式的选择仍是目前困扰泌尿外科医师的难题。
文献报道,支配阴茎勃起的血管神经丛紧贴前列腺和腹部尿道后外侧行走,距离仅数毫米,勃起神经在前列腺部集中于5~7点方向处,一旦术中在5点、7点处将前列腺包膜切穿亦或电灼止血,术后患者出现勃起功能障碍的风险将明显增加[11];国内外研究均证实外科手术治疗BPH虽能有效缓解患者的临床症状,但同时也会损伤患者膀胱功能[12]。TURP作为BPH患者的治疗常规,2011版BPH诊断治疗指南上指出TURP主要适用于前列腺体积<80 g的BPH患者,但对于技术熟练的手术操作者则可适当放宽对前列腺体积的限制。本次研究中为入选的大体积BPH患者开展TURP治疗,密切观察手术前后患者膀胱功能、勃起功能变化情况以及手术操作的安全性,研究结果显示:本组手术时间(95.23±16.58)min,术中出血量(75.06±7.26)ml,住院时间(6.89±2.01)d,较既往文献报道中的开放性手术的手术时间明显长,但前者的住院时间显著短以及术中出血量明显低,主要是因为开放性手术手术视野不受限制,手术操作较快,但同时造成的手术创伤也较大,而TURP术治疗大体积BPH患者时手术视野不够清晰并且手术操作空间有限,手术操作难度较开放性手术大,因而TURP治疗的手术时间较开放性手术的明显长,但TURP手术创伤较小,表现为术中出血量、住院时间较开放性手术的明显少和短。PVR、Qmax、BC能够有效评估患者膀胱功能,IEF-5评分是判断患者勃起功能的有效量表,本次研究发现术后本组患者的PVR、IEF-5评分较术前明显降低,Qmax、BC较术前明显升高,初步证实了TURP与治疗大体积BPH患者,对患者膀胱功能、勃起功能有一定影响,因而需熟练掌握TURP手术操作步骤以及禁忌证等相关知识,TURP在大体积BPH患者治疗中方可减少对其膀胱功能和勃起功能的影响;此外本研究还发现本组术后并发症总发生率12.00%,表明TURP在大体积BPH患者治疗中并发症发生率不高,或可成为大体积BPH患者一种安全有效治疗方案,与赵力等[13]学者的研究观点大体相似。
值得注意的是,TURP手术应用于大体积BPH患者中,应由经验丰富外科医师(TURP手术例数>300例)操作,并且在TURP手术初始阶段,可应用铲状电极快速有序将大部分前列腺组织切除,避免切除过深,在确保术野清晰的情况下,尽量降低无菌蒸馏水灌注压力(<40 cmH2O)。
基于以上分析,TURP在大体积BPH患者治疗中有一定积极作用,或可作为大体积BPH患者的一种安全手术术式。但同时我们的研究存在样本量较少、缺乏随访的研究以及未涉及与其他手术的对比研究,未来可进一步展开大样本多中心的研究。

