脊神经后根部分切断术对痉挛型脑瘫癫痫的影响
高安亮,倪 艳,王 丹,陈乐为,李 宁
(成都医学院附属第二医院,核工业四一六医院,a.神经外科,b.康复医学科,四川 成都 610051)
脑性瘫痪(脑瘫)是儿童时期致残最常见的神经系统疾病,严重影响儿童健康,给国家、社会、家庭带来巨大的负担。欧美发达国家发病率维持在0.2%,痉挛型脑瘫是最常见类型,17个欧洲脑瘫中心统计显示38%患者合并有癫痫发作[1],而癫痫的异常放电进一步加重脑损伤,进而影响患儿的生长发育、认知等功能的建立以及改善。本文研究研究脊神经后根部分切断术对伴癫痫的痉挛型脑瘫患儿癫痫控制的影响。现报道如下。
1 资料与方法
1.1 一般资料选择2013年10月至2018年3月我院脑瘫中心收治的痉挛型脑瘫患儿332例,纳入标准:①痉挛型脑瘫患儿,具备脊神经后根部分切断术的手术指征;②可配合完成韦氏幼儿智力量表或韦氏儿童智力量表;③患者年龄≥4岁;④围产期资料齐全;⑤能够接受安排的治疗方案,配合完成随访。排除标准:①智力低下、不能配合康复治疗患儿;②混合型脑瘫;③既往有癫痫发作病史,停药1年以上无发作者。其中男190例,女142例;年龄4~12岁;合并癫痫患者47例,病程2~8年,平均5.2年。根据是否伴有癫痫发作分为痉挛型脑瘫组(n=285),其中男162例,女123例,平均年龄7.8岁;痉挛性脑瘫伴癫痫组(n=47),男28例,女19例,平均年龄8.2岁;两组一般资料比较差异无统计学意义(P> 0.05)。
1.2 方法收集患儿围产期资料、头颅核磁共振检查,24小时视频脑电图监测,寻找脑瘫伴癫痫患儿的危险因素以及分析脑电图特征。痉挛型脑瘫伴癫痫组按照患儿监护人意愿以及脑瘫治疗团队的建议分为:康复治疗+抗癫痫药物组(PT)23例、脊神经后根部分切断术+抗癫痫药物组(SPR)24例。康复理疗主要是PT治疗,抗癫痫药物主要是根据24小时视频脑电图结果以及发作类型选择适合的抗癫痫药物;两组性别、年龄、癫痫发作类型、癫痫发作次数等一般资料比较差异无统计学意义(P> 0.05)。
1.3 疗效评定标准随访6月,按照Engel分级评定癫痫效果[2],Ⅰ级:癫痫发作完全消失;Ⅱ级:癫痫发作极少或几乎消失;Ⅲ级:癫痫发作频率明显降低,且发作间歇时间延长,症状减轻;Ⅳ级:患者症状基本无改善。测试患儿术前、术后6月智力量表,韦氏幼儿智力量表或韦氏儿童智力量表(由康复专业人员完成)[3],IQ:70~79分临界;80~89分中下;90~109分中等(普通);110~119分中上;120~129分优秀;130分以上非常优秀。
1.4 统计学方法应用SPSS 22.0 统计学软件进行数据处理。计量资料以均值土标准差表示,比较采用t检验。计数资料以构成比表示,比较采用卡方检验。等级资料的比较采用秩和检验。P< 0.05为差异有统计学意义。
2 结果
2.1 两组围产期资料与磁共振检查情况比较痉挛型脑瘫伴癫痫组与痉挛型脑瘫组围产期资料与磁共振检查情况相比,在出生时低体重、新生儿惊厥和MRI提示脑发育不良方面比较,差异有统计学意义(P< 0.05);出生时窒息、Apgar评分低、核磁共振提示其他病变两组间差异无统计学意义(P> 0.05),见表1。

表1 两组围产期资料与磁共振检查情况比较
2.2 痉挛型脑瘫伴癫痫的发作类型和癫痫控制情况痉挛型脑瘫伴癫痫的发作类型中部分性发作继发全面性发作最多(59.6%),全面性发作占29.8%,复杂部分发作8.5%,简单部分发作2.1%。PT组23例,治疗前无发作患儿12例,治疗6月后无发作患儿14例;SPR组24例,手术前无发作患儿13例,手术后6月无发作患儿21例。两组治疗6月后癫痫效果Engel分级及癫痫无发作率比较,差异有统计学意义(P< 0.05)。见表2。

表2 两组治疗6月后癫痫效果Engel分级比较
2.3 两组治疗前后智力量表评分比较治疗后两组患儿智力测试均较治疗前提高,且SPR组智力评分高于PT组,差异有统计学意义(P< 0.05),见表3。
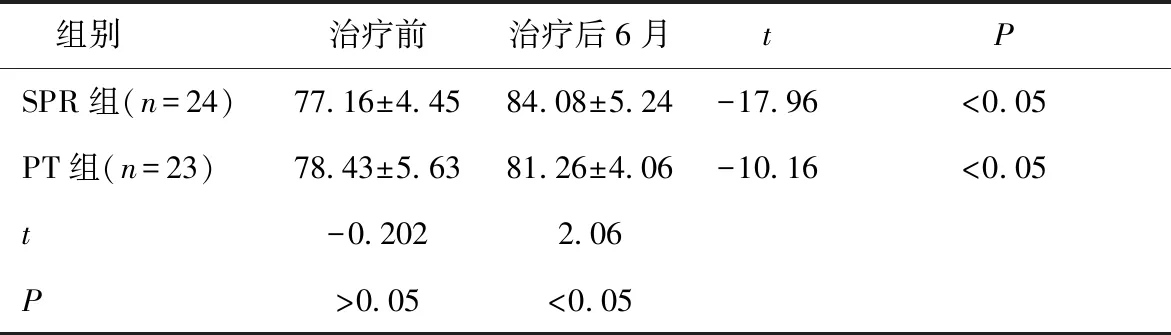
表3 两组治疗前后中文版WPPSI智力量表评分比较 (分)
3 讨论
随着我国医疗技术的进步,更多早产、窒息、低体重婴儿被成功救治,脑瘫发病率有上升趋势,痉挛型脑瘫占脑瘫的70%左右,脑瘫共患病也越来越受到大家的关注。本研究痉挛型脑瘫伴癫痫的概率约为14%,实际比率更高,可能与我们严格的纳入和排除标准有关。癫痫对患儿的认知发育产生影响,脑瘫患儿本来就有不同程度的认知下降,因此痉挛型脑瘫伴癫痫患儿的治疗更加困难和复杂。
本研究发现出生时低体重、新生儿惊厥和核磁共振提示脑发育不良是痉挛性脑瘫伴癫痫的危险因素,Stadskleiv和Zelnik 的研究提示低出生体重、新生儿惊厥、第一年癫痫发作、癫痫家族史、脑瘫严重程度和CT扫描发现异常与脑瘫患儿癫痫发作的危险性显著相关[4,5],与我们的研究类似。另外巨细胞病毒DNA的检测也与癫痫显著相关[6],结果提示发作类型主要是以部分性发作为主,这可能与导致脑瘫的局灶或者广泛大脑半球损伤有关;即使影像学为双侧损害,脑电图监测仍然多提示为局灶性痫样放电。Senbil 等研究显示脑瘫伴癫痫的患儿影像学异常率为74.2%,最常见的是脑发育不良[7]。我们的研究提示53.2%癫痫患儿药物控制无发作,这与Stadskleiv的研究类似[4],Knezevic-Pogancev甚至指出脑瘫患儿癫痫发作只有38%可以控制无发作,难治性癫痫和癫痫持续状态的发生率较高[8],需要长期抗癫痫药物治疗。
过去认为,脑瘫患儿癫痫发作只有药物治疗,随着新型抗癫痫药物问世,确实有一定的疗效,Harbord认为左乙拉西坦是儿童偏侧痉挛型脑瘫伴局灶性癫痫的有效药物[9]。但是随着脊神经后根部分切断术的推广,徐林等发现 SPR手术阻断了部分γ环路,部分病例术后癫痫发作减少或抗癫痫药量减少[10],我们借鉴药物难治性癫痫的术后效果评价Engel分级进行评定,提示脊神经后根部分切断术对癫痫的控制有积极的治疗作用,推测机制为脊神经后根部分切断术后降低了高级中枢的兴奋性;研究提示SPR手术后,脑脊液中兴奋性氨基酸(谷氨酸、天冬氨酸)明显下降,而抑制性氨基酸(γ-氨基丁酸、丙氨酸、甘氨酸)明显升高[11],我们已知γ-氨基丁酸具备较强的抗癫痫作用,多种抗癫痫药物是提高脑内γ-氨基丁酸的含量,抑制神经元放电。此类氨基酸递质的变化表明了中枢神经系统兴奋性的降低,从而起到了控制癫痫发作的作用。脑瘫患儿的脑脊液中兴奋性氨基酸含量是否较正常儿童更高,导致癫痫发病率高;脑脊液中氨基酸含量是否存在与正常儿童的差异从而导致痉挛性脑瘫患儿共患癫痫的概率较高值得进一步研究。
脑瘫患儿癫痫控制无发作后,使患儿生长发育和认知功能都有提高[12],本研究显示手术组的患儿较非手术组的患儿智力提高更明显。脊神经后根部分切断术对痉挛型脑瘫患儿伴癫痫发作具备明确的疗效,对此现象,有进一步研究的意义。

