前内侧入路与后外侧入路治疗踝关节后踝骨折的疗效评价
周 强,刘煊文,侯伟光,丁小川,张 强,李宁远,强 喆,刘德敏,陈 丹
(三六三医院骨科,四川 成都 610041)
当踝关节受到外界的扭力、牵拉或撞击均能造成骨折[1]。后踝骨折常累及关节面,造成软骨损伤,应以固定复位,同时修复软骨为主进行治疗[2]。手术切开复位是临床上经常采用的方式,但常用的后外侧入路方式由于患处暴露不充分,骨折块未能有效固定,造成距骨向后外侧移位致半脱位,复位固定内踝会造成极大不便[3]。前内侧入路方式可以安全、清晰地显露胫骨远端骨折块及胫距关节面,便于直观地骨折处进行复位固定,对于关节上已经存在的软骨损伤,下胫腓前韧带损伤同一切口同时处理,操作简便,有助患者预后[4]。本文探讨采取两种不同入路手术的患者治疗情况,现报道如下。
1 方法与资料
1.1 一般资料2010年12月至2018年12月我院收治的90例后踝骨折的患者。纳入标准:经过影像学检查确诊为后踝骨折,骨折移位大于2 mm;已经对骨折部位进行内固定;闭合性损伤;完整的病例资料及随访。排除标准:单纯踝关节骨折;合并其他足部骨折脱位。术中行前内侧入路为A组(42例)、后外侧入路为B组(48例),两组基线资料比较差异无统计学意义(P> 0.05),见表1。
1.2 手术方法术前处理:外敷冰袋24 h,抬高患肢15°~20°;用牵引锤进行跟骨牵引;150 ml甘露醇加压静脉滴注,2次/天;口服地奥司明片,0.9 g/次,2次/天。待患者后踝肿胀消退,出现皮纹特征后进行手术,两组均采取全麻。
A组:仰卧位,采用前内侧切口,切口始于内侧踝关节以上6 cm,到踝关节水平后弧形斜向后1 cm为止。从切口查看骨折部位,清理残留血肿和骨块,复位情况良好则直接置入空心钉导针给予固定。最后清理术野并缝合。B组:侧卧位,采用后外侧切口,在紧邻腓骨远端的后缘做一纵向切口8~10 cm,向内侧牵开暴露后外踝,复位固定情况同A组。手术过程中,利用X射线片确认复位情况。最后清理并缝合。
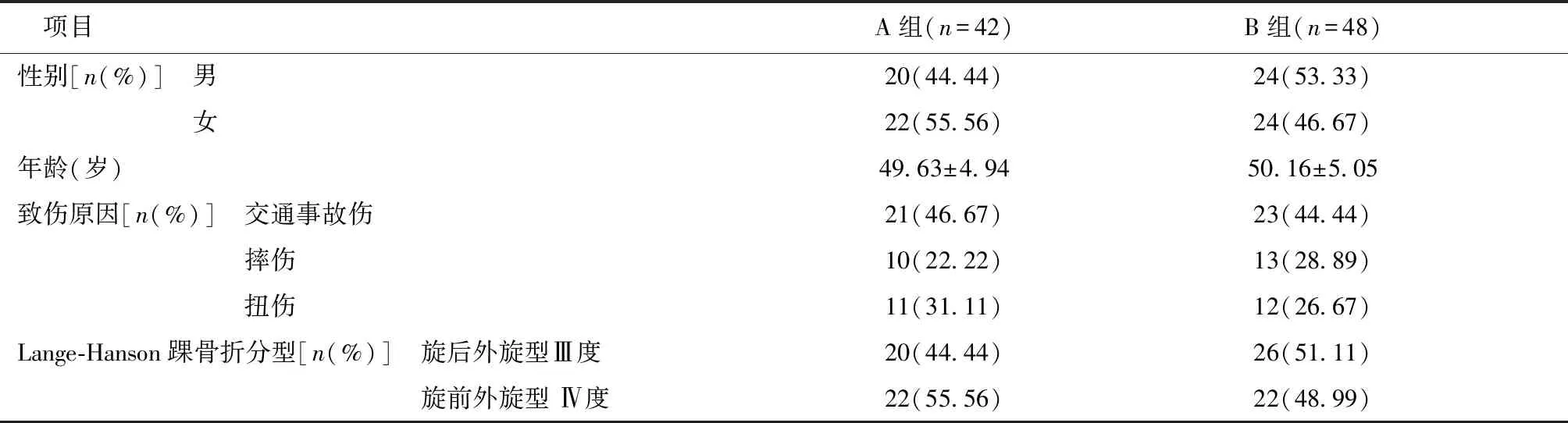
表1 两组基线资料比较
术后处理:静脉滴注甘露醇,手术当日起行足趾屈伸练习,患肢需热敷,未给予石膏固定患者,术后3 d开始练习踝关节的被动功能。术后2周、1、3、6、12个月门诊定期复查随访患者,评估术区切口、骨折愈合及踝关节节功能恢复情况,包括有无皮肤坏死、窦道形成、骨折再次移位、踝关节活动度等。
1.3 指标观察①手术情况。统计两组术中耗时、出血情况及住院时间;②术后情况。术后恢复、完全负重时间和AOFAS评分[5];③术后并发症率;④术后6个月踝关节功能。关节功能按照Kofoed评分标准,90~100、75~89、50~74、<50分分别对应优、良、可、差;⑤治疗前后MMSE评分。对两组患者从心理和生理状态、周围环境、独立能力、社会关系的角度评估。
1.4 统计学方法采用SPSS 18.0统计学软件分析数据。计数资料比较采用χ2检验,计量资料比较采用t检验。P< 0.05为差异有统计学意义。
2 结果
2.1 两组手术情况比较两组住院时间比较,差异无统计学意义(P> 0.05),A组手术时间及术中出血量均少于B组(P< 0.05)。见表2。

表2 两组手术情况比较
2.2 两组术后情况比较术后A组AOFAS评分高于B组,骨折愈合时间、完全负重时间短于B组(P< 0.05)。见表3。

表3 两组术后情况比较
2.3 两组术后踝关节功能比较两组术后6个月踝关节功能优良率比较,差异无统计学意义(P> 0.05)。见表4。

表4 两组术后6个月踝关节功能比较 (n)
2.4 两组术后并发症率比较A组术后并发症发生率低于B组(χ2=4.085,P< 0.05)。见表5。

表5 两组术后并发症率比较 (n)
2.5 两组治疗前后生活质量比较两组治疗后MMSE评分高于治疗前,且A组MMSE评分高于B组(P< 0.05)。见表6。
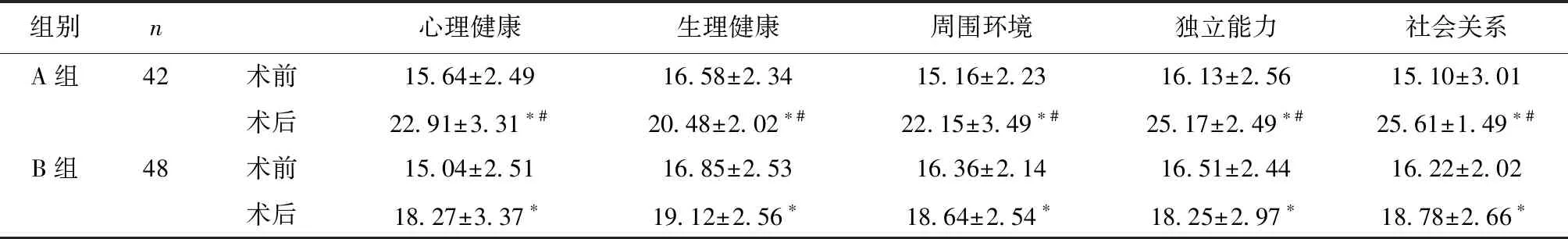
表6 两组治疗前后MMSE评分比较 (分)
*与治疗前比较,P< 0.05;#与对照组比较,P< 0.05
3 讨论
踝关节在正常行走中承受超身体重量5倍的负载,是人体负重的轴性关节[5,6]。当踝关节受到外界的扭力,产生外旋或外展位时,距骨产生异常活动,导致骨折,同时,牵拉导致的撕脱骨折,或遭受撞击而致。踝关节本身结构复杂且功能多,所以利用手术复位与固定直接关系到踝关节的治疗[7]。踝部骨折占全身骨折不到4%,青壮年极易发生。目前同时伴有后踝骨折的踝关节骨折占比约40%,研究发现,当踝关节骨折伴随后踝骨折时,患者随之多发创伤性关节炎。所以,采取一种安全有效的手术方法对后踝部位恢复是大势所趋[8]。
后踝部位的骨折容易对关节面造成不良影响,如软骨损伤,畸形愈合等可导致早期关节退变的发生,治疗应以及时牢固的固定,同时修复软骨,降低创伤性关节炎的发生,对于关节上已经存在的软骨损伤,下胫腓前韧带损伤同一切口同时处理[9]。临床常用外侧入路,缺陷是对患处的暴露不够充分,如果后踝骨折块未能有效固定,易导致距骨向后外侧移位致半脱位,复位固定内踝会造成极大不便,且骨折伴有前足,距骨,下胫腓前韧带损伤时则无法用后外侧入路治疗[10]。戴利明等[11]研究发现,骨折处累及关节面占比10%,内外踝骨折仍存在大于1 mm的移位时,采取复位固定的手段,通常有下胫腓联合不稳者利用3层皮质位螺钉固定,并建议术后12周内取出。前内侧入路方式可以安全、清晰地显露胫骨远端骨折块及胫距关节面,能够在直视下对骨折处进行复位固定,对于关节上已经存在的软骨损伤,下胫腓前韧带损伤同一切口同时处理,操作简便,同时采取得当的方式固定牢固[12]。
A组手术耗时更短,且出血量更少,推测原因是内侧入路令骨折处暴露充分,且入路造成的创面更小,破坏的局部软组织少,利于清理患处和复位。张黎明等[13]指出骨折处累及关节面占比30%,会使踝关节向后产生移位,是造成踝关节不稳定的因素,同时后踝骨折会影响踝关节的负重,采用前内侧入路复位取得良好的疗效。与B组相比,A组患者痊愈、完全负重时间更短、AOFAS评分更高,推测是因为前内侧入路方式创面小,破坏的局部软组织少,可以安全、清晰地显露胫骨远端骨折块及胚距关节面,对骨折处复位固定效果好,所以A组患者术后恢复更快。阮传江等[14]研究发现应根据不同骨折分型选择合理的治疗方法,内侧入路利于骨折患者的恢复与复位。
谢建新等[15]通过对后踝骨折患者的长期随访发现,有一些患者术后会出现术后并发症如切口感染等,推测可能与手术方式和术后护理有关。本研究中,两组术后6个月踝关节功能评价优良率比较无差异。但A组术后并发症率更低,说明前内侧入路可减少如切口感染等术后并发症,提示术后并发症不同入路方式的创面及疗效相关。孙彦平等[16]研究也说明了前内侧入路不仅可以减小创面,还可以清晰地显露胫骨远端骨折块及胚距关节面,利于减少术后并发症。邢艳辉[17]通过术后12个月的随访,阐明了入路与生活质量之间的联系。与本研究结果相似。
综上所述,治疗后踝骨折,采取前内侧入路可降低手术风险,加快痊愈速度,同时预防术后并发症,并提高患者生活质量。

