玻璃体手术前联合曲安奈德眼内注射治疗脉络膜脱离型视网膜脱离疗效分析
万宇 黄海 黄学文
脉络膜脱离型视网膜脱离是一类合并脉络膜脱离的孔源性视网膜脱离。该病起病急,病情发展迅速,伴有严重葡萄膜炎和低眼压,约占孔源性视网膜脱离的2%~18.1%,是一种复杂性视网膜脱离[1]。目前,玻璃体手术是治疗该病的主要方式,但手术难度大且预后较差。术前应用糖皮质激素可抑制葡萄膜炎症反应,减少术后并发症[2]。但也有学者认为术前使用糖皮质激素作用有限,且可能延误手术时机,影响手术成功率[3]。本文分析增殖性玻璃体视网膜病变(PVR)≤C1 级的脉络膜脱离型视网膜脱离患者行玻璃体手术前眼内注射TA 预处理的手术效果,报道如下。
1 资料与方法
1.1 临床资料 回顾性分析2015 年1 月至2017 年1月本院诊治的62 例(62 眼)脉络膜脱离型视网膜脱离(PVR ≤C1 级)患者的临床资料。包括手术前后视力、眼压、裂隙灯、屈光状态、三面镜和/或双目间接检眼镜检查眼底情况以及眼部B 超和/或UBM 情况。纳入标准:(1)原发性视网膜脱离;(2)入组前未接受全身和局部抗炎治疗;(3)术前或术中确诊为孔源性视网膜脱离合并睫状体、脉络膜脱离;(4)排除黄斑病变、视神经疾病、青光眼等;(5)排除眼外伤患者。按玻璃体手术联合不同TA 给药方式分为A组和B 组,各31(31 眼)例。A 组男11 例,女20例;年龄29~65 岁,平均年龄(37.25±8.43)岁。病程5~13d,平均(7.85±3.63)d。眼压7.2~11.3mmHg,平均(8.31±1.76)mmHg。合并明显白内障2例(6.45%),玻璃体积血1 例(3.23%)。B 组男13 例,女18 例;年龄34~63 岁,平均年龄(35.32±6.39)岁。病程7~15d,平 均(8.79±2.32)d。眼 压6.5~10.1mmHg,平均(7.19±2.20)mmHg。合并明显白内障3例(9.68%),玻璃体积血1 例(3.23%)。两组患者性别、年龄、病程及PVR 分级等一般资料比较差异无统计学意义(P>0.05),均签署知情同意书。
1.2 方法 A 组:入院后立即给予20mg/ml TA(意大利BristolM yers Squibb 公司)混悬液0.1ml 行玻璃体腔内注射。注射完毕后检测眼压,偏高者立即行前房穿刺至眼压正常,涂典必殊眼膏于结膜囊。术后2h 开始抗生素眼液点眼,4 次/d,及阿托品眼液,2 次/d,连续2~3d 后行玻璃体手术。B 组:入院后尽快行玻璃体手术,术中给予相同20mg/ml TA 混悬液0.1ml 玻璃体腔内注射,静置1~2min 后将玻璃体腔内TA 吸出。玻璃体手术均由同一术者使用同一台设备完成,采取常规三通道经睫状体平坦部的23G 玻璃体切除术。术中切除玻璃体,解除牵拉条索,仔细剥离增殖膜,眼内激光封闭裂孔及变性区,酌情联合巩膜扣带或环扎术。晶状体明显混浊者联合白内障手术。所有患者玻璃体腔内填充硅油,术后均采取面向下体位,术后常规给予典必殊眼液及阿托品眼液点眼治疗。术后随访6 个月,观察最佳矫正视力(BCVA)、眼压、裂隙灯、PVR 进展、视网膜复位、并发症情况等。
1.3 统计学方法 采用SPSS20.0 统计学软件。计数资料用%表示,组间比较采用χ2检验;计量资料用(±s)表示,组内比较采用配对t 检验,组间比较采用成组样本t 检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组PVR A 级患者疗效及并发症比较 两组患者术后BCVA 均较术前明显改善(P<0.05),A 组术后BCVA、复发性视网膜脱离及PVR 控制情况均显著优于B 组(P<0.05),且A 组并发症发生率更低(P<0.01)。见表1~3。
表1 PVR A级患者术前、术后BCVA情况比较(±s)

表1 PVR A级患者术前、术后BCVA情况比较(±s)
组别 术前 术后6个月 t值 P值A 组(n=8) 0.11±0.02 0.33±0.05 8.26 <0.05 B 组(n=9) 0.09±0.01 0.21±0.03 5.09 <0.05 t值 0.31 7.39 P值 >0.05 <0.05

表2 PVR A级患者术后PVR进展及复发性视网膜脱离情况比较[n(%)]

表3 PVR A级患者术中、术后并发症发生率比较[n(%)]
2.2 两组PVR B 级患者疗效及并发症比较 两组术后BCVA 均较术前明显改善(P<0.05),A 组术后BCVA、复发性视网膜脱离及PVR 控制情况均显著优于B 组(P<0.05),且A 组并发症发生率更低(P<0.05)。见表4~6。
表4 PVR B级术前、术后BCVA情况比较(±s)

表4 PVR B级术前、术后BCVA情况比较(±s)
术前 术后6个月 t值 P值A 组(n=13) 0.08±0.03 0.26±0.11 7.11 <0.05 B 组(n=11) 0.06±0.02 0.12±0.04 5.25 <0.05 t值 0.35 6.37 P值 >0.05 <0.05

表5 PVR B级患者术后PVR进展及复发性视网膜脱离情况比较[n(%)]

表6 PVR B级患者术中、术后并发症发生率比较[n(%)]
2.3 两组PVR C1 级病例术后BCVA 均较术前明显改善(P<0.05),A 组术后BCVA、复发性视网膜脱离及PVR 控制情况均显著优于B 组(P<0.05),且A 组并发症发生率更低(P<0.05)。见表7、表8、表9。
表7 PVR C1级术前、术后BCVA情况比较(±s)
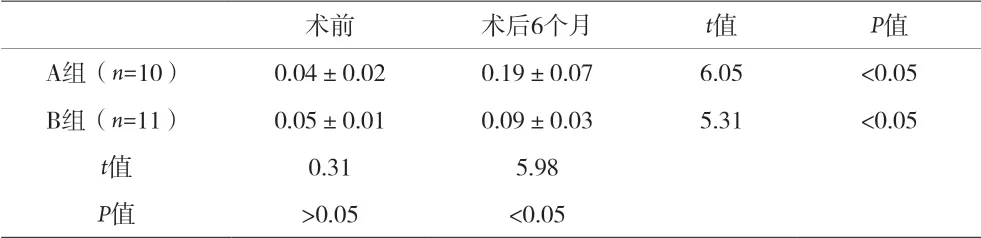
表7 PVR C1级术前、术后BCVA情况比较(±s)
术前 术后6个月 t值 P值A组(n=10) 0.04±0.02 0.19±0.07 6.05 <0.05 B组(n=11) 0.05±0.01 0.09±0.03 5.31 <0.05 t值 0.31 5.98 P值 >0.05 <0.05

表8 PVR C1级术后PVR进展及复发性视网膜脱离情况比较[n(%)]
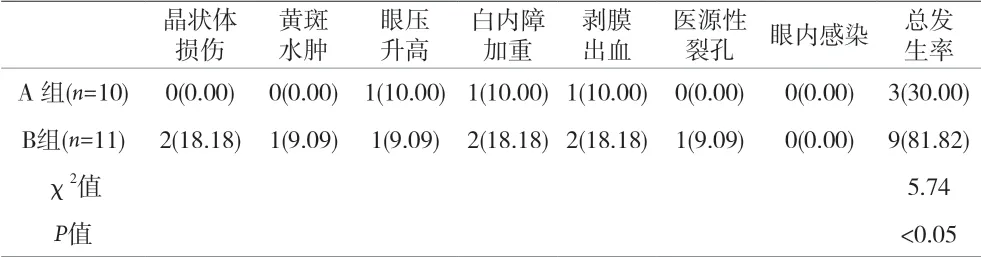
表9 PVR C1级术中、术后并发症发生率比较[n(%)]
3 讨论
脉络膜脱离是视网膜脱离的常见合并症,是视网膜脱离复位术后发生PVR 的独立危险因素[4]。手术复位率远低于一般孔源性视网膜脱离。PVR 进程中视网膜前膜或视网膜下增殖膜收缩,使原裂孔封闭不良及新裂孔产生,引起复发性视网膜脱离是导致手术失败的主要原因[5]。因此,合适的治疗方式和策略对患者预后意义重大。
眼内注射可使药物即刻以有效浓度进入至作用部位,具有其他给药途径无法比拟的优势[6]。近年来,TA 治疗玻璃体视网膜疾病脉络膜脱离获得较好疗效,其眼内注射的安全性已得到肯定,避免长期大量全身和局部使用激素的副作用,还可获得与全身使用激素同样的效果[7]。
TA 是一种非水溶性人工合成的含氟长效肾上腺皮质激素,能抑制白细胞和巨噬细胞移行,维持毛细血管通透性,稳定血-房水屏障,减轻血-视网膜屏障的破坏[8]。术前玻璃体腔内注射少量TA 能有效预防术中出血,部分松解增殖膜,快速分辨玻璃体,促进残留皮质切除,减少术中医源性裂孔的发生率,缩短手术时间,具有安全、效果佳、副作用少等优势。
以往关于玻璃体腔注射TA 的研究,多采用较大剂量(4mg)或较长的围手术期(5~7d)[9]。但眼内注射TA 引起高眼压和白内障发生率随注射剂量增大而增加[10],且缩短激素使用时间,早期手术干预有助于视功能恢复[11]。因此,本资料中两组患者采用TA眼内注射剂量均为2mg,A 组眼内注药后2~3d 行玻璃体手术。A 组术后仅PVR B 级和 C1 级各1 例眼压>21mmHg,最高达29mmHg,给予β 受体阻滞剂和碳酸酐酶抑制剂等抗青光眼药物后眼压均控制正常。A组所有患者均未发生晶状体、脉络膜损伤、眼内感染等严重并发症,术后PVR A 级、B 级和C1 级各1 例晶状体明显混浊行白内障手术后视力改善。证实术前眼内注射TA 的安全性。
本资料结果显示,术后6 个月时两组视力均有不同程度提高,但A 组视功能改善均明显优于B 组(P<0.05)。与直接行玻璃体手术相比,术前注射TA 提供充分的药效时间使眼内炎症更轻,术中出血更少,创造更广阔的手术视野,提高手术成功率,更有利于视功能恢复。
两组患者不同给药方式均可以使TA 颗粒粘附于玻璃体,与眼内流动TA 颗粒存在清晰界线,帮助术者快速辨认和最大限度切除残留玻璃体,不易误伤视网膜。A 组PVR 进展率及复发性视网膜脱离发生率与B 组比较差异均有统计学意义(P<0.05)。提示玻璃体手术前眼内注射TA 对抑制血管内皮生长因子活性、减轻纤维细胞增殖和炎性肉芽组织增生作用更强,延缓PVR 进程作用更持久[12],视网膜脱离复发率更低。
本资料结果显示,术后6 个月时两组视力均有不同程度提高,但A 组视功能改善均明显优于B 组(P<0.05)。脉络膜脱离后眼压降低,眼球壁解剖结构严重分离,出现眼球变软、角膜皱褶、房水闪辉及灌注容易置入脉络膜上腔等合并症,明显影响手术操作。B 组依靠术中脉络膜上腔放液实现脉络膜复位,不仅增加手术难度还存在眼内出血、器械损伤等风险。而A 组玻璃体手术前脉络膜脱离的改善有利于术中视网膜裂孔的发现和处理,尤其是裂孔位于脉络膜脱离部位时能更有效减少裂孔遗漏。术前眼内注射TA 还能够控制葡萄膜炎症,迅速重建正常眼内压,恢复角膜、房水等屈光介质透明性,增加手术可视度,减少晶状体及视网膜误伤[13]。B 组中TA 主要角色是作为术中染色的手术标记物,存留眼内时间短,不足以达到维持有效剂量浓度,药理作用常难以奏效。而A 组中TA 在眼内组织中发挥药效可持续长达2~3 周,甚至更长时间[14],故术前眼内注射TA 对减少玻璃体手术中、术后并发症更有效。
综上所述,玻璃体手术治疗无明显PVR 的脉络膜脱离型视网膜脱离前眼内注射TA,可更好地恢复患者视功能,减少术中、术后并发症,提高手术成功率,值得临床进一步推广和应用。

