小骨窗开颅经侧裂岛叶入路血肿清除术对基底节区高血压脑出血患者血肿清除率及术后康复的影响
张朋
基底节区高血压脑出血(HBGH)是临床常见多发疾病,起病急,病情重,易引起继发性脑损伤,残死率高,预后效果差,临床上多采用外科手术清除血肿治疗[1]。小骨窗手术是常见神经外科显微手术,传统方法是经颞叶皮层入路,需造瘘清除血肿,易损伤周围脑组织[2]。小骨窗开颅经侧裂岛叶入路血肿清除能缩短进入血肿腔距离,减轻对正常脑组织及神经功能的损伤,改善预后[3]。本研究选取我院HBGH患者60例,旨在探讨小骨窗开颅经侧裂岛叶入路血肿清除术的治疗效果。现报告如下。
1 资料和方法
1.1 一般资料 本研究符合我院医学伦理委员会审核批准,选取我院2016年1月至2019年1月收治的HBGH患者60例,按照手术方法不同分为对照组、观察组,各30例。对照组男15例,女15例;年龄51~78岁,平均年龄(62.58±5.54)岁;出血量25~47 mL,平均出血量(35.98±5.15)mL。观察组男 16 例 , 女 14 例 ; 年 龄 52 ~79 岁 , 平 均 年 龄(63.15±5.47)岁;出血量26~48 mL,平均出血量(36.36±5.02)mL。两组基线资料(性别、年龄、出血量)均衡可比(P>0.05)。
1.2 纳入标准及排除标准 纳入标准:经核磁共振(MRI)或CT检查确诊为HBGH;均签署知情同意书。排除标准:颅内肿瘤;肝肾功能障碍;缺血性脑卒中;动静脉畸形;手术禁忌证。
1.3 方法 两组均行气管插管全麻,根据头颅CT确定血肿位置并标记。
1.3.1 对照组 采用传统经颞叶皮层入路血肿清除术,作直切口(4~5 cm),用铣刀作小骨窗(3 cm),十字型切开硬脑膜。于颞中回或颞上回皮质穿刺血肿,抽出部分后颅脑减压,沿穿刺方向造0.5 cm×1.0 cm瘘口,采用湿脑棉隔离,深部造瘘至血肿腔,清除血肿。
1.3.2 观察组 采用小骨窗开颅经侧裂岛叶入路血肿清除术,于额颞部作弧形切口(4~5 cm),用铣刀作小骨窗(3 cm),十字型切开硬脑膜。于外侧裂蛛网膜做小切口,排出脑脊液,钝性分离外侧裂处脑组织外粘连蛛网膜并解剖血管外包膜,采用湿脑棉隔离。剥离侧裂沟暴露岛叶,于表面无血管区穿刺,进入血肿腔,采用双极电凝烧灼岛叶皮质并切开,清除血肿。两组清除血肿后均利用无菌生理盐水冲洗血肿腔,电凝止血,覆盖明胶海绵,留置引流管并关颅。术后给予20%甘露醇降低颅内压,给予抗生素预防感染,控制血压。
1.4 观察指标 血肿清除率、术后康复(清醒时间、住院时间),血肿清除率=(术前血肿量-术后血肿量)/术前血肿量×100%。术前、术后7、14 d两组意识状态,采用格拉斯哥昏迷评分(GCS)评估,总分3~15分,分数越高,意识状态越好。意识清楚:15分;轻度意识障碍:12~14分;中度意识障碍:9~11分;昏迷:≤8分。术前、术后1、3个月两组日常生活能力,采用巴氏指数(Barthel指数)评估,包括吃饭、如厕、穿衣、洗澡等内容,总分0~100分,分数越高,日常生活能力越好。≤40分为重度功能障碍;41~60分为中度功能障碍;61~99分为轻度功能障碍;100分为生活自理。
1.5 统计学方法 采用SPSS 22.0对数据进行分析,计量资料用()表示,行t检验,P<0.05表示差异有统计学意义。
2 结果
2.1 两组患者血肿清除率、术后康复情况比较(表1) 观察组清醒时间、住院时间短于对照组,血肿清除率大于对照组,差异有统计学意义(P<0.05)。
2.2 两组患者手术前后GCS评分比较 (表2) 术前两组GCS评分比较,差异无统计学意义 (P>0.05);术后7、14 d观察组GCS评分高于对照组,差异有统计学意义(P<0.05)。
2.3 两组患者手术前后Barthel 指数比较(表3)术前两组Barthel指数比较,差异无统计学意义(P>0.05);术后1、3个月观察组Barthel指数高于对照组,差异有统计学意义(P<0.05)。
表1 两组患者血肿清除率、术后康复情况比较()
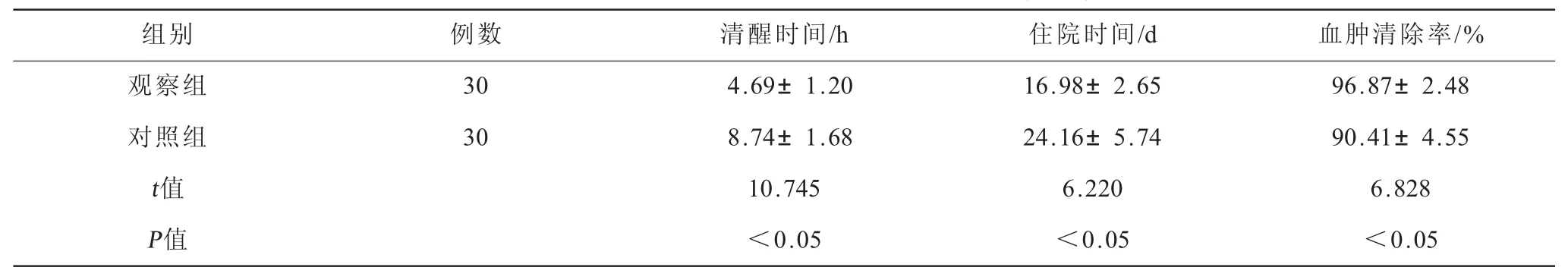
表1 两组患者血肿清除率、术后康复情况比较()
组别 例数 清醒时间/h 住院时间/d 血肿清除率/%观察组 30 4.69±1.20 16.98±2.65 96.87±2.48对照组 30 8.74±1.68 24.16±5.74 90.41±4.55 t值 10.745 6.220 6.828 P值 <0.05 <0.05 <0.05
表2 两组患者手术前后GCS 评分比较() 单位:分
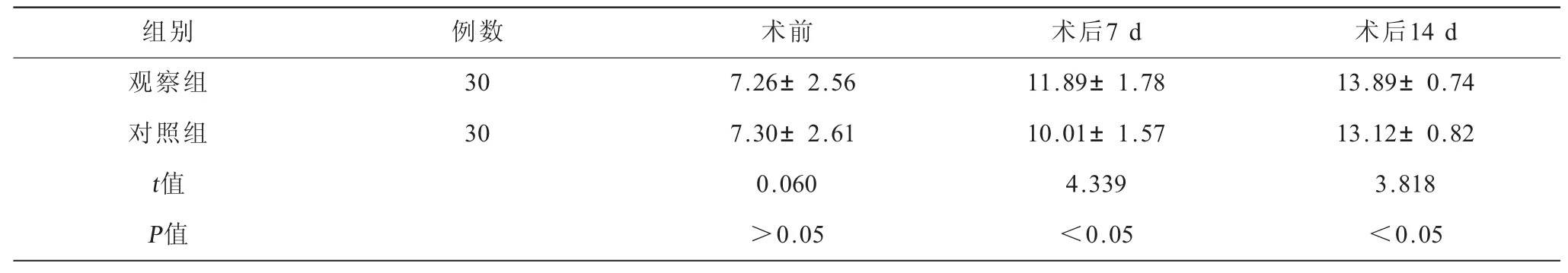
表2 两组患者手术前后GCS 评分比较() 单位:分
组别 例数 术前 术后7 d 术后14 d观察组 30 7.26±2.56 11.89±1.78 13.89±0.74对照组 30 7.30±2.61 10.01±1.57 13.12±0.82 t值 0.060 4.339 3.818 P值 >0.05 <0.05 <0.05
表3 两组患者手术前后Barthel指数比较() 单位:分

表3 两组患者手术前后Barthel指数比较() 单位:分
组别 例数 术前 术后1个月 术后3个月观察组 30 41.56±5.78 65.89±7.68 78.59±8.96对照组 30 41.32±5.67 58.65±6.84 70.14±8.32 t值 0.162 3.856 3.785 P值 >0.05 <0.05 <0.05
3 讨论
HBGH是由于脑出血所致血肿引起占位效应,并继发水肿,严重损害脑组织,临床上早期清除血肿能防止脑组织发生不可逆转伤害,提高生命质量[4]。
小骨窗血肿清除术是治疗HBGH的首选方法,能清除血肿,解除压迫,恢复脑细胞活性,减轻神经功能缺损。传统经颞叶皮层入路清除效果好,但需切开颞中回或颞上回皮质,并经正常脑组织造瘘清除血肿,医源性损伤较大,预后效果差[5-6]。本研究选择小骨窗开颅经侧裂岛叶入路血肿清除术,结果显示观察组清醒时间、住院时间短于对照组,血肿清除率大于对照组(P<0.05)。该术式是利用脑部自然解剖间隙,既能充分暴露视野,又可释放脑脊液降低颅内压,血肿清除效果好,对脑血管及脑实质损伤小;同时,无需伤害正常脑组织、破坏皮质功能区,能以最短路径进入血肿腔,有利于术后恢复[7-8]。上述研究结果说明,小骨窗开颅经侧裂岛叶入路血肿清除术治疗HBGH能提高血肿清除率,改善术后康复情况。本研究结果还显示,术后7、14 d观察组GCS评分高于对照组,术后1、3个月观察组Barthel指数高于对照组(P<0.05),提示小骨窗开颅经侧裂岛叶入路血肿清除术治疗HBGH能提高意识状态与日常生活能力。分析其原因为,经侧裂岛叶入路无需造瘘牵拉,不会影响视束、语言中枢,避免出现语言功能障碍、偏瘫、癫痫等术后并发症[9-10]。术中应注意分离外侧裂是经侧裂岛叶入路操作的关键步骤,对术者技术要求较高。
综上所述,小骨窗开颅经侧裂岛叶入路血肿清除术治疗HBGH能提高血肿清除率,改善术后康复情况,提高意识状态与日常生活能力。

