某医院获得性肺炎患者护理干预临床效果评价
杨 健,白 娟
(1. 延安大学附属医院神经重症医学科,延安 716000;2. 延安大学附属医院综合外科,延安 716000)
颅脑外伤(Craniocerebral Trauma)是外科急诊常见疾病,涉及颅骨和颅内结构的创伤性损伤,可以根据颅骨是否穿透(即穿透与非穿透)或是否存在相关的出血来对伤害进行分类[1]。这种创伤可能由于头部忽然加速或减速运动、猛烈撞击或致伤物引起,这些患者往往会出现短暂意识丧失、不同程度昏迷或记忆受损等表现,需要住院进行对症性治疗[2-3]。而住院治疗期间可能会发生较为严重的并发症,如获得性肺炎每1000名住院患者中有5~10名发生AP(获得性肺炎),回顾性研究发现,机械通气、近期手术史、年龄较大、免疫功能弱或长期肺病等均会增加AP发生概率[4-5]。其中颅脑外伤患者因需要机械通气,其AP发生率更是普通住院患者的6~26倍[4]。AP通常由细菌引起,可引起发烧、咳嗽和呼吸困难等症状,严重者可能危及生命,无疑增加颅脑外伤患者救治难度[6]。故本研究以AP防治为主建立对颅脑外伤患者的护理方案,观察该方案的临床疗效,并观察免疫指标的变化,旨在为临床护理方案选择提供参考。
1 资料与方法
1.1 一般对象选择2016年7月至2018年5月于本院治疗的颅脑外伤患者,将符合标准的60例纳入研究。随机分为对照组和研究组,每组30例患者。其中对照组年龄18~65岁,平均(41.56±17.22)岁,男16例(53.33%),女14例(46.67%),格拉斯哥昏迷评分(GCS) 3~8分、平均(6.16±1.57)分,交通伤22例、坠落伤5例、钝器伤3例;研究组年龄18~68岁,平均(40.87±16.33)岁,男17例(%),女13例(%),GCS 3至8分、平均(6.20±1.69)分,交通伤20例、坠落伤6例、钝器伤4例。两组患者一般资料无明显统计学差异(P>0.05)。
1.2 纳入和排除标准纳入标准:年满18周岁;行开颅手术;入院时间大于48小时;生存期大于14天;因外伤导致颅脑受损;无免疫功能障碍;除脑部外无近期手术史;年龄不超过70周岁;无其他脏器严重疾病;家属同意参与本研究。排除标准:入选前患肺部疾病;患肿瘤;住院时间不满48小时;对研究所用药物过敏;近3个月有相关治疗史;预后不良者。
本研究在本院伦理委员会监督下进行,全部操作均符合伦理委员会规定。
1.3 护理管理方案对照组行常规护理,包括给予抗生素、机械通气、维持血压、定期翻身、预防感染和清理呼吸道等。
研究组在对照组基础上行以获得性肺炎管理为主的护理干预,主要包括小组成立、护理要点总结和护理干预三方面,详述如下。首先本研究选取颅脑外伤治疗经验丰富的医师2名、护士长1名和护理经验丰富的护士3名组成护理小组,以定时评估患者状态,制定后续护理干预措施。根据文献报道[7]和临床经验制定护理调查表,其中重点包括:年龄大于60周岁、吸烟和饮酒史、GCS评估(格拉斯哥昏迷指数的评估)、手术时间、鼻饲管保留、存在吞咽障碍、意识障碍明显、处于镇定状态、插管和机械通气等。在护理开展前,以护理调查表为重点进行相关教育。护理干预:①根据护理重点,定期(密切)评估患者状态,其中满足2项以上的患者给予重点关注;若患者出现症状反复,也设为重点关注对象,并通知医师进行检查以调整用药方案。②对于必须机械通气支持的患者,采用呼吸机的压力控制模式,必要时加用呼吸末正压,同时给予防感染、防溃疡和保护药物支持。③对于耐受患者给予肠内营养(口服)和肠外营养(静脉输注)支持,尽量避免鼻饲管的使用。对于留有鼻饲管的患者,应采取防反流和误吸的措施,即每4小时监测一次患者状态,若出现异常则停止2小时并给予药物支持,必要时更改营养方式。④根据患者状态每日进行1~2次呼吸理疗,除常规的定期翻身外,还需以雾化法湿润气道和定时拍背,其中拍背频率应保持在2~3小时一次,避开易伤部位,力度根据患者情况调节。⑤对无禁忌的患者抬高床头,范围在30~45度之间。⑥对于耐受患者进行全身降温(亚低温治疗仪),同时给予药物支持避免寒战和抽搐。⑦每6小时进行一次口腔护理(每日4次),以护理液冲洗或擦拭的方式完成,在此期间保证冲洗液适量且不进入气管。⑧外置管路肉眼可见污垢时,更换管路;冷凝水需每日更换一次,并加入2 g/L消毒液。⑨若患者感染AP,即根据既往临床经验选择有效的抗菌药物,同时缩短更换外置管路的频率。⑩告知家属AP发生的症状,帮助观察患者的状态,适当给予拍背、翻身、身体清洁等;若患者清醒,告知家属以安慰为主,保持患者心情舒畅。当评估结果中的高危患者需要机械通气大于48小时,或出现疑似症状时立即口咽及肠道中使用非吸收性抗微生物药物(抗菌药物或氯己定),或静脉输注。限制家属来访人数和次数,必要来访时请家属做好基础消毒措施。保持病房通风良好,增高消毒频率,避免细菌定植。患者用品均严格灭菌后使用,使用完毕后立即丢弃并撤离病房;使用后的医疗器械也需及时撤离,在下一次使用前均需消毒处理。两组均接受1个月的护理。
1.4 指标观察
1.4.1 基本情况 以GCS评分评估昏迷程度,其中GCS分为睁眼、语言和运动反应三方面,睁眼反应分为4个维度、语言反应分为7个维度、运动反应分为6个维度,分数越高反应越清晰明显,分数最低时患者对刺激无反应。三项目得分相加为总分,15分为满分表示“意识清晰”,8分以下表示“昏迷”。另外基础情况还包括急性生理和慢性健康评分(APACHE Ⅱ)、2周撤离机械通气例数、住院天数等。
1.4.2 AP诊断标准和发生率 依据指南[8]标准,入院时患者不存在且不在感染 潜伏期,入院48小时至7天内表现为AP;机械通气时间超过48小时,拔管后48小时内表现症状;伴有发热、相关呼吸道明显症状,胸部X片检查可见阴影、间质性改变,或有胸腔积液。统计符合上述标准的患者,AP发生率=n符合标准/n总*100%。其中呼吸机相关的获得性肺炎为VAP,与呼吸机无关的为医院获得性肺炎(HAP)。
1.4.3 肺功能和肺炎感染程度评估 以临床肺部感染评分(CPIS)评估肺炎感染程度,检测7项指标,包括体温、白细胞计数和分泌物等。以用力肺活量(FVC)、一秒用力呼气容积(FEV1)评估患者肺功能。上述指标均取3次检测平均值。
1.4.4 免疫和炎性指标评估 于干预前后的清晨分别取患者空腹外周血,低温离心收取血清,使用酶联免疫吸附(ELISA)法测定血清免疫球蛋白IgG和IgA、C反应蛋白(CRP)和降钙素原(PCT)水平,全部操作均由同一组操作人员按照试剂盒说明书步骤完成。使用全自动血细胞分析仪检测白细胞(WBC)水平。
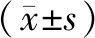
2 结 果
2.1 两组AP发生率和基本情况对比两组AP发生率分别为43.33%和23.33%,研究组明显更低(P<0.05);两组机械通气比例和HAP发生率差异不明显(P>0.05),但对照组VAP发生率明显高于研究组(P<0.05)(表1)。

表1 两组AP发生和机械通气情况对比[n(%)]
两组干预前GCS和APACHE Ⅱ水平差异不明显(P>0.05),干预后两组评估水平均明显上升(P<0.05),其中研究组上升幅度明显高于对照组(P<0.05);研究组住院天数明显更少(P<0.05),2周内撤离机械通气成功率明显更高(P<0.05)(表2)。
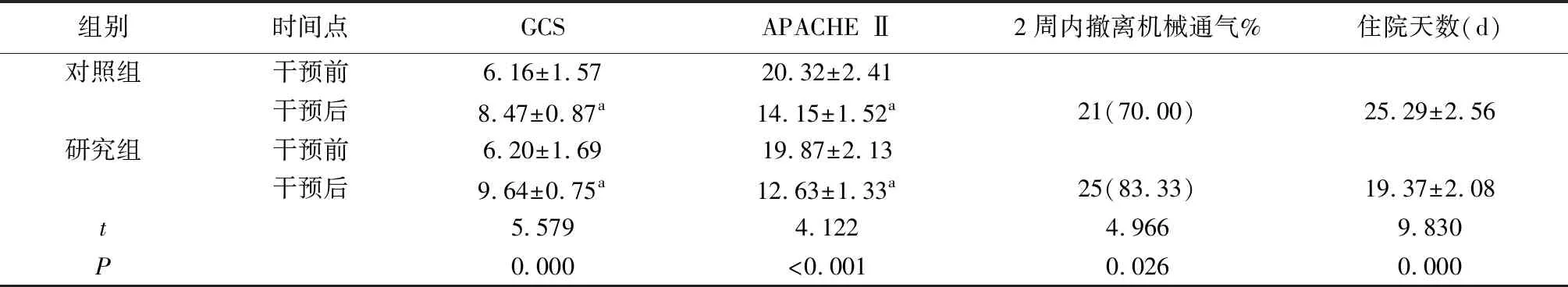
表2 两组基本情况对比
注:与同组干预前比较,P<0.05;表中t和P值指两组干预后GCS和APACHE Ⅱ水平比较结果;2周内撤离机械通气和住院天数无时间点区别
2.2 两组肺功能和肺炎感染程度对比干预前,两组CPIS、FVC和FEV1水平差异不明显(P>0.05);干预后,对照组CPIS明显高于研究组(P<0.05),FVC和FEV1明显低于研究组(P<0.001)(表3)。
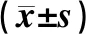
表3 两组肺功能和肺炎感染程度对比
2.3 两组免疫和炎性指标水平对比干预前,两组IgG、IgA、CRP、PCT和WBC水平均无明显差异(P>0.05),干预后两组IgG和IgA水平均明显上升(P<0.05),但无论干预前还是干预后两组水平均在正常范围内;干预后两组CRP、PCT和WBC水平均明显下降,研究组水平均明显低于同时间对照组(P<0.05)(表4)。
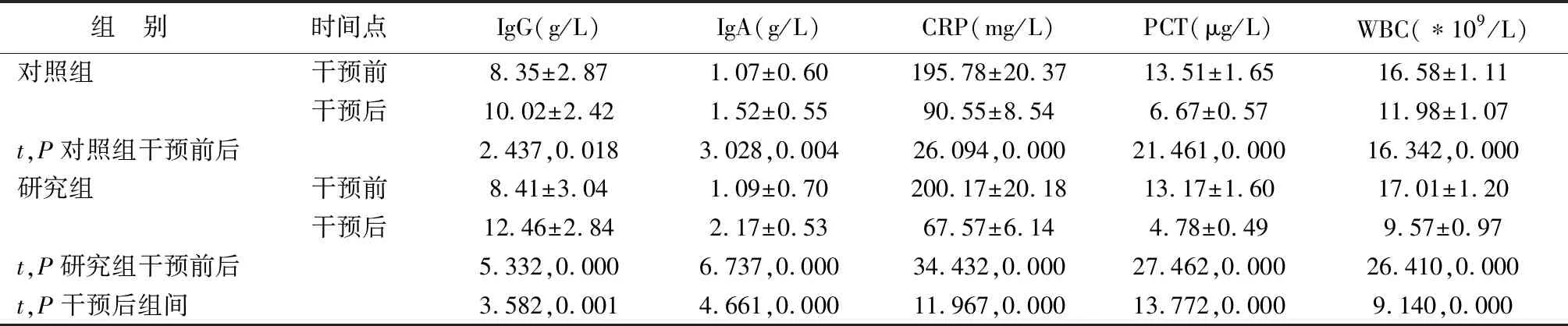
表4 两组免疫指标水平对比
3 讨 论
3.1 背景和研究进展颅脑外伤是外伤所致的颅脑损伤,目前针对这种疾病的护理分为几大类,即聚焦于降低脑损伤和保护血脑功能的护理、抑制感染及其引发炎症的护理、避免产生严重并发症的护理等[9-11]。这些护理方案往往旨在重点解决某些方面的问题,且均有不同的临床效果。而对于颅脑损伤患者,机械通气是一项重要措施,这种治疗方法需要插管或切开气管,建立人工气道的同时破坏自然屏障,因而容易引发心搏出量和灌注量减少、呼吸道感染、呼吸道损伤、气压损伤等并发症。若这些感染影响到肺部,并发生肺炎,则被称为呼吸机相关肺炎(VAP)[12]。另外,因医院人流量大、患者多,致病微生物易被吸入。加之患者患病时,机体功能存在一定的障碍,导致其极易发生医院获得性肺炎(HAP)[13]。上述两种获得性肺炎破坏患者呼吸系统,在病情上无疑是雪上加霜。但目前鲜有关注获得性肺炎相关的护理研究[14]。
3.2 研究结果及其意义本研究将患者随机分为常规护理的对照组和以获得性肺炎护理管理为主的研究组。对比两组的AP发生和机械通气情况发现,对照组VAP的发生率更高,但两组患者HAP发生率差异不明显,这说明以获得性肺炎护理为主的干预能够降低机械通气带来的肺部感染。随后本研究比较两组干预前后GCS、APACHE Ⅱ、CPIS、FVC、IgG和WBC等细胞因子、肺功能水平变化,结果显示,干预后两组GCS、APACHE Ⅱ、FVC、FEV1、IgG和IgA水平均明显上升,CPIS、CRP、PCT和WBC水平均明显下降。其中研究组指标水平变化均较对照组更为明显,说明患者以获得性肺炎护理为主的干预能够更好地改善上述指标。
在以获得性肺炎护理为主的干预中,护理小组以护理调查表定时调查结果为基础,在了解患者即时状态的同时,也根据即时状态制定护理方案,因而相较于一般护理,研究组患者昏迷程度更轻。FVC表明被测试者肺部气体最快呼出能力;FEV1则界定呼出的事件,表征第一秒呼出容积;两者均反映被测试者肺功能,因而研究组上述两指标上升明显说明本研究护理方案能更好地帮助患者恢复肺功能[15]。另一方面,在方案中护理人员通过快速回收、更高频率更换医疗用品的方式严控环境洁净和交叉感染,因而可见研究组CPIS、IgG、IgA、CRP、PCT和WBC水平变化均较对照组明显。本研究还关注呼吸机、体外营养支持的卫生情况,护理完成后通过CPIS确认患者发生肺炎的危险等级和感染的严重程度,结果表明研究组的护理方式更能减轻肺部感染情况[16]。IgG和IgA均为机体免疫功能的表征参数,故免疫球蛋白上升说明免疫功能的恢复[17]。此外本研究还严控其他并发症的发生,故研究组患者CRP、PCT和WBC等炎性指标水平下降更为明显[18]。
3.3 不足之处和展望虽然本文取得较好的研究结果,但仅在干预前和干预后测量血清各免疫和炎性指标,以此比较和分析稍显不足。卓健伟等人研究结果[19]显示,不同治疗处理的颅脑损伤大鼠1天内免疫球蛋白表达呈上升-下降的趋势。但在戴红芳等人[20]和何多奇等人[21]的研究中,对颅脑损伤患者早期肠内营养或谷氨酰胺强化鼻空肠管营养干预后,其免疫球蛋白水平呈持续上升趋势。故本研究下一步拟密切关注获得性肺炎管理为主的护理干预开始后,7天内患者各免疫和炎性指标的变化,以此更详细了解在护理干预中患者状态的变化,旨在更好制定相关护理方案。此外,护理干预期间的抗感染治疗对患者免疫、炎性指标均影响较大,加之本文样本量较小,难免出现偏倚。故加大纳入量的研究必不可少。
4 结 论
综上所述,对于颅脑外伤患者,以获得性肺炎管理为主的护理干预能够降低AP发生率,减轻感染水平,抑制炎性反应,恢复免疫功能,值得临床护理选取应用。

