超声引导下髂筋膜阻滞与关节周围浸润阻滞用于老年患者全髋关节置换术后镇痛的效果比较
刘乘麟 李 雨 刘 颖 李 平
天津市天津医院麻醉科,天津 300211
老年患者全髋关节置换术后的疼痛严重影响术后髋关节的活动和早期功能锻炼,对愈合产生不利影响[1],增加关节僵直、深静脉血栓等并发症风险,从而影响远期手术效果。髋关节部位由于其复杂的神经支配[2],寻找理想有效的术后镇痛方法尤为重要。大量文献证明,超声引导下髂筋膜间隙阻滞(UFICB)能有效的缓解全髋关节置换术(THA)患者的疼痛[3-4],但其存在术后肌无力导致下地延迟的风险。作为围术期多模式镇痛的一部分,关节周围浸润阻滞(PAI)因并发症少、操作简单、显著缓解术后疼痛,被广泛应用于THA患者的术后镇痛。然而,与关节周围浸润阻滞(PAI)相比,UFICB的镇痛效果尚未得到评价。本研究拟比较UFICB与PAI用于老年患者THA术后镇痛的临床疗效,为临床治疗应用提供参考资料。
1 资料与方法
1.1 一般资料
本研究经本院伦理委员会批准,所有患者或家属均签署知情同意书。选择2018年9月至2019年6月拟行单侧人工髋关节置换术(后外侧入路)患者,性别不限,年龄68~84岁,体重55~75 kg,ASAⅡ~Ⅲ级。排除标准:对研究用药过敏,穿刺部位感染,凝血功能异常,长期接受镇痛药物治疗,有神经系统疾病,难以沟通或有精神障碍难以配合,术中更改麻醉方式为全身麻醉,手术时间>3 h或术中出血>500 mL。按照随机数字表法将患者随机分为两组:超声引导下髂筋膜阻滞组(F组)和关节周围浸润阻滞组(P组)。
1.2 麻醉方法
所有患者术前禁饮食,入室后常规心电监护,监测BP、SpO2、HR、ECG,开放上肢静脉,予复方电解质注射液500 mL滴注。患者健侧卧位,常规消毒铺单后行L3~4间隙穿刺腰-硬联合麻醉,单次蛛网膜下腔予0.5%罗哌卡因10~12 mg后,置入并固定硬膜外导管,麻醉阻滞平面控制在T10左右。术中给予右美托咪定0.5 μg/(kg·h)持续泵注。神经阻滞完成后,采用PCIA持续至术后48 h。镇痛药物为舒芬太尼1 μg/mL,托烷司琼8.96 mg,无背景输注量,追加剂量每次2 mL,锁定时间15 min。
1.3 术后阻滞
超声引导下髂筋膜阻滞参照文献[5]。患者平卧位,常规消毒铺单。于腹股沟平行处放置高频超声探头(6~12 MHZ),超声引导下识别股动脉、股神经、髂腰肌、髂筋膜,采用平面内技术,22G穿刺针从股外侧进入,逐层到达髂筋膜间隙,回抽确认无血后注入0.5%罗哌卡因40 mL,超声下可见药液沿髂筋膜间隙扩散,确定在位,分次回抽预防局麻药入血。
关节周围浸润阻滞参考文献[6-7]。关节假体放置完毕后,由1名经验丰富的外科医生行关节周围浸润。用22G针头,将0.5%罗哌卡因少容量多点注射分别注入关节后囊软组织10 mL、中间层20 mL及皮下及引流管周围10 mL。
1.4 观察指标
采用VAS评分法(0分,无痛;10分,无法忍受的剧痛)评估患者疼痛反应。记录术后3 h(T1)、6 h(T2)、12 h(T3)、24 h(T4)、36 h(T5)、48 h(T6)时静息状态VAS评分。记录T4~T6时运动状态(术侧直腿抬高15°和髋关节外展45°)VAS评分。记录阻滞完成后0~4 h、4~8 h、8~12 h、12~24 h、24~36 h、36~48 h各时段PCIA有效按压次数。由同一位医师测定T1~T6时段术侧大腿前外侧皮肤的温度觉及股四头肌的肌力[8]。记录术后恶心呕吐的发生率。
1.5 统计分析
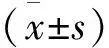
2 结 果
本研究共纳入80例患者,每组40例。两组患者性别、年龄、BMI、ASA分级、手术时间和术中出血量差异无统计学意义(表1)。
两组患者各时段静息状态VAS评分差异无统计学意义(P>0.05)。与P组相比,F组运动状态VAS评分降低(P<0.05)(表2),阻滞后48 h内8~12 h、12~24 h、24~36 h、36~48 h时段PCIA有效按压次数F组少于P组(P<0.05)(表3)。
与P组相比,F组T1~T3时段出现术侧大腿前外侧皮肤的温度觉降低及股四头肌肌力下降的例数明显增多(P<0.01),T4~T6时段两组差异无统计学意义(P>0.05)(表4)。
F组6例患者出现术后恶心呕吐,发生率为15.0%,P组有7例患者发生术后恶心呕吐,发生率为17.5%,两组差异无统计学意义(χ2值为1.758,P=0.185)。
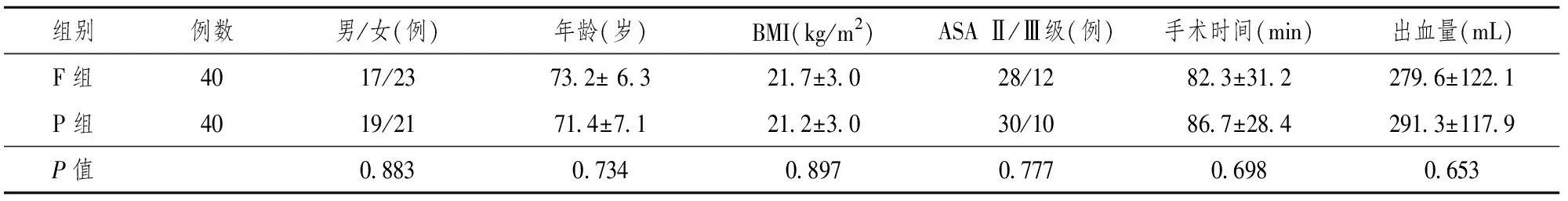
表1 两组患者一般情况的比较
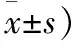
表2 两组患者不同时点不同状态VAS评分的比较(分,
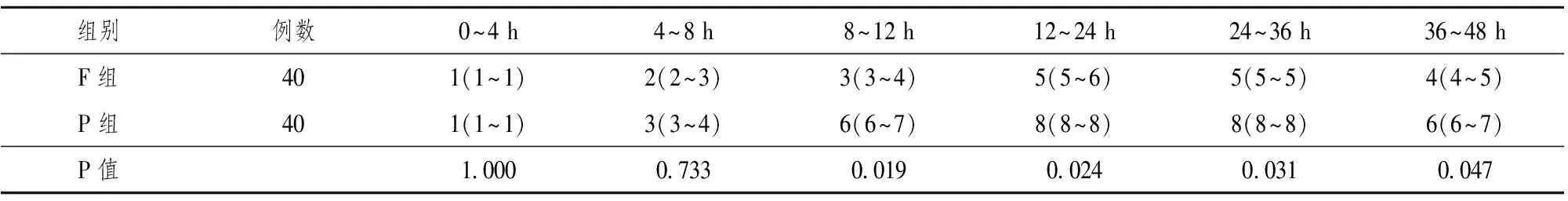
表3 两组患者术后不同时段PCIA有效按压次数的比较[次,M(IQR)]

表4 两组患者不同时段术侧大腿外侧感觉及股四头肌肌力下降的比较(例)
3 讨 论
髂筋膜间隙为一潜在腔隙,其前方以髂筋膜为界,后方为髂腰肌,浅层为阔筋膜所覆盖,股神经、股外侧皮神经以及闭孔神经紧贴髂筋膜后方走行,理论上髂筋膜间隙阻滞可以阻断上述3根神经。临床上,超声引导下髂筋膜阻滞已经被广泛应用于减轻股骨骨折麻醉前体位摆放的疼痛以及老年患者全髋关节置换术后镇痛[9],可以减少术后阿片类药物的使用[3-4],然而存在术后股四头肌肌无力导致下地行走延迟的风险。作为围术期多模式镇痛的一部分,关节周围浸润阻滞因其对股四头肌功能没有影响,越来越多的应用于接受全髋关节置换术的老年患者[6]。
髂筋膜阻滞的范围有赖于局麻药扩散的程度和被阻滞的神经。股神经阻滞导致大腿前内侧阻滞以及小腿和足内侧的皮肤感觉阻滞,同时阻滞髋关节和膝关节的关节支。股外侧皮神经分前后两支,支配大腿前外侧及后面皮肤的感觉,其中后支分布于股骨大转子附近的皮肤,即手术切口的位置。Desmet 等人研究发现,采用0.5%罗哌卡因40 mL行髂筋膜阻滞,罗哌卡因游离血清浓度为0.036(0.004~0.07)mg/L,此浓度对人体来讲是安全有效的[10]。本研究在罗哌卡因浓度及总量相同的条件下,比较超声引导下髂筋膜阻滞与关节周围浸润阻滞用于老年患者全髋关节置换的术后镇痛效果。结果显示,两组术后恶心呕吐发生率差异无统计学意义,这与Gasanova[11]的研究一致。静息状态下,两组VAS评分无显著差异,但在运动状态即术后24~48 h,患者下地时,F组VAS评分低于P组,并且F组在此时段内PCIA有效按压次数少于P组,有利于患者术后早期主动和被动功能锻炼,可能与F组股外侧皮神经的持续有效阻滞,从而阻断手术切口部位痛觉冲动向中枢的传递有关。与P组比较,F组患者在术后3 h、6 h、12h出现术侧大腿前外侧皮肤的温度觉降低及股四头肌肌力下降的例数明显增多,可能与此时段内罗哌卡因对股神经关节支的持续阻滞相关,对于术后12 h内下地的患者,需要防范跌倒的风险。
综上所述,与关节周围浸润阻滞相比,超声引导下髂筋膜阻滞可以为全髋关节置换术患者提供明确的术后镇痛效果,但其会影响术后12 h大腿外侧感觉及股四头肌的肌力,罗哌卡因的最佳浓度和剂量仍然需要进一步探讨。

