临床护理路径在高热惊厥患儿中的干预效果观察
王莹 孙娟 于楠湘
(河南省黄河三门峡医院儿科一区 三门峡472099)
高热惊厥为常见儿科急症,以6 个月~3 岁患儿多发,多为良性经过,不影响患儿生长发育,但部分反复发作或发作持续时间长、处理不及时或不得当的患儿容易出现缺氧性脑损伤,甚者引发智力低下或癫痫,且该病具有较高的复发率[1~2]。因此,及时给予诊治,缩短惊厥、抽搐时间,对改善患儿预后具有重要的临床意义。本研究旨在观察临床护理路径在高热惊厥患儿中的临床干预效果。现报道如下:
1 资料与方法
1.1 一般资料 采用便利抽样法选取2016 年9 月~2017 年9 月收治的100 例高热惊厥患儿作为研究对象,按照随机数字表法分为对照组和观察组,每组50 例。对照组男31 例,女19 例;年龄7 个月~3 岁,平均年龄(1.78±0.46)岁;入院前惊厥时间3~6 min,平均入院前惊厥时间(4.67±0.58)min;诱发惊厥体温39.1~40.6 ℃,平均诱发惊厥体温(39.79±5.31)℃;原发病:肺炎23 例,上呼吸道感染15 例,腹泻12 例。观察组男29 例,女21 例;年龄6 个月~3 岁,平均年龄(1.62±0.55)岁;入院前惊厥时间3~6 min,平均入院前惊厥时间(4.53±0.30)min;诱发惊厥体温39.3~40.4 ℃,平均诱发惊厥体温(39.67±5.52)℃;原发病:肺炎26 例,上呼吸道感染14 例,腹泻10 例。两组患儿一般资料比较,差异无统计学意义,P>0.05,具有可比性。本研究经医院医学伦理委员会审批通过。
1.2 入组标准 (1)纳入标准:明确诊断为高热惊厥;入院时体温在39 ℃以上,年龄<8 岁;患儿家长知晓本研究并签署知情同意书。(2)排除标准:伴有中枢神经系统感染者;入院时有认知功能障碍者;家长认知功能异常者;伴有心脏、肝、肾功能障碍者;伴有其他系统严重病变者。
1.3 护理方法
1.3.1 对照组 入院就诊后给予常规护理干预。包括院前急救、遵医嘱给予药物或物理降温、密切监测生命体征、给予患儿及家长心理护理等。
1.3.2 观察组 入院就诊后给予临床护理路径干预。(1)人员调整:调整在岗人数,每位医生配2 名中低年资护士或1 名高年资护士,日常进行抢救演练,提高护理人员急救能力,确保所有抢救药品、物品均处于完好的备用状态。(2)院内临床护理路径的制定:入院后,接诊护士迅速开放气道和建立静脉通路,维持有效通气、吸氧,迅速改善脑组织缺氧症状,遵医嘱给予止痉、镇静药物,静脉给药前注意核查剂量,给药时注意给药速度,避免药物外渗;同时密切观察患儿反应,患儿惊厥、抽搐停止后应立即停药,以免发生呼吸抑制等不良反应;同时做好安全措施,患儿发作时禁止搬运、围观,应就地抢救,将患儿头偏向一侧,松解衣领,减少对呼吸道的束缚,同时放置牙垫,避免舌咬伤;之后做好口腔护理、皮肤护理等基础护理,避免口腔内细菌繁殖引起感染,注意保暖,及时更换衣被;急诊抢救时简化入院手续,抢救后对家长进行相关知识的健康教育,告知患儿出现高热惊厥的相关原因、可能的持续时间及治疗原则,取得患儿家长的信任;患儿病情相对平稳后,根据具体情况调整护理路径,根据患儿体温情况调整监测频率,避免过多打扰,给予患儿及家长进一步的心理护理,适时鼓励患儿,安慰家长,以改善他们的焦虑、紧张等不良情绪,提高治疗配合度和积极性;同时指导患儿家长掌握一定的退热方法及惊厥预兆的判断,加强日常营养,增强患儿抵抗力,积极预防原发病,降低高热及惊厥的复发。
1.4 观察指标 (1)比较两组抽搐时间、惊厥时间、完全退热时间和急诊抢救转住院时间。(2)比较两组Ashworth 痉挛等级(干预0.5 h 后评估)。Ashworth痉挛等级包括:0 级,肌张力未增加;1 级,肌张力轻微增加,被动屈伸过程中,在关节活动度(Range Of Motion, ROM)之末突然卡住并释放最小阻力;1+级,肌张力轻微增加,被动屈伸过程中,在ROM 后50%突然卡住并出现最小阻力;2 级,肌张力明显增加,被动活动过程中大部分ROM 内肌张力增加明显,但仍可活动;3 级,肌张力严重增加,整个ROM内被动活动肢体均有阻力,且活动困难;4 级,被动屈伸时受累肢体呈僵直状态,无法活动[3]。(3)比较两组家长焦虑程度。入院时、出院后采用Zung 焦虑自评量表(SAS)进行评估,分数越高,表明焦虑程度越严重。(4)随访1 年,比较两组高热惊厥复发率。
1.5 统计学分析 数据处理采用SPSS21.0 统计学软件,计数资料以%表示,采用χ2检验,等级资料进行秩和检验,计量资料以()表示,采用t 检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组相关指标比较 观察组抽搐惊厥时间、完全退热时间和急诊抢救转住院时间均明显短于对照组,差异均有统计学意义,P<0.05。见表1。
表1 两组相关指标比较
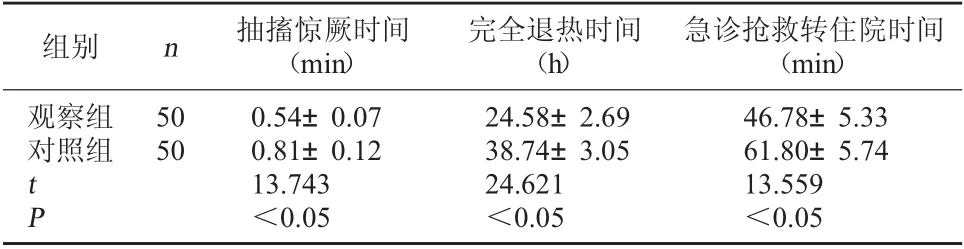
表1 两组相关指标比较
?
2.2 两组Ashworth 痉挛等级比较 干预前,两组Ashworth 痉挛等级相比较,差异无统计学意义,P>0.05;干预后,观察组Ashworth 痉挛等级改善程度明显优于对照组,差异有统计学意义,P<0.05。见表2。
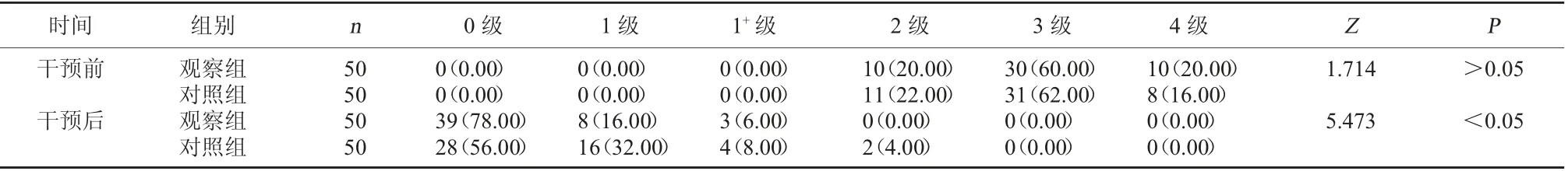
表2 两组Ashworth 痉挛等级比较[例(%)]
2.3 两组家长焦虑程度比较 (1)干预前,观察组家长SAS 评分为(61.73±8.74)分,对照组家长SAS评分为(61.44±8.52)分,两组相比较,差异无统计学意义,P>0.05;干预后,观察组家长SAS 评分为(21.48±2.54)分,对照组家长SAS 评分为(39.64±3.55)分,两组比较差异有统计学意义,t=29.418,P<0.05。
2.4 两组复发率比较 观察组高热惊厥复发率为2.00%(1/50),低于对照组的复发率20.00%(10/50),差异有统计学意义,χ2=8.274,P<0.05。
3 讨论
高热惊厥的具体发病机制尚不明确,主要症状为阵发性面部肌肉抽动、四肢肌肉抽动、双眼上翻、凝视等。据临床研究显示[4],绝大部分高热惊厥患儿预后较好,约15%的高热惊厥患儿会出现复发,其中2%左右的患儿出现脑电图异常,进而演变为继发性癫痫,且复发率与患儿的年龄、疾病类型、惊厥抽搐持续时间及家族史等因素密切相关。因此,及时控制患儿病情,缩短惊厥抽搐时间对患儿预后至关重要。临床护理路径以时间为纵轴,以护理服务为横轴,根据患者病情制定规范化的整体护理流程,并根据患者具体情况进行调整,以提高护理质量,避免医疗资源浪费,促进患者较快康复[5]。本研究通过调整在岗人员的配备,制定整体护理路径,并根据患儿具体情况进行调整,进行积极有效的对症处理,简化入院手续,促进了急救的顺利开展,缩短了急救时间,可尽快使患儿抽搐、惊厥症状停止,维持有效的呼吸。同时,遵医嘱给予患儿积极的基础治疗,促进体温恢复正常,保持生命体征平稳,并在不同阶段给予患儿及其家长适时的心理护理,保持患儿及家长的情绪稳定,进而满足患儿及家长的安全感需要,提高了医疗活动配合度。本研究结果显示,观察组患儿抽搐惊厥时间、完全退热时间、急诊抢救转住院时间、患儿家长焦虑程度、高热惊厥复发率等指标均明显低于对照组,P<0.05;干预后,观察组Ashworth痉挛等级改善程度明显优于对照组,P<0.05。说明临床护理路径的应用可有效改善高热惊厥患儿预后,缓解家长焦虑情绪,促进患儿康复。

