无痛分娩中给予催产素静脉滴注的临床效果分析
顾汉平
江苏省淮安市淮阴医院产科,江苏淮安 224000
近些年来,随着医疗技术及人们生活水平的提高,民众对分娩方式与分娩时间提出来更高的要求, 在保证母婴平安的基础上, 如何减轻产妇在分娩过程中的疼痛, 缩短分娩过程中所消耗的时间已成为当前产科工作者共同关注的问题[1]。 近年来无痛分娩受到较大关注,且已成为产妇、家属及临床医师较为欢迎的分娩方式,无痛分娩(腰-硬联合阻滞分娩镇痛)具有优秀的镇痛效果,但临床研究发现其存在延长产程、增加产妇行剖宫产的风险[2]。 相关研究显示,给予无痛分娩产妇静脉滴注催产素能够有效缩短产程持续时间, 改善分娩结局[3]。 鉴于此,方便选取该院 2016 年 2 月—2019 年 2月收治的无痛分娩产妇300 例作为研究对象, 探讨分析无痛分娩中给予催产素静脉滴注的临床效果, 现报道如下。
1 资料与方法
1.1 一般资料
在该院收治的无痛分娩产妇中方便抽取300 例作为该次研究对象。 入组标准:①自愿参加该次研究且签署知情同意书;②胎位、骨盆等各项生理指标均正常;③具备阴道试产条件。 排除存在高危因素或明显剖宫产指征者。 按照随机数字表法将300 例入组患者分为对照组(n=150)与研究组(n=150),其中对照组中初产妇 117 例, 经产妇 33 例, 年龄 20~40 岁, 平均年龄(24.9±2.7) 岁, 孕周 37.7~41.7 周, 平均孕周 (40.64±0.89)周,研究组患者中初产妇115 例,经产妇35 例,年龄 20~41 岁,平均年龄(24.8±2.9)岁,孕周 37.8~41.8周,平均孕周(40.66±0.96)周。 两组产妇的基本资料差异比较基本一致(P>0.05),可进行对比研究。
1.2 方法
两组产妇均给予无痛分娩手术, 对照组主要手术过程如下:待宫口张开达到2 cm 左右后,对其腰椎L3-4 间隙给予硬膜外穿刺,并置入麻醉导管,首先给予5 mL浓度为0.2%的利多卡因 (国药准字H11022388, 规格10mL:0.2g),持续观察10 min,在产妇镇痛面达到T10-L1-2 时进行PCA 泵连接,将2.25 mg 布比卡因(国药准字 H20020570,规格 5 mL:37.5 mg)与 0.01 mg 芬太尼(国药准字H42022076,规格2 mL:0.1 mg)混合药物溶液沿麻醉导管泵注产妇体内, 控制泵注流量每小时不应超过5 mL,密切观察产妇麻醉情况,根据情况确定是否需要继续添加药物剂量。 研究组患者在与对照组相同基础上给予静脉滴注催产素。 待产妇进行常规镇痛麻醉生效后, 在500 mL 浓度为5%的葡萄糖溶液中加入2.5 U 催产素(国药准字H31020850,规格10 单位/1 mL),对产妇进行静脉滴注,流速每分钟8 滴,根据产妇宫缩及胎心表现对催产素的滴注速率进行调节。 期间确保产妇持续宫缩50 s 左右,间歇1~3 min,宫腔内压维持在50~60 mmHg。若产妇出现宫缩过强或胎心异常改变等异常时,需立即暂停催产素滴注,并根据其具体表现给予紧急治疗,待产妇各项指标恢复正常后,继续应用催产素,直至完成分娩。
1.3 观察指标
比较2 组产程持续时间、镇痛效果、分娩结局及新生儿窒息情况。 镇痛效果根据产妇安静配合程度、自我感觉及宫缩曲线平滑度进行评价:其中产妇安静、完全无痛、宫缩曲线平滑记为优;产妇基本安静、疼痛较轻、曲线基本平滑记为良;产妇完全不安静、曲线呈无规则图形记为差。 镇痛优良率=(优例数+良例数)/总例数×100%。新生儿窒息根据Apgar 评分进行评定,评分标准包括皮肤颜色、心搏速率、呼吸、肌张力及运动、反射5个方面,满分 10 分,其中 0~3 分为重度窒息,4~7 分为轻度窒息,8~10 分无窒息。
1.4 统计方法
数据应用SPSS 19.0 统计学软件进行分析,其中计数资料(%)进行 χ2检验,计量资料()进行t检验,P<0.05 为差异有统计学意义。
2 结果
2.1 比较两组产程持续时间
研究组产妇第1 产程、第2 产程及总产程持续时间均短于对照组,差异有统计学意义(P<0.05),见表1。
表1 两组产程持续时间比较[(±s),h]

表1 两组产程持续时间比较[(±s),h]
组别 第1 产程 第2 产程 总产程对照组(n=150)研究组(n=150)t 值P 值7.58±2.86 5.42±2.26 7.257<0.05 1.97±1.12 0.64±0.53 13.146<0.05 11.68±2.25 7.89±2.32 14.363<0.05
2.2 比较两组镇痛效果
两组镇痛效果差异比较基本一致, 镇痛优良率均为100.00%,见表2。
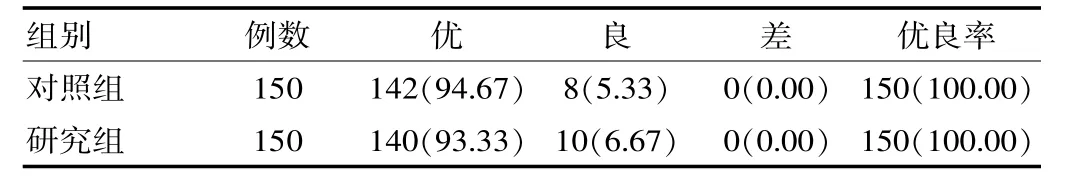
表2 两组镇痛效果比较[n(%)]
2.3 比较两组分娩结局
研究组自然分娩率 (84.00%) 高于对照组(68.00%),差异有统计学意义(χ2=10.526,P<0.05),两组产后出血量及新生儿窒息发生率差异比较基本一致, 差异无统计学意义 (t=1.182,P>0.05;χ2=0.203,P>0.05),见表3。
3 讨论
通常来讲也会将无痛分娩称之为分娩镇痛, 其主要指采用多种方法使产妇在分娩过程中免受巨大疼痛。 分娩镇痛可以减轻产妇对疼痛的恐惧,降低在分娩过程中所受到的折磨, 使产妇能够在第1 产程得到足够的休息, 保留足够的体力在宫口全开后完成分娩[4]。自然分娩主要分为3 个产程, 其中第1 产程与第2 产程分娩疼痛较为严重, 并且两个产程间的疼痛神经传导通路也存在不同。 其中第1 产程中,子宫开始规律性的收缩,直至宫口全开,产妇的阴道、子宫颈及子宫均会发生较大改变,胎儿的头部下降会造成宫口、宫颈管及子宫下段扩大、 变薄及展宽, 子宫肌纤维延长至撕裂,圆韧带显著拉长[5]。 期间疼痛主要集中于产妇骶部、腰脊下腹部,位置不定且范围较大,腰背及下腹部表现为酸胀感、紧缩感。 第2 产程中,自宫口全开至胎儿娩出,期间子宫宫体开始收缩,子宫下段扩张,胎儿压迫产妇盆腔组织,扩张会阴,从而产生疼痛[6]。 期间产妇疼痛主要由阴部神经传导至骶2~4 脊髓节, 传至大脑中枢,疼痛性质区别于第1 产程。 第3 产程中,胎儿及胎盘完全娩出,产妇宫内压减小,会阴部的牵拉感消失,疼痛得到显著降低。

表3 两组分娩结局比较[n(%)]
近年来,随着医疗技术水平的提高,无痛分娩因其所采用硬膜外阻滞麻醉具有的良好的镇痛效果, 越来越受到广大产妇及医生的欢迎。 虽然无痛分娩可以在一定程度上患者产妇疼痛, 但会造成其子宫平滑肌松弛,宫缩受到抑制,导致产程延长,增加剖宫产及阴道助产率的风险[7]。 催乳素属于一种哺乳动物激素,能够对视上核神经元、室旁核及下丘脑进行作用,促进产妇乳汁排除,使子宫平滑肌选择性兴奋,加剧产妇宫缩,增强子宫的收缩频率与收缩力[8]。 相关研究表明,在产妇无痛分娩过程中应用催产素, 能够有效促进宫颈成熟,加快宫颈口的扩张,有效缩短第一产程时间,使产妇能够保存体力,改善母婴结局[9]。
余淑珍[10]在对82 例无痛分娩初产妇回顾性分析中对41 例无痛分娩产妇应用催产素,发现该组产妇第1、2 产程与总产程时间以及阴道助产率均明显低于甲组(5.46±3.15)h vs (7.65±3.04)h;(0.61±0.45)h vs (1.93±1.36)h;(4.88% vs 24.39%),自然分娩率(85.36%)明显高于甲组(68.29%),剖宫产率、产后出血量及新生儿窒息率并无明显差异。 而该次研究结果显示,研究组产妇第1 产程、 第2 产程及总产程持续时间均短于对照组(P<0.05),差异显著;两组镇痛效果差异比较基本一致,镇痛优良率均为100%;研究组自然分娩率(84%)高于对照组(68%),差异有统计学意义(χ2=10.526,P<0.05),两组产后出血量及新生儿窒息发生率差异比较基本一致, 差异无统计学意义 (t=1.182,P>0.05;χ2=0.203,P>0.05)。 与上述余淑珍研究结论基本吻合。 进一步提示,在无痛分娩中应用催产素静脉滴注能够有效缩短产程持续时间,降低助产率,安全性较高。
综上所述, 给予无痛分娩产妇静脉滴注催产素能够有效缩短产妇产程持续时间,促进产妇顺利分娩,具有较高的安全性,值得临床推广应用。

