早产儿准备经口喂养评估量表对早产儿喂养不耐受的影响
张梅, 冯风群, 吕峻峰, 周凯泳
早产儿营养需求和喂养是早产儿成长的重要因素,经口喂养是早产儿营养支持的最终途径,喂养不耐受是早产儿常见的并发症之一。早产儿由于口腔肌肉组织、心肺、胃肠道及神经中枢等器官和系统发育不成熟,胃容量小,吸吮力差,吸吮-吞咽-呼吸不协调,吞咽反射弱,胃肠动力差等,容易出现喂养不耐受,临床表现为呕吐、胃潴留、腹胀、排便不畅等[1-2]。准备经口喂养是指早产儿准备从管饲转换到经母乳喂养或经口奶瓶喂养成熟准备情况。目前临床对早产儿何时能开始经口喂养尚无统一的评估标准,准备经口喂养评估对早产儿喂养耐受性影响的研究鲜有报道。本研究采用早产儿准备经口喂养评估量表评估判断早产儿能否开始经口喂养,并研究对喂养耐受性的影响,现总结报道如下。
1 对象与方法
1.1 研究对象
选择2016年6月至2017年9月入住我院新生儿科的60例早产儿为研究对象。入组标准:胎龄≤34周;病情稳定;未开始经口喂养;适合经口喂养;早产儿家属知情同意自愿参与本研究。排除标准:口腔畸形,如唇裂、腭裂等;合并严重并发症,如脑室出血(Ⅲ~Ⅳ级)、脑白质损伤、支气管肺发育不良、心血管疾病等;未达治愈标准出院者。采用随机数字信封法将早产儿分为对照组和观察组各30例。其中对照组中男19例,女11例;出生胎龄27~34周,平均(31.54±2.01)周;出生体质量1 550~2 483 g,平均(1 812.46±322.08)g;Apgar评分(8.75±0.40)分。观察组男16例,女14例;出生胎龄26~33周,平均(31.28±2.30)周;出生体质量1 584~2 493 g,平均(118.2±314.85)g;Apgar评分(8.86±0.52)分。两组早产儿在性别、胎龄、出生体质量、Apgar评分比较差异无统计学意义(P>0.05),具有可比性。
1.2 方法
1.2.1 对照组 给予常规早产儿治疗和护理,非营养性吸吮、口腔按摩及运动干预等。按照《早产儿/低出生体重儿喂养建议》[3],在纠正胎龄>34周、吸吮和吞咽功能较好、呼吸<60次/分时开始经口喂养。喂养的频率和喂养量按照规范实施,如早产儿能经口完成全部奶量,则管饲与经口喂养同时进行,直至完成全部奶量;如首次试经口喂养出现明显的低氧血症、呼吸暂停、心动过缓或误吸,则停止经口喂养,3~7 d后根据早产儿情况再次试经口喂养,同时记录不良事件。
1.2.2 观察组 给予常规早产儿治疗和护理及非营养性吸吮、口腔按摩及运动干预等干预,采用早产儿准备经口喂养评估量表对早产儿经口喂养能力进行评估。该量表将早产儿准备经口喂养评估量表的英文版翻译成中文版,量表由5个维度纠正胎龄、行为、口型、口腔反射、非营养吸吮1 min共18个评估条目构成,采用Likert 3级评分,计分范围为0~2分,总分为各条目得分总和,满分为36分。该量表的内部一致性信度Cronbach’s α系数为0.817,评分者间总分一致性系数ICC为0.917,Spearman等级相关系数r为0.927,评分≥28分作为开始经口喂养的必要条件[4]。
评估护士需具有大专及以上学历、从事新生儿科护理工作5年以上、护师及以上职称,已接受早产儿准备经口喂养评估量表、早产儿营养支持等相关理论培训5学时以上,评估前1周集中进行早产儿理论知识培训1 h后立即闭卷考试,成绩≥90分可获得评估护士资质。
评估方法:在纠正胎龄29周、生命体征平稳、未使用有创呼吸支持情况下,于待评估早产儿任1次喂奶前15 min,处于安静状态下,由高低年资护士搭配的3名评估护士同时对早产儿进行评估。其中1名评估护士通过触觉、听觉、视觉刺激促进早产儿清醒,根据量表内容逐条进行评估,其中吸吮和咬合反射、非营养性吸吮等条目用戴一次性橡胶手套的小手指进行测评,非营养性吸吮时间控制在1 min内;另2名评估护士同时观察早产儿的表现,吸吮和咬合反射、非营养性吸吮各评估2次,2名护士的评估结果各自做好记录,不能互相商讨。每隔3 d评估1次,评分≥30分开始经口喂养,喂养的频率和喂养量与对照组相同,均按照规范实施。
1.3 观察指标
观察比较两组早产儿喂养不耐受发生情况。喂养不耐受是指开始胃肠道喂养后有奶量不增或减少、呕吐、腹胀、胃潴留等症状中的一项或多项。奶量不增或减少是指喂养奶量和前1天比较未增加或减少且时间>3 d;呕吐指呕吐次数≥3次/d;胃潴留指喂奶前抽取的胃残留量>2 ml/kg或胆汁样胃内容物;腹胀指测量腹围24 h>1.5 cm或腹肌紧张[5]。喂养不耐受发生率=喂养不耐受发生例数/患儿总例数×100%。
1.4 统计学方法
采用SPSS 17.0统计学软件对所有数据进行处理。计数资料采用n(%)表示,组间比较采用χ2检验;P<0.05为差异有统计学意义。
2 结果
观察组奶量不增或减少、呕吐、腹胀、胃潴留等喂养不耐受发生率低于对照组,两组比较差异有统计学意义(P<0.01)。见表1。
表1 两组患儿喂养不耐受发生情况比较(n,%)
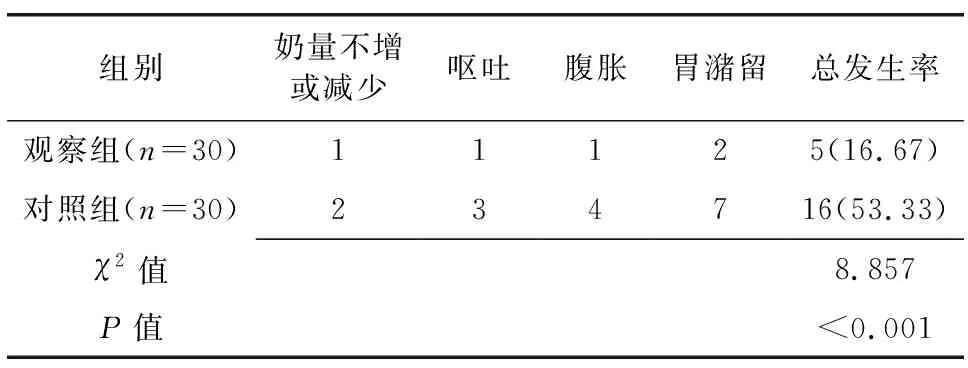
组别奶量不增或减少呕吐腹胀胃潴留总发生率观察组(n=30)11125(16.67)对照组(n=30)234716(53.33)χ2值8.857P值<0.001
3 讨论
3.1 早产儿准备经口喂养评估量表在早产儿喂养不耐受应用的临床意义
合理的营养支持是早产儿存活和生活质量的关键环节,正确的喂养方式有助于早产儿的生长发育,经口喂养是早产儿的最终途径,实现经口喂养是美国儿科学会推荐的早产儿出院标准之一[6]。早产儿经口喂养是一个综合、复杂的过程,涉及运动、神经、自主等多系统的协调、成熟和整合活动,受早产儿成熟度、疾病严重程度、吸吮-吞咽-呼吸协调功能、口腔运动功能、生理稳定性、行为状态等多方面因素影响[7]。早产儿喂养不耐受是新生儿时期胃肠功能紊乱不能耐受肠内营养所致喂养障碍而出现一系列症状和体征的一组临床症候群,喂养不耐受严重影响早产儿摄取必须的营养和基础疾病的恢复,造成早产儿病情加重及宫外生长发育迟缓,出现乳汁吸入性肺炎,坏死性小肠结肠炎等严重并发症,降低早产儿存活率[1]。早产儿经口喂养不耐受的影响因素很多,其中经口喂养准备是重要因素,进行准备经口喂养评估是实施经口喂养的重要环节。
3.2 早产儿准备经口喂养评估量表对早产儿喂养不耐受的影响
本研究结果显示,观察组奶量不增或减少、呕吐、腹胀、胃潴留等喂养不耐受发生率低于对照组(P<0.01)。目前我国关于早产儿准备经口喂养的评估尚无统一的标准,经口喂养适用于纠正胎龄>34周,吸吮和吞咽功能较好,呼吸<60次/分的早产儿。但缺乏对吸吮和吞咽功能的细化评估,导致医护人员常单纯以纠正胎龄及凭借临床经验来判定是否给予早产儿开始经口喂养,此方法忽视了早产儿的个体差异,且容易受医护人员主观经验等因素影响,导致过早或过晚准备经口喂养,增加误吸等喂养不良事件的发生,影响早产儿的生长发育。早产儿准备经口喂养评估量表中纠正胎龄和行为是确定准备经口喂养的前提;口型、口腔反射、非营养吸吮1 min是影响经口喂养能力的关键因素,对早产儿的喂养表现和喂养结局有较大的影响;行为(行为状态、全身姿势、肌张力)会影响口腔反射、非营养吸吮,继而对早产儿的喂养表现和喂养结局产生影响。早产儿准备经口喂养评估量表围绕早产儿经口喂养过程中所涉及的各个关键环节制定了量表的维度和各条目,包括喂养前早产儿纠正胎龄,行为状态、全身姿势、肌张力,口型,觅食、吸吮、咬合、咽反射体现早产儿的生理状态,舌运动、舌包裹、下颌运动、吸吮力、吸吮暂停、吸吮节律性体现早产儿的吸吮能力和吞咽功能,吸吮过程中清醒状态的维持体现早产儿喂养过程中维持生理稳定的能力,同时注重评估过程的压力体征。早产儿准备经口喂养评估量表除可用于评估早产儿是否可以安全经口奶瓶喂养,还能反应早产儿的口腔运动能力。
综述所述,通过早产儿准备经口喂养评估量表可以指导医护人员正确评估并帮助早产儿尽早安全的经口喂养,降低早产儿经口喂养不耐受的发生率。

