流程优化联合时间追踪管理干预对急性缺血性脑卒中静脉溶栓患者预后的影响分析
陈淑烟 陈雪姗 刘美全
(莆田学院附属医院,福建莆田 351100)
急性缺血性脑卒中(AIS)是由于脑供血动脉狭窄或闭塞引起脑组织血供减少,导致脑组织坏死的总称,其发病率占脑卒中的80%-85%[1],发病率、致残率及死亡率极高,对患者生活质量及预后造成极大影响[2]。其临床主要表现为恶心呕吐、口角歪斜、单侧肢体无力、视物模糊等,应及时就医检查治疗。静脉溶栓治疗为临床主要治疗方式,且为AIS 管理的现行指导方针,研究表明在患者发病4.5h 内进行治疗其预后改善显著[3],且干预时间越早患者治疗效果越好,风险越低。故有效缩短患者入院至静脉溶栓时间是改善患者预后及提高治疗效果的有效方式[4]。本文主要探讨流程优化联合时间追踪管理干预对急性缺血性脑卒中静脉溶栓患者预后的影响作用,现报道如下。
1 资料与方法
1.1 一般资料
选取2017 年5 月至2019 年6 月在本院进行静脉溶栓的210 例急性缺血性脑卒中患者为研究对象,本次研究经院伦理委员批准。纳入标准:(1)符合急性缺血性脑卒中相关诊断标准[5];(2)年龄18-80岁;(3)有局灶性神经功能缺损症状;(4)病例资料完整;(5)知情并配合治疗者。排除标准:(1)心、肝、肾、肺等重要器官严重功能障碍者;(2)近3 周胃肠出血者;(3)近3 个月有颅脑外伤、心肌梗死、脑梗死病史;(4)颅内出血者、既往颅内出血者或有急性出血倾向,检查血小板计数<100×109/L;(5)收缩压>180mmHg,舒张压>100mmHg;(6)血糖<2.7mmol/L;(7)近2 周内接受过重大手术者;(8)已接受肝素治疗,近期服用抗凝药物;(9)妊娠者;(10)拒绝参加此项研究者。根据干预方式不同将患者分为两组,A 组95 例,B 组115 例。两组患者性别、年龄、既往史、美国国立卫生研究院卒中量表(NIHSS)评分等一般资料比较差异无统计学意义(P>0.05),具有可比性,见表1。

表1 两组一般资料比较
1.2 方 法
两组患者溶栓前均进行血常规、生化检查、头颅CT 及凝血试验等常规检查,溶栓药物选择重组组织型纤溶酶原激活剂(rt-PA)(爱德药业(北京)有限公司,国药准字S20030095)0.9mg/kg,总量不超过90mg 对患者进行用药,静脉推注10%,剩余90%利用微量泵持续注射60min。A 组患者给予时间追踪管理,具体如下:对急诊入院疑似脑卒中患者迅速采集信息,建立时间追踪表,上传至电子信息管理系统,由系统自动提取患者在医院的相关信息,实时记录整个静脉溶栓过程:(1)患者到达急诊入院时间;(2)医生接诊时间、评估患者病情时间及患者进行CT、MRI 检查、结束时间;(3)注射溶栓药物时间、静脉溶栓完成时间及患者血管再通时间。根据记录时间对全过程各阶段所用时长进行计算,根据时间段及患者溶栓效果对溶栓治疗全流程进行评价,分析影响治疗进程的原因,并做针对性处理措施加以改进。B 组患者在A 组基础上加以流程优化管理,具体操作为建立卒中小组,开通绿色通道,多科协作治疗。具体为(1)患者到达急诊入院,经急诊医生初步评估确认患者为卒中,立即通知卒中医生,卒中医生经判断确认患者在溶栓时间窗内,通知卒中小组准备溶栓;(2)通知准备期间对患者进行NIHSS 评分,同时准备影像学检查、实验室检查,检查完成后与患者家属沟通,告知其溶栓治疗相关风险及患者病情,待患者家属签署知情同意书后,立即将患者转入治疗室接受溶栓;(3)利用时间追踪管理对患者溶栓各阶段进行实时监控;(4)急诊医务人员及卒中小组成员定期学习关于流程管理相关知识,分析当前脑卒中静脉溶栓流程现状的不足,并制定优化措施。
1.3 观察指标
(1)患者发病至入院时间(ODT)、患者入院至影像学检查时间(DIT)、影像学检查至静脉溶栓时间(INT)、入院至静脉溶栓时间(DNT)、发病至静脉溶栓时间(ONT)、入院至动脉穿刺时间(DPT)等指标情况;(2)出血转化、脑疝、NIHSS 评分等预后情况。
1.4 统计学处理
采用SPSS 20.0 统计软件分析数据。计数资料和计量资料分别以n(%)和±s 表示,行χ2检验或连续性校正χ2检验和t 检验;P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者临床指标比较
B 组患者ODT、DIT、INT、DNT、ONT、DPT 指标明显优于A 组,两组各指标比较差异有统计学意义(P<0.05),见表2。
2.2 两组预后比较
A 组出血转化发生率4.76%,B 组2.86%;A 组脑疝发生率3.81%,B 组1.90%,两组出血转化及脑疝发生率比较差异无统计学意义(P>0.05);B 组NIHSS 评分明显低于A 组(P<0.05),见表3。
表2 两组患者临床指标比较(±s,min)
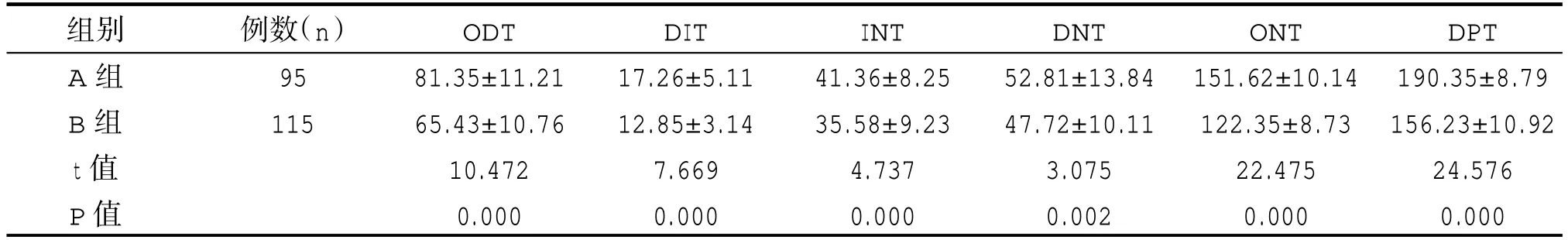
表2 两组患者临床指标比较(±s,min)
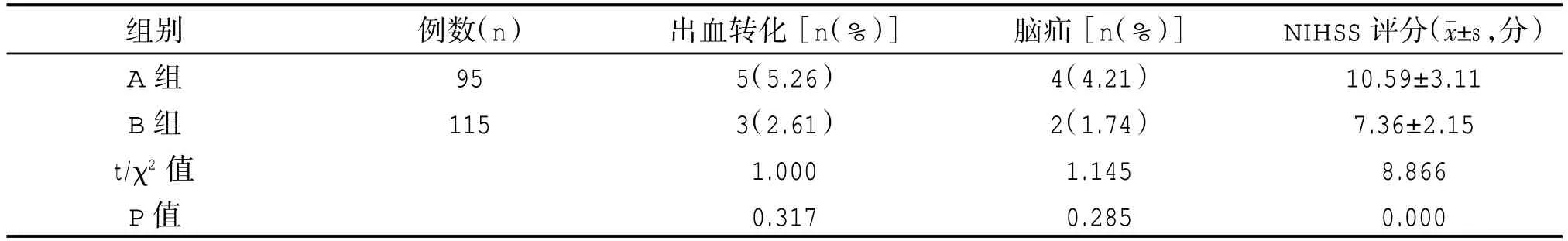
表3 两组预后比较
3 讨论
随着人口老龄化社会的到来,AIS 的发生率随之增高。AIS 的发生主要是因为患者凝血功能异常而使血栓形成,对患者生命造成威胁。临床上患者的治疗效果达不到预期或者预后不理想与溶栓时间联系密切,急救流程不完善、各科协作不默契以及患者与家属对疾病的认知程度是影响上述结局的重要因素。国际指南认为静脉溶栓应早期进行,而DNT 应控制在60min 内完成[6],DNT 时间长短对患者预后有重要影响,如果超过溶栓时间窗进行溶栓不仅会增加出血风险,更可能会对患者造成不可逆的伤害,在患者溶栓时间窗内早期进行静脉溶栓对患者临床治疗及预后具有重要意义。为了改善这一现状,本院对患者入院后即开始实施流程优化联合时间追踪管理干预方式缩短患者入院至接受溶栓治疗时间。
本研究结果显示,B 组实施流程优化联合时间追踪管理后ODT、DIT、INT、DNT、ONT、DPT 时间明显缩短,说明在此种管理方式下,可明显提高患者治疗速度,缩短患者溶栓时间。在张宏宇[7]等的研究中也指出影响患者静脉溶栓治疗效果的主要原因是患者未能在溶栓时间窗内进行溶栓,错过了最佳治疗时机,而医院急救流程的不规范、院前急救与入院后衔接不密切、相关检查得不到及时反馈、与患者及家属沟通决策延迟问题以及各科协作不理想等是延误患者接受溶栓时间的主要原因。时间追踪管理在静脉溶栓中有利于帮助医务人员明确工作职责,在各时间段完成溶栓治疗的辅助工作,以缩短DNT 为目的进行;同时可帮助医务人员明确质控要点,通过对时间追踪表影像学检查时间、生化报告时间、家属决策时间、备药及静脉溶栓开始时间各阶段的分析,对时间过长的阶段讨论并制定优化措施;另外有利于静脉溶栓整个过程的推进及规范化,确保卒中患者快速得到检查的同时能够迅速开始溶栓[8]。通过建立专业的卒中小组,为卒中患者开通急救绿色通道,对患者整个静脉溶栓过程加以时间追踪,密切观察患者病情变化使患者发病、入院至静脉溶栓时间得到了显著改善。NIHSS 评分可反映患者神经功能缺损程度,通过对患者意识、活动能力、感觉等功能的评估判断患者的病情。本研究中B 组患者NIHSS 评分明显低于A 组(P<0.05),说明接受流程优化联合时间追踪管理干预后可明显改善患者神经功能。分析其原因可能为实施流程优化联合时间追踪管理后,绿色通道的开启,卒中小组与多科协作治疗,让患者接受溶栓时间缩短,得到有效治疗。临床上对影响静脉溶栓预后因素都是从单方面去分析,而并未考虑整个溶栓流程对于预后的影响作用,且对于流程管理和时间追踪联合干预的报道较少,分析问题不够全面。根据国内外研究显示,不同区域不同国家对静脉溶栓的流程均不一样,但共同点都是在治疗中不断优化流程,确保患者早期得到治疗,并且国外还有专门的卒中数据库,便于分析比较进流程优化。除了上述优化流程外,还应致力研究急性脑卒中信息化共享平台,便于多科协作诊疗,定期进行应急演练,加深医务人员对AIS 的认知及重视,强调其危险性,极力缩短患者入院至溶栓时间,促进预后。对于卒中后患者应遵循医嘱用药,切记随意停药或自行调整剂量,按时复查;合理控制血压、血糖,避免可诱发脑卒中的因素;戒烟限酒,保持合理膳食;根据身体情况适当进行体育锻炼,保持良好的心态和情绪;进行健康宣教,告知卒中相关症状,如有异常,及时就医。
综上所述,对急性缺血性脑卒中静脉溶栓患者给予流程优化联合时间追踪管理干预可有效缩短患者入院至静脉溶栓时间,促进患者预后。

