中性粒细胞与淋巴细胞比值对胰腺腺癌根治术后患者的预后评估
张凤萍 高志强 陈德华 马雪松 申鹏程 唐哲
郑州大学第一附属医院肝胆胰外科 郑州 450052
胰腺癌预后差、易转移、免疫耐受差, 在所有主要癌症中病死率最高,几乎与患病率相等。其中胰腺腺癌占其病理类型中的 85%,根治性手术治疗仍是延长患者生存时间的主要手段[1-2]。同时胰腺癌预后的指标也成了临床关注的对象。随着分子病理学的进展,已经有大量的分子指标被建议用来预测胰腺癌的预后[3-5]。然而,由于昂贵的费用、有限的技术条件,这些分子标记物并没有得到广泛的应用。因此,寻找方便、经济、实用的生物标志物是十分必要的。越来越多的证据表明,炎症细胞可以通过全身炎症活化作用,诱导肿瘤细胞增值、转移,而因此被用来预测肿瘤预后[6-8]。一些系统性炎症指标已经被研究用来预测各种肿瘤的预后,比如 C 反应蛋白(CRP)、中性粒细胞计数与淋巴细胞计数比(NLR)、血小板计数与淋巴细胞计数比(PLR)等[9-10]。其中NLR 被认为是预测肿瘤预后极有价值的指标[11-13],如肺癌、肝癌、食管癌、卵巢癌等。但对于胰腺癌预后估计价值的研究比较少。因此,我们以此为背景研究 NLR 对胰腺腺癌根治术后患者预后的评估价值。
1 资料与方法
1.1一般资料收集 2012-06—2015-06 间我院肝胆胰外科行胰腺癌根治术的 256 例胰腺癌患者,入组标准:(1)病历资料保存完整。(2)术前未行放化疗等其他辅助治疗。(3)血常规结果为入院1周内抽血结果。(4)手术方式为标准胰腺癌根治术,术后常规病理结果经3位以上病理科医师确诊为胰腺腺癌且切缘干净无残留。(5)排除术后因非肿瘤因素致死者。筛选后共纳入本研究77例患者,其中男51例、女26例;年龄30~81岁,平均60.96岁。胰头癌60例,胰体尾17例。AJCCⅠ期46例,Ⅱ期31例。
1.2手术方式60例胰头癌患者均由我院肝胆胰外科医生行胰十二指肠切除术。17例胰体尾癌患者行胰腺体尾部切除+脾脏切除术。21例患者术后进行辅助性化疗。
1.3分组方法患者入院1周内均抽血查血常规、血生化、肿瘤标志物等实验室检查。根据外周血血常规结果,采用公式:NLR=中性粒细胞计数(×109/L)/淋巴细胞计数(×109/L),计算出NLR值。出院后采取门诊或住院复查、电话等方式随访。复查内容包括血常规、肝肾功能、血清肿瘤标志物、腹部超声、胸腹部CT等检查。术后第1年第1次复查时间为出院1个月时,以后每3个月随访1次。第2年每4个月随访1次,第3年以后每6个月随访1次。随访截止时间至2018-06-30,以术后第1天至患者死亡日或随访截至日为生存时间。以NLR的中位数2.63作为截点分组。将77例患者分为高低2组,NLR>2.63为高NLR组(38例),NLR≤2.63为低NLR组(39例)。经采用χ2检验及Fisher的精确检验比较2组患者的性别、年龄、肿瘤部位、肿瘤分化程度、病理分期、术前CA19-9水平、术后化疗与否均无明显差异(P>0.05),见表1。
1.4统计学分析采用SPSS 21.0统计学软件对数据进行分析处理。一般资料分析采用卡方检验及Fisher的精确检验,行Logistic单因素回归分析。对预后影响有统计学意义的单因素代入COX回归模型行多因素分析。以P<0.05差异有统计学意义。
2 结果
2.1NLR与术后第1年、第3年生存率的分析采用Kaplan—Meier法计算2组患者术后第1年、第3年生存函数曲线。高NLR组术后第1年、3年的生存率分别为65.7%、11.4%,低NLR组术后第1年、第3年的生存率分别为89.2%、40.5%,差异有统计学意义(P<0.05)。见图1。
2.2单因素、多因素与生存时间的分析情况将患者临床病理资料分别行Logistic单因素回归分析提示:NLR是术后第1年生存率的独立影响因素;肿瘤分化程度、术前CA19-9水平、NLR水平、术后化疗情况与患者术后3 a生存率有关(P<0.05)。将预后影响有统计学意义的单因素代入COX模型行多因素分析,结果显示,术前NLR水平、术后化疗情况为患者术后3 a生存率的独立影响因素,差异有统计学意义(P<0.05)。见表2、表3。
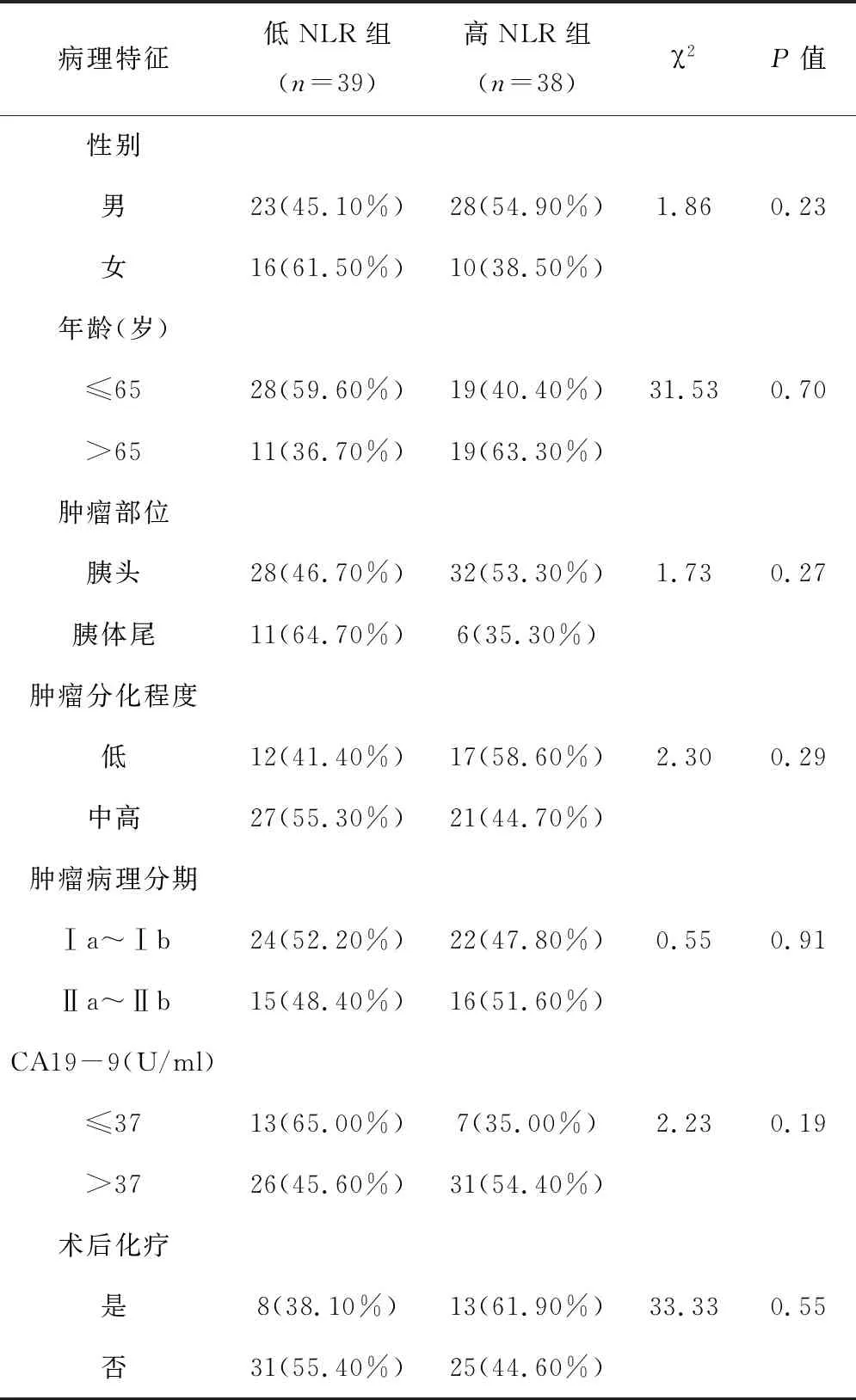
表1 2组患者一般资料
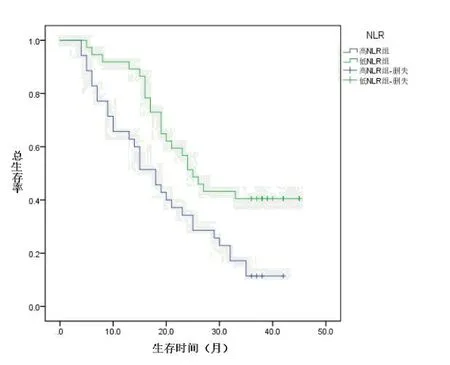
图1 术后生存率曲线(单位:月)
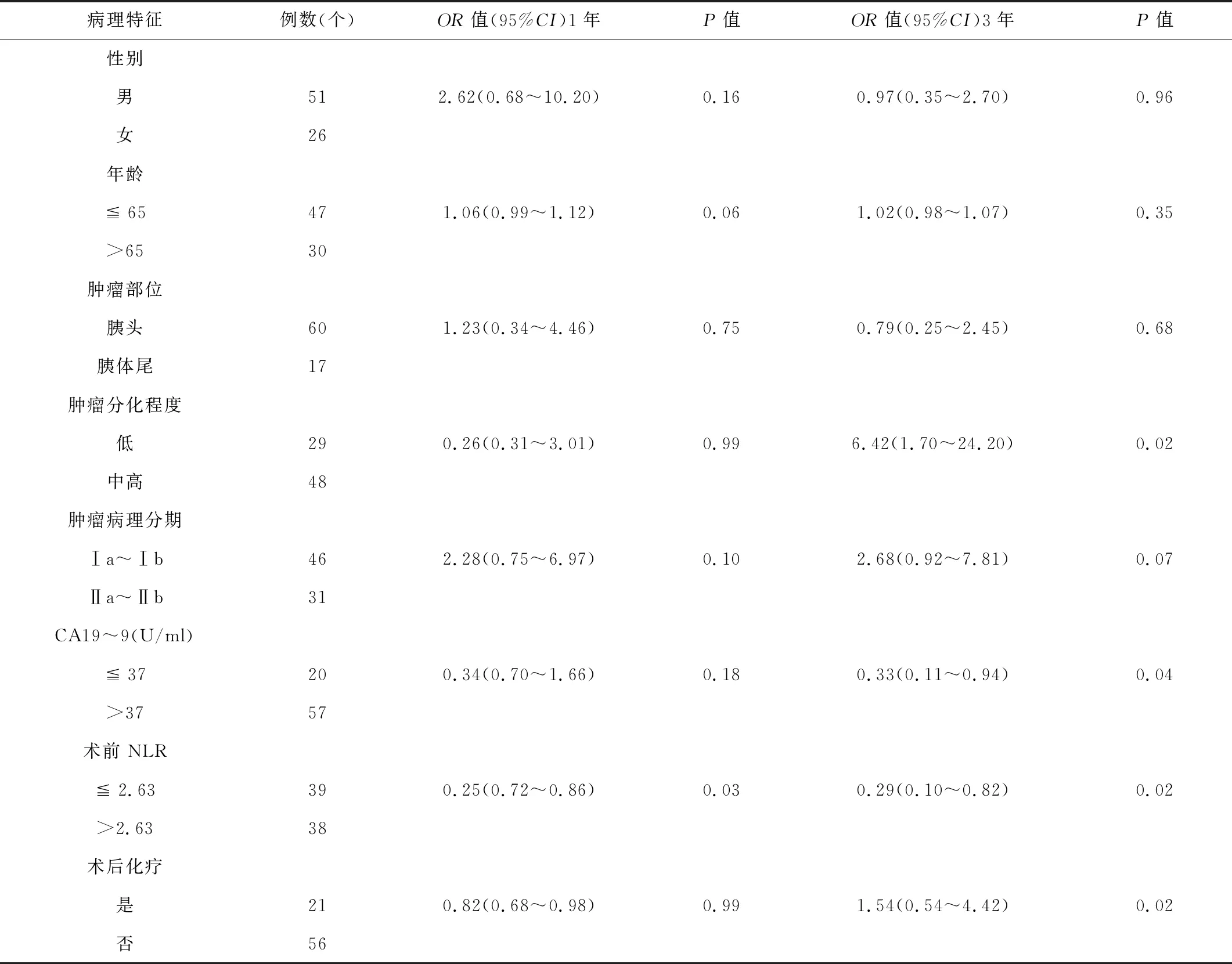
表2 一般临床病例特征与患者术后生存率的单因素分析

表3 影响患者术后生存率的多因素分析
3 讨论
尽管胰腺癌通常在晚期被发现,只有不到20%的患者有机会接受根治性手术治疗,但手术治疗仍是胰腺癌患者综合治疗的基础且标准的淋巴结清扫术仍是胰腺癌患者根治性手术的首选方案[14]。虽然许多因素均可能影响癌症的发生、发展、预后,但近些年来慢性因素被认为是其中的主要因素,在癌症的各个过程中扮演着越来越重要的角色[15]。大量的国内外研究认为NLR与许多实体肿瘤预后不良有关[16]。
本文中NLR的最佳临界点问题一直有很大的争议:有报道指出NLR的最佳临界点在2~5[17-18];也有文献在研究1 a生存率时通过ROC曲线取值或通过中位数取值两种,考虑本研究需要研究术后第1年、3年的生存率。若通过ROC线取值会造成两个不同的临界值分组,因此我们选择中位数2.63来分组。通过对术后第1年及3年的生存率分析,发现NLR不仅对术后第1年生存率有影响,而且是患者术后3 a生存率的独立影响因素。NLR可能是胰腺腺癌及其他肿瘤的另一个潜在有用的生物标志物,除了短期生存结果外,NLR可能还包括识别术后远期生存的患者。另外,多因素分析提示患者术前NLR及术后化疗均是其影响因素。目前有大量文献报道胰腺癌术后化疗对生存的影响,与我们的结论基本一致。但是本研究对化疗患者的化疗方案、化疗疗程未做详细分析,其是否也会对患者术后生存有影响,有待更深一步的研究。
胰腺癌是侵袭性疾病,即便手术切除后也有很高的复发率和病死率。NLR是一种比较容易得到的实验室指标,无需额外昂贵的实验室检测就可以得到。因此,其价值应由各学科联合研究,并与其他预后信息进一步结合,以指导临床制订更加合理的治疗方案。本研究为单中心回顾性研究,存在一定的选择性偏倚;另外,样本量有限,仍需要进行大样本的前瞻性研究来证实NLR对胰腺癌术后远期生存率的影响。

