腹腔镜子宫肌瘤剔除术临床分析
喻艳 刘梅
中国人民解放军联勤保障部队第九九0医院妇产科 信阳 465000
子宫肌瘤是一种妇科常见的良性病变,好发于30~50岁人群,手术为有效的治疗手段。选取2016-08—2018-08间在我院接受肌瘤剔除术的60例子宫肌瘤患者,对其临床资料进行回顾性分析,以比较腹腔镜和开放手术的疗效。
1 资料与方法
1.1一般资料本组60例患者均依据术前妇科、影像学检查及术后病理学检查确诊,并符合子宫肌瘤剔除术的指征[1]。临床资料完整,术前4周内未服用过糖皮质激素药物。患者均签署知情同意书。将行腹腔镜手术的患者作为腔镜组,行开放手术的患者作为开腹组。2组患者的一般治疗差异无统计学意义(P>0.05),有可比性,见表1。
1.2治疗方法2组均于月经干净后1周内进行手术。腔镜组:气管插管全麻,取头低臀高位。在脐下缘做1 cm切口,穿刺建立CO2人工气腹,压力维持在12 mmHg(1 mmHg=0.133 kPa)左右。置10 mm Trocar与腹腔镜探查。于反麦氏点和麦氏点分别置入10 mm、5 mm Trocar和手术器械,放置举宫器。对于瘤蒂较细的浆膜下肌瘤,电凝钩直接切断;肌瘤蒂较粗者可用1-0可吸收线行“8”字缝扎后切断。无蒂浆膜下或肌壁间肌瘤,在肌瘤周围的宫体注入6 U稀释的缩宫素。采用电凝钩沿着肌壁表面包膜纵行切开至瘤体,齿抓钳夹持瘤体,沿假包膜将肌瘤钝性剔除,电凝止血。对于阔韧带肌瘤,确定输卵管走向,采用电凝钩沿阔韧带前叶切开,剔除肌瘤。生理盐水冲洗腹腔,取出器械并排除气体,逐层缝合腹壁切口。开腹组实施开放手术:气管插管全麻,经下腹正中6~8 cm纵切口入腹行肌瘤剔除术。

表1 2组患者一般资料比较
1.3观察指标(1)手术时间、术中出血量、下床活动时间、胃肠功能恢复时间、住院时间。(2)采用电化学发光法检测手术前后的性激素水平,包括血清雌二醇(E2)、促黄体生成素(LH)、卵泡刺激素(FSH)、孕酮(P)。(3)术后随访6个月期间的肌瘤复发率、残留率和妊娠率。
1.4统计学方法采用SPSS 17.0统计学软件进行分析数据。计数资料以率表示,采用χ2检验;计量资料以均数±标准差表示,采用t检验。P<0.05为差异有统计学意义。
2 结果
2.1手术时间等指标腔镜组手术时间、术中出血量、下床活动时间、胃肠功能恢复时间、住院时间均优于开腹组,差异有统计学意义(P<0.05),见表2。
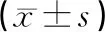
表2 2组患者手术时间等指标比较
2.2性激素水平2组患者术后血清FSH、LH水平均较术前升高,P、E2水平降低;但腹腔镜组FSH、LH水平低于开腹组,P、E2水平高于开腹组,差异有统计学意义(P<0.05),见表3。
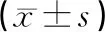
表3 2组患者血清性激素水平比较
2.3肌瘤复发、残留及妊娠率比较2组肌瘤复发率、残留率差异均无统计学意义(P>0.05)。腔镜组妊娠率高于开腹组,差异有统计学意义(P<0.05),见表4。
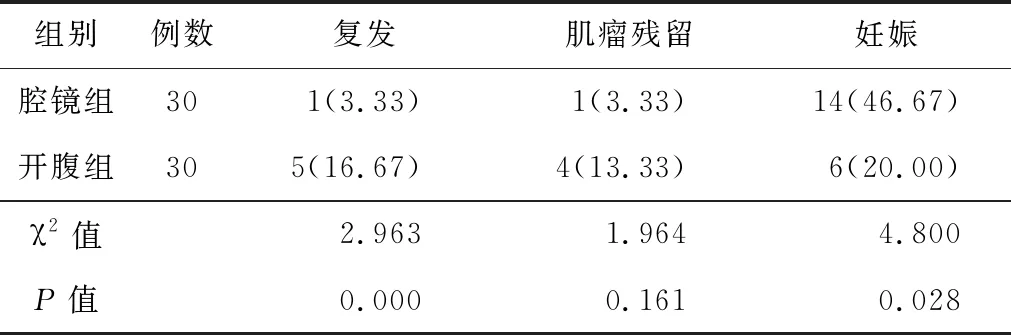
表4 2组患者随访复发、肌瘤残余、妊娠率比较[n(%)]
3 讨论
子宫肌瘤可使子宫的结构和功能变化,影响患者生育功能。开腹手术是治疗子宫肌瘤的有效手段。但创伤较大,易造成盆腔粘连、感染等并发症。腹腔镜手术视野清晰且开阔,加之在封闭的盆腔内操作,因此对盆腔的干扰轻、并发症少、患者术后恢复快[2]。
我们的观察结果亦显示,腔镜组的手术时间、术中出血量、下床活动时间、胃肠功能恢复时间、住院时间均小于开腹组,与叶凤霞[3]的研究结果一致。其原因为:(1)CO2人工气腹使手术操作空间增大,视野开阔、清晰,便于精准施术。(2)人工气腹采用恒温CO2气体,可有助于维持内环境稳定,减轻术后胃肠道反应[4]。(3)通过腹壁小切口施术,可减少对腹壁血管的损伤。
卵巢在下丘脑-垂体-卵巢性腺轴下周期性合成与分泌激素,子宫是靶器官[5]。血清FSH、LH、E2水平是评估卵巢功能灵敏度较高的指标,基于此,我们比较2组患者手术前后血清激素水平的变化,以评估手术对卵巢功能的影响。结果显示,2组患者术后血清FSH、LH水平均较术前升高,P、E2水平均降低;但腹腔镜组FSH、LH水平低于开腹组,P、E2水平高于开腹组。提示腹腔镜下子宫肌瘤剔除术对性激素水平影响较小。主要原因是开腹手术对卵巢血供影响更大,阻碍黄体与卵泡发育,E2水平降低,进而影响P、LH、FSH的释放[6]。此外,随访期间腹腔镜组妊娠率高于开腹组,亦表明腹腔镜子宫肌瘤剔除术对患者术后妊娠率的影响较小。

