脓肿分枝杆菌肺病1例并文献复习
王扬 袁章利 游通
非结核分枝杆菌肺病的发病率近年来呈逐渐上升趋势,误诊率高,治疗效果差,疗程长,治愈率低,给患者带来极大的痛苦,目前国内尚无统一、成熟的治疗方案,现将我科收治1例脓肿分枝杆菌肺病患者曲折的诊治经过作汇报[1]。
临床资料
患者,女性,55岁,农民。既往无吸烟、饮酒嗜好,无高血压、糖尿病、慢支炎、支气管扩张等慢性病史,于2015年09月初出现咳嗽、咳痰、咯血,咯新鲜血,量约100mL,伴潮热、盗汗、乏力,偶有胸痛,入浙江省瑞安市人民医院检查,胸片提示右侧中上肺结核病灶可能性大,胸CT提示右肺上叶感染性病变,结核可能,伴空洞形成。痰培养:抗酸杆菌(2+),考虑“肺结核”,遂于2015年9月11日入四川省宜宾市第二人民医院传染科治疗,复查胸CT与瑞安医院一致,诊断:继发性肺结核右上空洞中涂阳初治伴咯血,给予2HRZE/6HRE抗结核治疗。此后患者规律抗结核治疗,直至2017年2月16日患者再次咯血,就诊于西南医科大学附属医院,痰查抗酸杆菌(1+),自身抗体谱+ANCA+抗核抗体(+),考虑耐药肺结核?,给予帕司异烟肼+乙胺丁醇+吡嗪酰胺+左氧氟沙星抗结核治疗。并于2017年2月21日入住宜宾市第二人民医院传染科治疗,行Gene-Xpert检测为阴性,结核菌一线药耐药检测均阴性,给予FDC复治涂阳方案抗结核治疗。2017年4月17日外送北京海思特临床检验中心分枝杆菌菌种基因鉴定示:脓肿分枝杆菌,遂修正诊断:脓肿分枝杆菌肺病,并于2017年4月27日开始给予阿米卡星0.4 g,日1次、头孢西丁4g,日3次 、阿奇霉素0.25g,日1次静脉输液治疗。患者坚持此治疗方案症状缓解,期间未出现咯血,曾出现药疹、肠道菌群失调、白细胞减少等,均对症处理好转。患者2017年6月复查胸CT提示右肺上叶空洞较前有所减小(图1)。患者2018年3月再次出现咯血,咯新鲜血,量多,咳嗽,伴右侧胸部隐痛,2018年04月03日于宜宾市第二人民医院复查胸CT,见右上肺空洞较前增大(图2),于2018年04月21日就诊于我院,查体:T:36.8℃,P:90次/分,R:20次/分,BP:128/72mmhg。神清,急性面容,浅表淋巴结无肿大,心率:90 次/分,律齐,无杂音,双肺呼吸音粗,右肺可闻及少许湿啰音,腹软,无压痛、反跳痛,双下肢无水肿。入院后完善相关检查:心电图未见异常;血常规提示白细胞正常,中性粒细胞百分比偏高,无贫血及血小板减少;肝功能、肾功能正常;痰培养阴性。患者经积极内科止血治疗,仍反复咯血,且右上肺空洞较前增大,转入我院胸外科,于2018年5月2日行胸腔镜下右肺上叶切除术。术后患者恢复良好,未再咯血。2018年7月15日复查胸CT,右肺病灶增多(图4),纤支镜灌洗液送检培养提示脓肿分枝杆菌,考虑复发,给予克拉霉素0.5g(0.125g一片)日2次口服,阿米卡星0.4g 日1次、美罗培南(进口)1g 日3次、替加环素50mg 日2次静脉输液治疗4周,期间复查胸CT,右肺中叶、下叶病灶有所吸收(图5)。随后给予阿米卡星0.4g 日1次静脉输液,莫西沙星0.4g 日1次口服、克拉霉素0.5g(0.125g一片)日2次口服至今,病情稳定,目前患者仍在我院随诊观察中。
讨 论
非结核分枝杆菌(NTM)广泛存在于自然界,人类主要从土壤、水和气溶胶中感染患病,而NTM 肺病常发生于有结构性肺病基础的患者,如COPD、支气管扩张、肺结核、尘肺、原发性纤毛运动障碍和过敏性支气管炎,也继发于有免疫缺陷或长期使用免疫抑制剂的患者[2]。该患者无肺部基础疾病、非HIV感染者、无免疫缺陷病史,既往健康,故易感因素不明确。文献报道,在确诊的958例肺结核中有68例在抗结核过程中分离出NTM[3],NTM肺病被诊断为肺结核的误诊率较高,因此对于确诊的肺结核患者,仍需进一步完善结核菌基因检测及培养,以免误诊误治,使患者承受抗结核药物的不良反应[4]。根据《非结核分枝杆菌病诊断与治疗专家共识》(2012年版)[5]及美国胸科学会(ATS)和美国感染病学会(IDSA)2007年联合发布的《NTM病:诊断、治疗和预防正式声明》[6],脓肿分枝杆菌肺病的推荐治疗方案:采用 1 种大环内酯类药物联合 1 种或多种静脉用药物,如阿米卡星,头孢西丁或伊米配能,疗程 6 个月患者在2017年4月27日确诊脓肿分枝杆菌肺病后,即给予阿奇霉素0.25g 日1次、阿米卡星0.4 g 日1次、头孢西丁4g 日3次静脉输液治疗,患者坚持治疗12个月后,仍出现反复咯血症状,同时复查胸CT,提示右上肺空洞较前增大。根据2017年《英国胸科协会治疗非结核分枝杆菌肺病(NTM-PD)》的指南[7],(以下简称《指南》),NTM 肺病患者若病灶局限、不可逆且一般状况能耐受手术,同时正规药物治疗效果不佳或有需要外科处理的并发症,可考虑手术治疗;主张外科治疗前坚持抗菌治疗直至培养转阴12 个月;孤立性NTM 肺病的结节切除后而无其他 NTM 肺病者一般无需抗菌治疗,手术方式包括肺段切除、肺叶切除和患肺切除术。同时《指南》指出:患者必须具有足够的心理生理储备能力以耐受手术治疗,考虑到该患者群体中潜在的慢性肺病的可能性,心胸外科专家对患者的评估可能会根据当地指南而有所不同,但此前有专家建议在这种情况下应遵循BTS/ACCP肺癌切除术的指南,最佳的评估可能包括排除显著的心脏病,肺功能测定,包括肺容量、肺弥散功能,同时建议支持戒烟。该患者本身并无心脏及肺部基础疾病,心功能及肺功能检查指标均正常,无吸烟嗜好,因长期疾病折磨,本人很原意接受手术治疗,同时手术指征明确。故于2018年5月2日接受胸腔镜下右肺上叶切除术。术后无咯血等症状,术后未给予抗菌治疗。2018年5月17日复查胸CT(图3),病情稳定,影像学检查恢复良好。而患者2018年7月15日复查胸CT(图4),右肺中叶、下叶病灶增多,随后纤支镜灌洗液送检培养,提示脓肿分枝杆菌,对克拉霉素敏感,经过上海胸科医院专家联合会诊后考虑复发,因患者首次治疗是在2017年英国胸科协会指南发布之前,手术后复发,根据最新《英国胸科协会治疗非结核分枝杆菌肺病(NTM-PD)》的指南,对于克拉霉素敏感或可诱导的大环内酯类抗药性的脓肿分枝杆菌分离株的个体,初始阶段抗生素治疗方案应包括至少4周静脉用药(亚胺培南、替加环素、阿米卡星),和口服克拉霉素或阿奇霉素。持续阶段抗生素治疗方案应包括口服大环内酯类(阿奇霉素或克拉霉素)和雾化阿米卡星,同时根据药物敏感性和患者耐受指导下口服下列抗生素中的 1~3 种组合(氯法齐明、利奈唑胺、莫西沙星或环丙沙星、米诺环素或多西环素,以及复方新诺明),痰菌转阴后疗程至少持续至12 个月[7]。故该患者复发后给予克拉霉素0.5g(0.125g一片)日2次口服,阿米卡星0.4g 日1次、美罗培南(进口)1g 日3次、替加环素50mg 日2次静脉输液,期间复查胸CT,病灶有所吸收(图5),抗感染治疗4周后无咯血,考虑治疗有效。随后给予阿米卡星0.4g 日1次静脉输液,莫西沙星0.4g 日1次口服,克拉霉素0.5g(0.125g一片)日2次口服维持治疗至今。随访患者,无咯血,2019年4月23日复查胸部CT病灶明显吸收(图6)。《指南》指出,非结核分枝杆菌肺病在接受药物治疗期间应每4~12周痰标本送至分枝杆菌培养检查,治疗完成后12个月,再次送痰检;对痰培养阴性,但怀疑有NTM持续感染的,应胸CT定位后支气管灌洗送检;对于无痰的患者,在治疗6个月和12个月后进行胸CT检查,并行纤支镜下支气管灌洗送检,从而评价治疗的有效性。该患者术后每3个月送检一次抗酸杆菌检查,结果均为阴性。因患者拒绝行纤支镜检查,故术后未进行此操作。在开始使用氨基糖苷类药物之前应考虑使用听力测定,并在治疗期间间歇性的进行测量(根据感知风险和症状的频率),必要时告知患者停止氨基糖苷类治疗,同时在治疗期间定期监测血清肌酐;使用可延长QT间期的药物(如阿奇霉素或克拉霉素)之前和之后2周进行心电图检查。该患者住院期间未出现听力障碍,且住院及随访期间都定期复查肝功能、肾功能、血常规,心电图检查,未出现QT延长表现。现患者正在密切随访中。
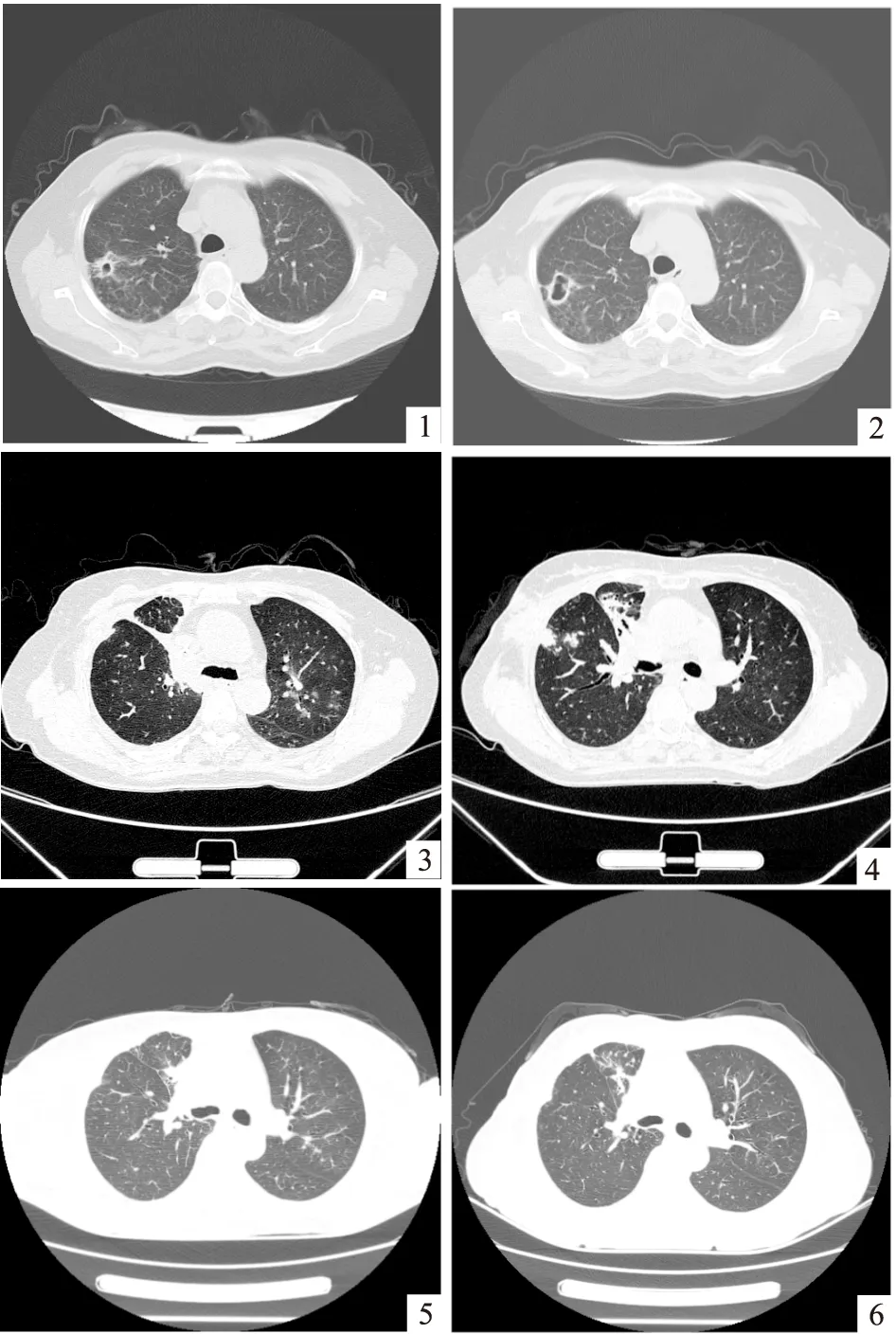
图1 2017年06月04日 图2 2018年04月03日 图3 2018年05月17日 图4 2018年07月15日 图5 2018年08月02日 图6 2019年04月23日
通过本病例的诊治过程我们获得了一些经验教训,个人体会如下:1)临床医生对NTM肺病认识不够,没有做到早发现,早诊断;2)对痰中查到抗酸杆菌的可疑病例,应进一步做结核菌基因检测;3)不断学习,更新专业知识、掌握最新治疗理念;4)脓肿分枝杆菌肺病治疗周期长,药物副作用大,复发率高,给病患带来极大心理痛苦及经济压力,严格遵从循证医学诊疗程序,给患者以信心和希望,定时、定期随访。

