胰岛素抵抗与非致残性缺血性脑血管病患者卒中复发之间的关系
陈玮琪,张国军,潘岳松,林金嬉,梁宪红,李上智,王伊龙,荆京,赵性泉,刘丽萍,王拥军
非致残性缺血性脑血管病(non-disabling ischemic cerebrovascular events,NICE)包括轻型缺血性卒中和TIA[1-3]。NICE患者首次发病后90 d内卒中复发风险高达10%~15%[4-7]。胰岛素抵抗(insulin resistance,IR)是指机体组织或靶细胞对胰岛素的敏感性降低,从而导致正常量的胰岛素不能产生正常的生理效应。研究发现超过50%未患有2型糖尿病的缺血性卒中或TIA患者存在IR[8]。IR可导致动脉粥样硬化[9-11]。IR的主要评价方法为稳态模型胰岛素抵抗(homeostasis model assessment of insulin resistance,HOMA-IR)指数。一般认为HOMA-IR指数>3.0的患者存在IR[12-15]。研究表明,不合并糖尿病的IR患者发生卒中的风险明显增加[16-17],且IR合并胰岛素分泌下降与缺血性卒中的复发有关[18-22]。但是上述研究均是在整体缺血性卒中患者中,对于NICE患者目前尚无相关研究。本研究旨在比较不同IR状态的NICE患者90 d卒中复发风险。
1 研究对象和方法
1.1 研究对象 本研究患者来源为氯吡格雷用于急性非致残性脑血管事件高危人群的疗效研究(Clopidogrel in High-risk patients with Acute Non-disabling Cerebrovascular Events,CHANCE),包括轻型缺血性卒中及TIA患者[20]。CHANCE研究已通过所有分中心伦理委员会审核,所有受试者均签署了书面知情同意书。
入组标准:①年龄≥40岁;②急性轻型缺血性卒中患者(随机化时NIHSS评分≤3分),且在症状出现的24 h内开始进行治疗;③具有中高危卒中风险(随机化时ABCD2评分≥4分)的TIA患者,且在症状出现的24 h内开始治疗;④无糖尿病史;⑤患者所在分中心加入了CHANCE研究血清标志物亚组(共73家分中心);⑥签署知情同意书。
1.2 研究方法
1.2.1 基线资料收集及处理 收集基线变量信息包括人口学信息,既往卒中、TIA、心肌梗死、心绞痛、心脏瓣膜病、充血性心力衰竭、已知心房颤动、高血压、糖尿病、高胆固醇血症病史、吸烟状态、入院时NIHSS评分及随机化时间等,上述疾病或状态的诊断标准均符合CHANCE研究的定义[20]。
1.2.2 胰岛素抵抗诊断标准 IR使用HOMAIR指数进行评估[13]。
HOMA-IR=[空腹血糖水平(mmol/L)×空腹胰岛素水平(mIU/mL)]/22.5。
空腹血糖水平测定:患者在随机化后24±12 h内使用抗凝真空采血管采集空腹(至少8 h)静脉血2 mL,在2 h内离心(离心速度3000 r/min,离心时间5~10 min),分离血浆后采用己糖激酶法或葡萄糖氧化酶法完成空腹血糖的测定[21]。
空腹胰岛素水平测定:使用西门子公司生产的ADVIA Centaur全自动化学发光分析仪进行中心化定量检测,所检测血样的患者信息对检测人员设盲。
1.2.3 有效性终点 本研究主要有效性终点是 90 d内的新发卒中(包括缺血性和出血性)[18]。卒中复发定义为在现有病情已经基本稳定或逐渐恢复的情况下出现新的神经功能缺损[22]。以上所有事件的评估及判定均由事件仲裁委员会进行判定,事件仲裁委员会全程盲法评价患者结局。
1.3 统计学方法 本研究中纳入及排除患者的基线信息使用Wilcoxon秩和检验(连续变量)和χ2检验(分类变量)进行比较。不同IR状态患者的基线信息使用Kruskal-Wallis检验(连续变量)和χ2检验(分类变量)进行比较。不同IR状态与NICE患者90 d卒中复发之间的关系使用四分类中最低的一组作为参照,通过Cox比例风险回归模型进行评估。然后分别计算校正HR及其95%CI。通过在模型中增加时间依赖协变量与IR状态和生存时间的对数函数对Cox模型的比例风险假设进行检验。对于卒中复发这一主要结局,使用2种多因素模型进行校正。模型1校正了年龄和性别。模型2校正了年龄、性别、缺血性卒中病史、TIA、心肌梗死、心绞痛、充血性心力衰竭、心房颤动病史、心脏瓣膜病、吸烟、入组疾病和入院时NIHSS评分、平均随机化时间和抗血小板治疗方案等因素。双侧检验的P值<0.05时认为有统计学意义。本研究采用SAS 9.4软件(SAS Institute Inc,Cary,NC)进行数据清理及统计分析。
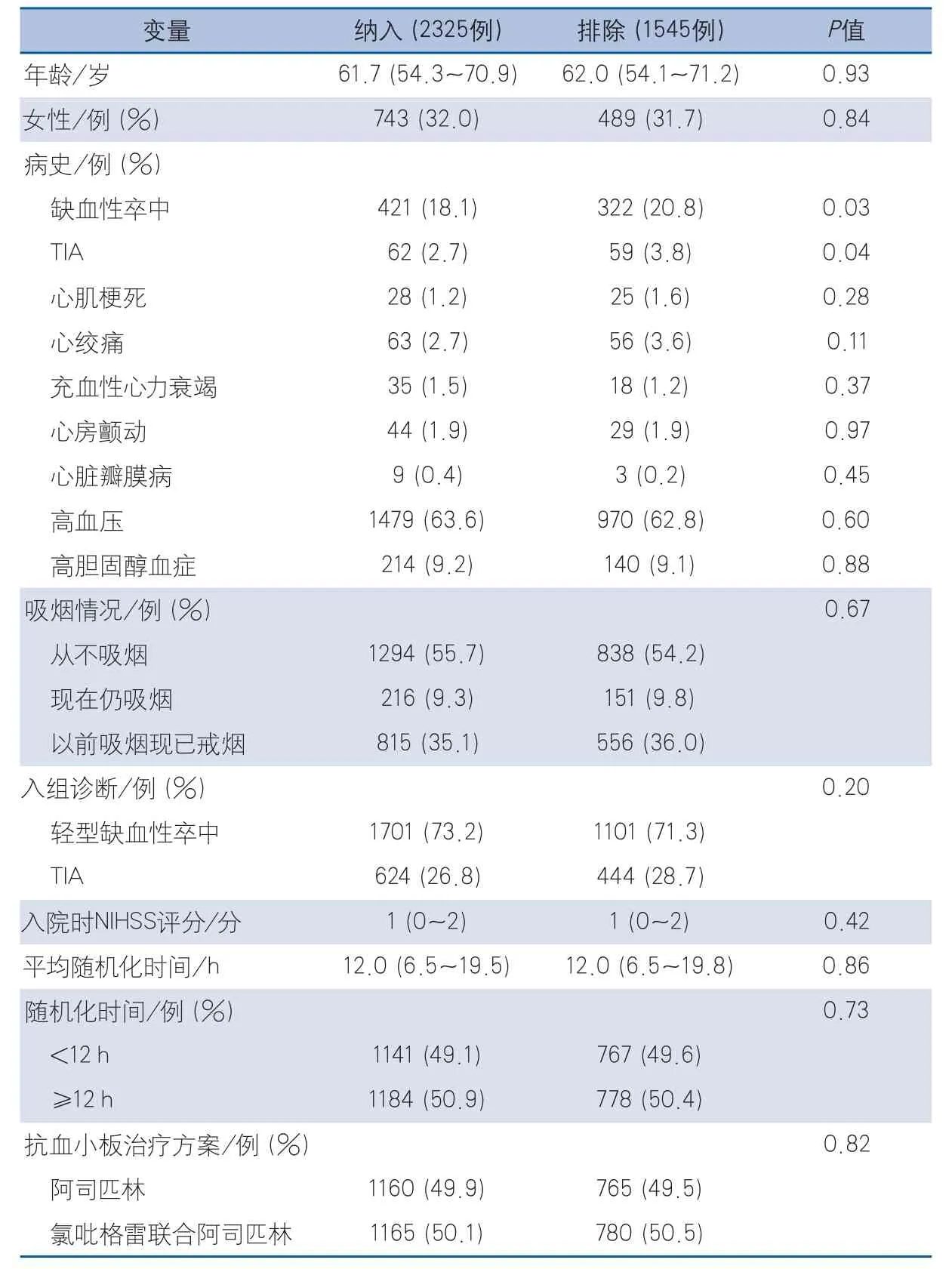
表1 纳入与排除患者的基线信息
2 结果
2.1 基线信息 CHANCE研究中共3870例非糖尿病性NICE患者,排除1523例未加入血清标志物亚组的患者和22例空腹血糖或胰岛素缺失的患者,最终纳入本研究的为2325例患者。纳入本研究患者的基线信息与排除的患者基本一致(表1)。
纳入本研究的氯吡格雷联合阿司匹林双抗治疗组(1165例)和阿司匹林单联抗血小板治疗组(1160组)基线特征相似(表2)。
根据患者不同IR状态,4组界值分别为Q1(HOMA-IR指数<1.35)、Q2(1.35≤HOMA-IR指数<2.17)、Q3(2.17≤HOMA-IR指数<3.39)及Q4(HOMA-IR指数≥3.39),4组患者人数分别为585例、575例、585例及580例。与其他组比较,Q1组患者整体年龄较大,女性比例较低,既往心房颤动、心脏瓣膜病患者比例较高;Q4组患者既往患有高血压及高胆固醇血症的比例更高,差异均具有统计学意义(表3)。
2.2 胰岛素抵抗状态与卒中复发的关系 经过90 d随访,共出现167例卒中复发。仅校正年龄和性别因素后,与Q1组相比,Q2组患者90 d新发卒中事件的风险增加至约1.6倍,Q3组患者增加至约1.0倍,Q4组患者增加至约1.4倍,但上述差异无统计学意义(表4)。多因素校正后,与Q1组相比,Q2、Q3和Q4组患者90 d新发卒中事件的风险增加也未达到统计学意义(表4,图1)。
抗血小板治疗与不同胰岛素抵抗状态患者的卒中复发之间没有交互作用(P=0.09)(表5)。

表2 不同抗血小板治疗患者的基线信息
3 讨论
本研究结果表明,与IR水平正常患者相比,胰岛素水平升高未发现与患者90 d卒中复发风险升高相关。无论IR状态如何,不同抗血小板聚集治疗对减少卒中复发的影响之间并无交互作用。
实际上,IR是2型糖尿病的重要特征[23]。已有研究证实,IR会增加卒中风险[24]。本研究未纳入糖尿病患者的主要原因是糖尿病本身作为卒中复发的重要危险因素,对于探究IR对于预后的影响为混杂因素。本研究中未纳入2型糖尿病患者,也可能是导致本研究IR状态与卒中复发无关的原因之一。一般用于测定胰岛素敏感性的方法有两大类[15]。一类为精确测定法,主要有:①高胰岛素正葡萄糖钳夹技术,此种方法是目前公认的评价IR的“金标准”;②多次抽血的静脉葡萄糖耐量试验结合微小模型数学分析法;③胰岛素耐量试验或抑制试验等,此种方法操作比较复杂。另一类为简易估测法,由空腹及糖负荷后胰岛素及血糖值计算得出各种指数来估测IR,常用的有:①稳态模式评估法(homeostasis model assessment,HOMA);②空腹胰岛素敏感性指数(insulin resistance index,IRI)。
稳态模式评估法的主要原理是假设肝和外周组织的IR程度是相等的,按血葡萄糖和胰岛素在不同器官(包括胰腺、肝和周围组织)的相互影响而建立的数学模型[15]。这种数学模型的计算公式非常简便,只包含空腹血糖水平和空腹胰岛素水平。HOMA-IR与IR诊断金标准钳夹试验一致性较好。在大规模流行病学调查中常常使用HOMA-IR作为诊断IR的手段[15]。但是HOMA-IR在中国人群中的正常参考值范围目前仍未明确界定,因此本研究使用四分位数来对入组患者进行分组[15]。
本研究中IR患者卒中复发风险与无IR患者相比无明显升高的原因可能有如下几个原因:①所有血液样本均为急性期应激状态下采集的,缺血性脑血管病急性期患者可能处于应激状态,存在血糖异常升高、胰岛素异常分泌的情况。②本研究纳入的主要为中国人,即黄种人,既往发现IR与卒中发生的研究大多均在白种人群中完成,且有研究发现,白种人与黑种人IR对于卒中的发生及发展存在差异[23,25]。一项针对日本人群的研究同样发现,卒中发生与HOMA-IR指数不成量效关系,该研究同样根据HOMAIR指数进行四分类,与本研究相似[26]。目前在白种人、黑种人、黄种人群中关于IR与缺血性卒中发生的关系研究存在不一致的情况,未来需要前瞻性、大型不同种群的严谨设计的队列或随机对照研究来进一步明确。
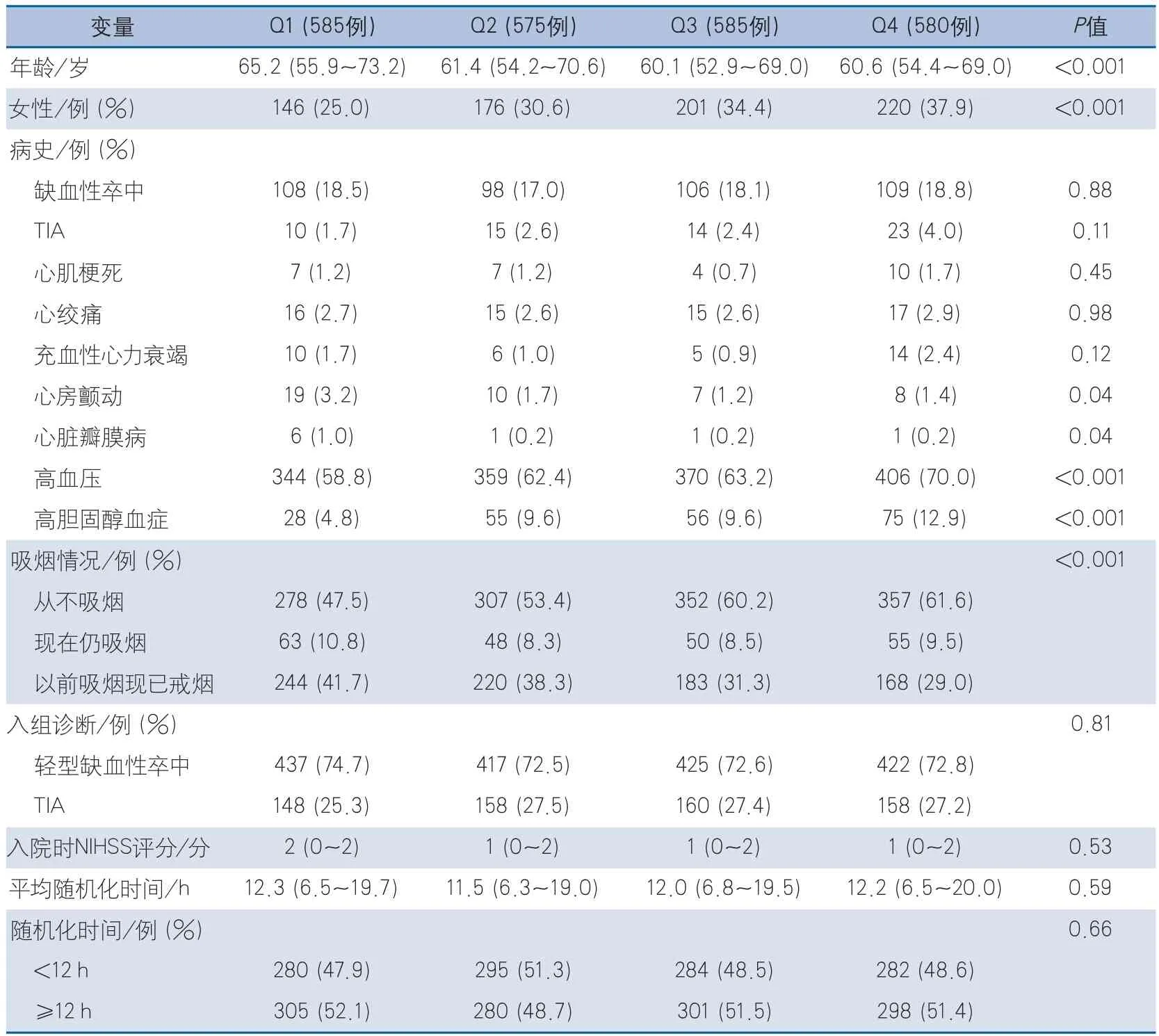
表3 不同胰岛素抵抗状态患者基线信息

表4 不同胰岛素抵抗状态与90 d卒中复发风险的相关性
本研究存在一些局限性。首先,本研究只纳入了中国患者人群,其他种族IR与NICE患者卒中复发的关系可能还需要进一步评估。此外,入组本研究的NICE患者其临床特点可能与典型NICE患者不同。本研究仅纳入了非心源性栓塞的NICE患者,这可能导致事件发生率较高。未来还需要大量基于人群的队列的设计来研究IR和卒中复发的关系来证实本研究的发现。
本研究未能在NICE患者中发现IR与卒中复发风险升高相关。未来需要前瞻性、标准化检测血糖及胰岛素水平的研究进一步明确IR与卒中复发风险之间的关系。

图1 不同胰岛素抵抗状态与90 d卒中复发风险的关系
注:四组界值分别为Q1(HOMA-IR指数<1.35)、Q2(1.35≤HOMA-IR指数<2.17)、Q3(2.17≤HOMA-IR指数<3.39)及Q4(HOMA-IR指数≥3.39)。HOMA-IR:稳态模型胰岛素抵抗。①模型1:校正年龄和性别;②模型2:校正年龄、性别、缺血性卒中病史、TIA、心肌梗死、心绞痛、充血性心力衰竭、心房颤动病史、心脏瓣膜病、吸烟、入组疾病和入院时NIHSS评分、平均随机化时间和抗血小板治疗方案。

表5 不同胰岛素抵抗状态与不同抗血小板治疗90 d卒中复发风险的相关性
【点睛】本研究对中国人群多中心、大样本的研究数据库进行分析,未发现非糖尿病的NICE患者中胰岛素抵抗与90 d卒中复发有关。

