罗哌卡因联合舒芬太尼硬膜外麻醉对可行走无痛分娩镇痛效果研究
张培才 陈 勇 李斌飞
广东省中山市人民医院麻醉科,广东中山 528400
分娩给产妇带来巨大疼痛,目前临床尚无有效药物充分保证分娩安全性、无痛性[1]。近年来,产妇对无痛分娩的要求随着提高,分娩镇痛的理想状态为安全、无痛,产妇可积极配合,镇痛药物和镇痛方法对母婴影响小,保证母婴安全,因此,无痛分娩应慎重选择镇痛药物。随着医学和无痛分娩技术的不断发展,硬膜外自控镇痛在分娩镇痛中得到广泛应用,不影响产妇的活动能力,被称为可行走式无痛分娩[2-3]。可行走式无痛分娩可有效镇痛,缓解各个产程的疼痛感,硬膜外阻滞为临床应用最广泛的镇痛方式,在分娩镇痛过程中临床多应用低浓度、小剂量阿片类镇痛药物,罗哌卡因为酰胺类局麻药物,神经毒性和心脏毒性低,可降低运动和感觉神经阻滞分离特点,低浓度可分离感觉神经、运动神经阻滞,罗哌卡因可通过胎盘,但对新生儿呼吸神经、终身神经无显著抑制效果,应用于无痛分娩[4-6]。本文通过对我院分娩产妇分组,讨论可行走无痛分娩镇痛意义,现报道如下。
1 资料与方法
1.1 一般资料
将2015 年2 月~2018 年10 月 我 院 分 娩的125 例产妇按照分娩方式不同进行分组,实验组67 例,年 龄23 ~36 岁,平 均(28.1±2.2)岁,妊 娠 时 间36 ~42 周,平 均(39.2±2.7)周,BMI(32.91±3.85)kg/m2;对照组58 例,年龄22 ~37岁,平均(27.9±2.1)岁,妊娠时间37 ~42 周,平均(38.85±2.91)周,BMI(32.85±3.79)kg/m2。纳入标准:产妇均自愿参与并签署知情同意书,经院伦理委员会批准,经产妇或家属同意选择分娩方式[7]。排除标准:依从性差、硬膜外麻醉禁忌症、高危妊娠合并症、精神系统疾病、凝血功能障碍、意识不清无法交流等[8]。两组产妇的一般资料,差异无统计学意义(P>0.05)。
1.2 方法
对照组常规分娩,分娩前给予心理干预,缓解产妇不良情绪,不应用镇痛药物进行干预。实验组应用可行走无痛分娩,在第一产程活跃期,宫口开至3cm 左右时,给予硬膜外麻醉,注入3 ~5mL 利多卡因注射液(国药集团容生制药,H20043676),浓度0.06%,确定未注入血管、蛛网膜下隙,无异常反应时,给予0.12% 罗哌卡因(AstraZeneca AB,JX20050148)、舒芬太尼(德国IDT Biologika GmbH,H20150126)混合液,浓度2µg/mL,剂量5mL,平面保持低于T9,通过止痛泵输注止痛液,总剂量为75mL,宫口全开鼓励产妇下床运动。
1.3 观察指标
应用视觉模拟评分法VAS 评价第一产程、第二产程、第三产程的疼痛状态,记录各个产程的时长,将10cm 游动标尺分为10 个刻度,0 分为无痛,10分为剧烈疼痛,优:0 ~2 分,良:3 ~5 分,中:6 ~8分,差:>8 分[9]。下肢运动神经阻滞应用MBS 评价,共4 个等级,0 级:下肢运动无阻滞可正常助力;Ⅰ级:关节可屈膝但不能抬高腿;Ⅱ级:关节不可屈膝;Ⅲ级:足部、脚踝均不能活动[10]。记录两组不良反应发生率差异。
1.4 统计学处理
采用统计学软件SPSS19.0 对数据进行统计分析,计量资料以()表示,采用t检验,计数资料以[n(%)] 表示,采用χ2检验,等级资料采用秩和检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组VAS评分比较
实验组第一产程、第二产程、第三产程的VAS评分较对照组均明显下降(P<0.05),见表1。
2.2 两组产程比较
实验组第一产程、第二产程时间明显低于对照组(P<0.05),见表2。
表1 两组VAS评分比较(,分)
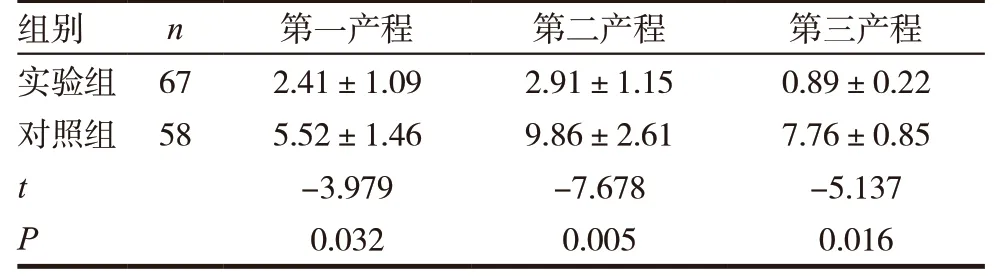
表1 两组VAS评分比较(,分)
组别 n 第一产程 第二产程 第三产程实验组 67 2.41±1.09 2.91±1.15 0.89±0.22对照组 58 5.52±1.46 9.86±2.61 7.76±0.85 t-3.979 -7.678 -5.137 P 0.032 0.005 0.016
表2 两组产程比较(,min)

表2 两组产程比较(,min)
组别 n 第一产程 第二产程 第三产程实验组 67 685.23±21.42 71.95±5.14 16.54±4.56对照组 58 739.54±27.79 93.67±6.23 17.79±5.02 t-5.086 -4.127 -0.753 P 0.0012 0.039 0.538
2.3 两组下肢运动神经阻滞评分比较
实验组下肢运动神经阻滞明显优于对照组(P<0.05),见表3。
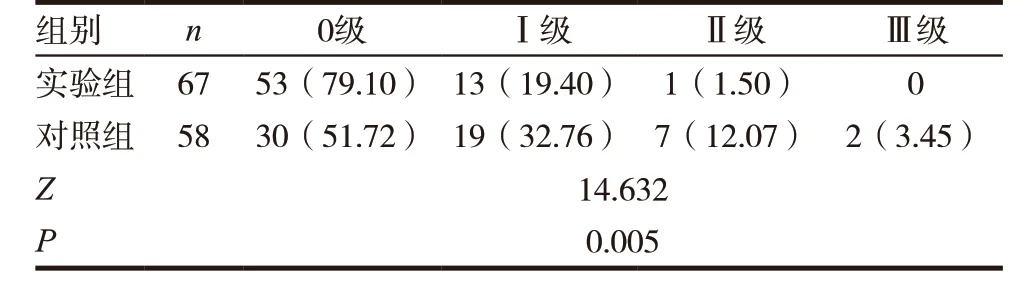
表3 两组下肢运动神经阻滞评分比较[n(%)]
2.4 两组不良反应发生率差异比较
两组不良反应发生率比较,差异无统计学意义(P>0.05),见表4。
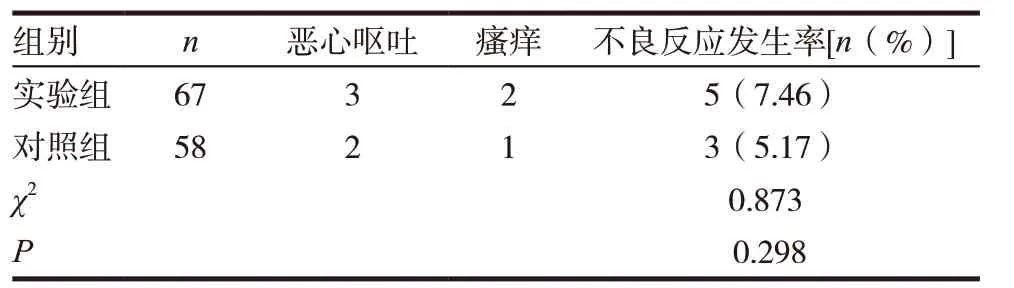
表4 两组不良反应发生率比较
3 讨论
分娩疼痛可引起一系列神经内分泌变化,提高需氧量和基础代谢率,儿茶酚胺分泌量增加,降低胎盘供血量,过度通气可导致产妇出现呼吸性碱中毒,分娩过程中易出现疲劳。近年来,无痛分娩技术的广泛应用,分娩时应用镇痛药物或其他镇痛方案,在产妇无不良反应情况下,缓解分娩过程中的疼痛,保证顺利分娩。无痛分娩应具备以下几点要求:镇痛方法对母婴影响小,给药方便,起效快,安全性高,预防发生运动阻滞,不影响产妇宫缩和运动。
随着经济的不断发展和人们生活水平的不断提高,对分娩镇痛的要求也随之提高,研究显示,80% 左右的初产妇难以忍受分娩的疼痛。分娩第一产程因宫缩引起疼痛,子宫平滑肌缺血导致5-羟色胺、激肽等致痛物质释放增加,引起感受器刺激,将刺激传至腰部交感神经,胸腰椎引起钝性疼痛[11]。第二产程中因会阴牵拉引起疼痛,导致会阴神经、感受器刺激,腰椎节段疼痛。常规分娩方式因过度疼痛,可使产妇出现内分泌功能紊乱、代谢性障碍等不良反应,适当分娩镇痛可有效缓解疼痛,降低应激反应[12-13]。硬膜外给药为临床常用的分娩镇痛方法,镇痛药物浓度低,安全性高,对产妇影响小,可操作性强,可结合产妇实际情况进行调整。硬膜外麻醉在无痛分娩中应用广泛,优势包括一下几点:(1)药物镇痛效果可扩散至脊神经根,阻滞脊髓后根感觉神经,麻醉效果好;(2)硬膜外麻醉可有效缓解产妇心脏负荷,改善肺功能;(3)硬膜外麻醉可避免分娩过程中产妇过度换气导致呼吸性碱中毒,缓解宫缩时因屏气引发新生儿低氧血症。
罗哌卡因低浓度即可产生高度分离感觉- 运动神经阻滞,对宫缩的影响小,在分娩镇痛中得到广泛应用[14]。舒芬太尼为阿片受体强效镇痛药,具有镇痛效果强,作用时间长等特点[15]。本研究显示,实验组三个产程的VAS 评分同对照组比较均明显下降,第一、二产程显著缩短,下肢运动神经阻滞显著改善(P<0.05),两组不良反应发生率差异无统计学意义(P>0.05)。可行走式无痛分娩镇痛效果显著,缓解疼痛感,在罗哌卡因麻醉过程中加入舒芬太尼可提高罗哌卡因麻醉效果,在硬膜外镇痛分娩过程中,在保证镇痛效果的同时,可保证最小的运动阻滞,对产程和母婴产生较小影响。由此证实,可行走无痛分娩具有良好镇痛作用,缓解各产程疼痛感,对运动阻滞影响小,对分娩过程中产妇的产力和产程影响小,不良反应少,安全性高。
综上所述,可行走无痛分娩应用罗哌卡因联合舒芬太尼硬膜外麻醉可有效镇痛,缩短产程,降低对下肢运动神经阻滞的影响,安全性高,值得推广应用。

