体脂控制对肥胖孕妇妊娠期糖尿病及母婴结局影响
吴昊旻 梁旭霞
广西壮族自治区人民医院(南宁,530000)
妊娠期糖尿病(GDM)是孕期特有疾病之一[1]。发病机制复杂,以糖耐量减退为主,严重危及孕妇与胎儿生命健康[2]。肥胖孕妇为GDM高危人群,发病风险更高;且口服降糖药在妊娠期的安全性、有效性尚未得到证实,目前并不推荐使用[3-4]。因此,尽早确诊并临床干预可有效控制血糖,减少妊娠并发症。本文探讨孕期饮食、运动等体脂控制的效果,为临床干预提供依据。
1 资料和方法
1.1 一般资料
选择2014年1月—2017年10月本院诊治的肥胖孕妇300例作为研究对象,其中给予体脂控制为观察组,常规诊疗和护理为对照组。纳入标准:①年龄20~38岁,在本院规律产检至分娩;②孕妇建档时体质量指数(BMI)>24kg/m2,体脂百分率>28%;③入组前无神经系统、心脑血管、肝肾、内分泌代谢系统疾病;④经产妇距上次生产时间>2年。排除标准:①双胎妊娠或疤痕子宫;②入组前已确诊为GDM,且血糖控制良好;③交流意识障碍、合并其他内分泌激素代谢紊乱疾病;④存在严重感染、凝血功能障碍等影响研究结果的疾病。
1.2 干预方法
孕妇建档时均行心电图、B超、血压、体脂等常规检查。对照组根据孕妇的年龄、体脂率、孕周等进行常规饮食指导和孕期检查;保持会阴部清洁卫生,避免妊娠期并发妇科炎症;指导注意事项、定期产检及监测血糖。观察组在对照组基础上进行体脂控制:①认知引导,GDM相关知识与危险因素教育,加强孕妇及家属对疾病、饮食控制的重视;纠正孕妇错误认知,避免妊娠期过度焦虑、紧张,规范自我行为,积极主动配合治疗;②合理膳食,选用GI值<55的食物,逐步将日均糖摄取量控制在30~50g;③运动,在孕妇血压、呼吸、血糖稳定和胎心正常前提下,每天运动3~4次、30~40min/次为宜或以孕妇自我感受为主,避免激烈运动,每餐后快步走或者做孕妇操,配合小重量和自重肌肉训练;指导孕妇在运动前后自我监测血压、血糖,运动后休息5~10min再饮水;④孕期监测,饮食与运动指导每月1次并体脂检查与微量血糖监测,同时根据年龄、BMI、孕周、活动量、孕期体重与胎儿体重增长情况等进行调整,整个妊娠期体重增长控制在0~5kg;根据孕期定期B超、胎心监护、脐血流检查监测胎儿生长发育情况及羊水量,以评估胎儿宫内安危,及时采取预防措施。
1.3 观察指标
①体脂率,通过Inbody720站立式人体成分分析仪检测,从妊娠12周~14周健卡时开始每月1次。②观察孕妇血清甘油三酯(TG)、总胆固醇(TC);③GDM筛查,诊断标准参考文献[5]。③妊娠结局,包括妊娠期高血压、胎膜早破、早产、剖宫产。④胎儿结局,包括巨大儿、低体重儿、新生儿低血糖、胎儿窘迫、高胆红素血症、死胎。
1.4 统计学处理

2 结果
2.1 基本情况
对照组135例,经产妇47例,初产妇88例;年龄(32.5±4.1)岁(21~38岁)。观察组165例,经产妇51例,初产妇104例;年龄(33.2±4.4)岁(22~38岁)。两组比较无差异(P>0.05)。
2.2 体脂率
体脂率,健卡时观察组(37.1%±4.6%)与对照组(36.7%±4.2%)无差异(t=0.723,P=0.470);孕34周时观察组(31.2%±4.2%)低于对照组(32.5%±3.6%) (t=3.049,P=0.003)。
2.3 生化及血糖指标
孕34周时,对照组TG、TC水平及GDM发生率均高于观察组 (均P<0.05),见表1。
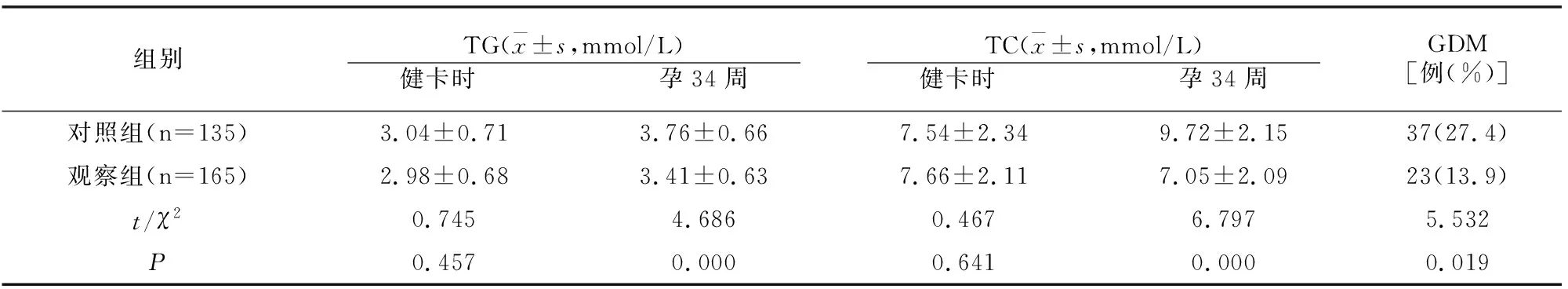
表1 两组不同时期生化指标及GDM对比
2.4 妊娠结局
两组妊娠期高血压、胎膜早破发生率比较无差异(P>0.05),早产及剖宫产率对照组高于观察组(P<0.05),见表2。
2.5 胎儿结局
巨大儿、胎儿窘迫发生率对照组高于观察组 (P<0.05),低体重儿、新生儿低血糖、新生儿高胆红素血症两组比较无差异(P>0.05),见表3。
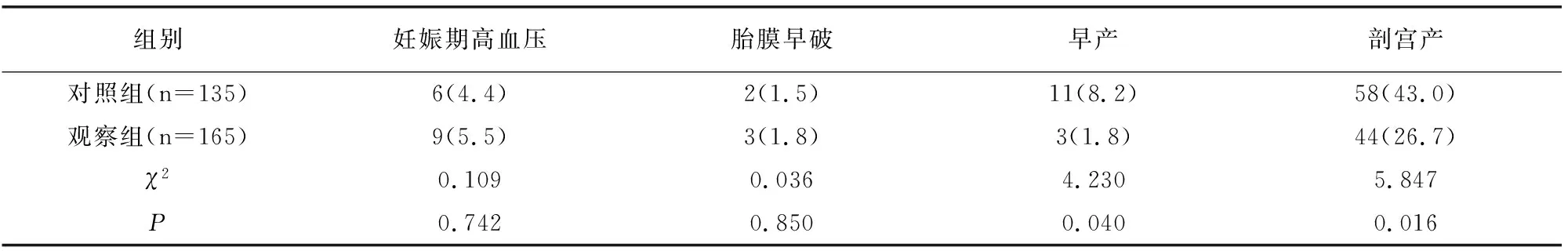
表2 两组妊娠结局对比[例(%)]
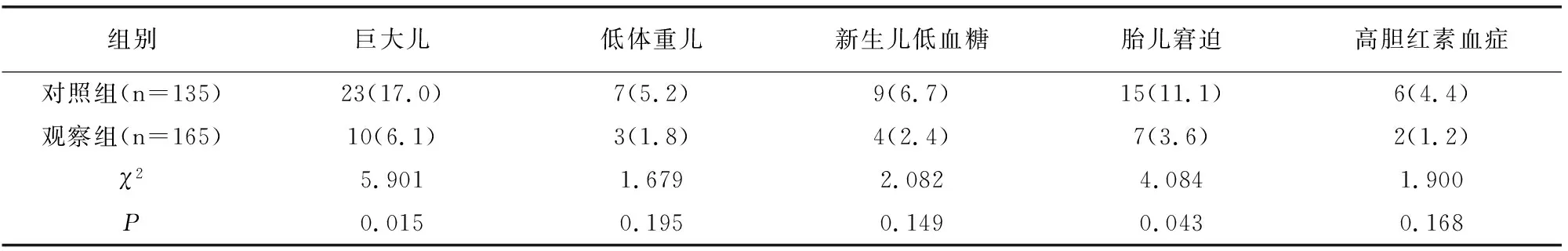
表3 两组胎儿结局对比[例(%)]
3 讨论
目前社会生活水平提高,饮食结构多以高脂高热量为主,肥胖症患者增多。而妊娠期摄入过度丰富营养食物,膳食不合理加之少运动,均会导致孕妇妊娠期肥胖。过度的肥胖离不开高糖、高热量的食物摄入,久之会导致孕妇出现胰岛素抵抗,糖耐量受损,胰岛素耗损过多,潜在的GDM是健康孕妇的3倍左右[6-7]。相关文献指出,孕前超重、肥胖是GDM的独立危险因素,40%孕前超重和肥胖的孕妇会发生GDM[8]。通常用BMI的增加界定肥胖,BMI与脂肪含量有良好的相关性,当体脂堆积时血浆游离脂肪酸水平会出现升高,影响肝糖原异生,并使肝脏清除胰岛素能力下降,造成高胰岛素血症。另一方面肥胖患者脂肪细胞中产生的肿瘤坏死因子α,可加速脂肪的分解,导致游离脂肪酸增多,抑制肌肉胰岛素受体导致胰岛素作用降低。因此肥胖和高胰岛素血症有一定关系,甚至肥胖和糖尿病之间可能有共同基础。
临床上可采用体脂、血糖控制进行干预。本文中,孕34周时体脂率观察组低于对照组,对照组发生GDM几率更高;同时因为过厚的脂肪层会增加心肌负荷、影响血液循环,肥胖孕妇分娩时的难产风险亦会随之上升[9]。妊娠女性的组织器官系统可发生适应性的生理学改变满足母体与胎儿血液、营养、氧气需求,内分泌系统的改变与全身循环血量增加会使心、肺血管充盈。此时,储存在脂肪中的TG通过分解产物供给能量,脂肪过剩使TG血清含量超出正常,并促使TC升高[10]。TC指血液中所有脂蛋白所含胆固醇总和,显著升高时可致血管粥样硬化,血管壁弹性下降,微小血管破裂,最终导致孕妇高血压、脑血栓等[11-12]。本文观察组孕34周时的TG、TC虽低于对照组,但仍有罹患心血管疾病的可能性。临床需总结经验,进一步提高体脂控制的合理性与有效性。
肥胖孕妇妊娠期体脂控制,不仅是单纯控制饮食、保证母婴营养需求,更要求医者根据孕妇内分泌及代谢功能进行调控,保证其正常的自主神经调节与免疫机制,以预防和控制GDM的发生及围产期感染[13-14]。本研究观察组GDM发生率低于对照组,体脂控制提高了肥胖孕妇孕期的安全性。两组孕妇妊娠期高血压、胎膜早破等虽无显著差异,但GDM与妊娠期高血压在发生发展过程呈互动关系,对此类孕妇还需在围产期加强基础体征监测[15-16]。
综上,对于肥胖孕妇进行孕期体脂控制,是降低GDM、提高胎儿生存质量,促进母婴良性结局,减少产后并发症的有效举措,临床可探索应用。

