3D打印颅脑实体模型在神经外科临床带教中的应用
钱佳栋,冯小明,徐云峰,万默各,戴利明
(嘉兴市第一医院,浙江 嘉兴 314000)
神经外科主要研究脑、颅骨、脑血管、脊髓等组织结构及与之相关的各类疾病。这些器官组织的解剖复杂,病变结构更难以辨别,传统的教科书图谱与二维影像不足以体现其精细的三维结构,这给临床教学带来极大的困难。如在临床教学过程中制作高仿真的3D打印颅脑实体模型,可让学习者在模型上获取尽可能接近真实的感官反馈,有助于实习生深刻理解神经系统复杂的三维解剖结构并提高临床思维和实践能力。本研究采用3D打印颅脑实体模型应用于神经外科临床带教,并取得了较好的效果。现报道如下。
1 对象与方法
1.1 对象
2018年1月至2019年2月在我院神经外科实习的五年制临床医学专业本科生60人,实习时间均为4周,在入科时统一进行入科摸底测试(满分100分)。所有实习生按随机数字表法分为实验组30人和对照组30人。实验组平均年龄(23.30±0.75)岁,其中男11人、女19人,摸底测试(65.50±5.38)分;对照组平均年龄(23.50±0.78)岁,其中男13人、女17人,摸底测试(66.10±5.95)分。2组年龄(t=1.015、P=0.314)、性别(χ2=0.278、P=0.598)、摸底测试成绩(t=0.410、P=0.684)的差异无统计学意义。
1.2 方法
1.2.1 对照组采用传统临床带教模式 按教科书和临床实习大纲进行神经外科基础及临床知识讲课、指导教学查房、病例讨论、手术带教等。主要利用CT或MR影像片及解剖学图谱讲解神经系统解剖结构,启发学生将二维解剖结构进一步构想为三维结构,再结合临床实际病例的影像资料启发学生推导所对应的症状、体征及演变趋势,提出鉴别诊断、初步诊断、治疗方案等。本组中带教老师、教学内容、进度、学时数,摸底测试、实习效果评分问卷及出科考核内容与实验组完全一致。
1.2.2 实验组采用3D打印颅脑实体模型辅助临床带教模式 (1)制作3D打印颅脑实体模型。 选取颅内动脉瘤、脑膜瘤、高血压脑出血3种神经外科临床常见的疾病各制作一个典型的3D打印颅脑实体模型。具体方法:根据患者的增强CT或MRI原始数据,经由PACS系统以DICOM格式输出数据导入Mimics软件,处理形成三维虚拟模型并转换成STL文件,传输至J750full-colorprinter型打印机,采用光敏树脂材料打印出3D颅脑实体模型。脑膜瘤和颅内动脉瘤3D模型见图1。(2)采用3D打印颅脑实体模型辅助临床讲课。在临床讲课中使用3D模型结合影像图片及解剖学图谱讲解颅脑的解剖结构并互动讨论。重点把二维的影像表现和解剖学图谱转换成三维立体结构,通过3D模型和二维图片的对比使学生理解颅脑及其病变的三维解剖。(3)采用3D打印颅脑实体模型启发临床思维。通过3D模型展示各种病灶的部位、大小及毗邻关系,启发所对应的症状、体征及演变趋势。重点引导学生根据3D模型中病灶的表现提出相应的鉴别诊断、初步诊断和治疗措施。(4)采用3D打印颅脑实体模型实施手术教学。术前通过3D模型讲解手术切口及路径的选择,需注意保护的组织结构,使学生在术前对复杂精细的神经外科手术获得初步印象。术中通过直接上台或观摩手术进行更直观的观察。术后通过对照3D模型回顾手术过程进一步强化对手术的理解。
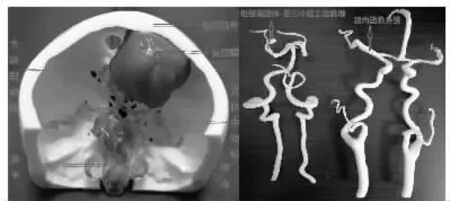
(左)脑动脉瘤 (右)3D打印模型
1.3 评价指标
1.3.1 调查问卷 设计实习效果评分问卷,内容包括学习兴趣、阅片能力、解剖理解力、手术理解力、临床思维能力、带教满意度共6项。前5项是对学习兴趣和各类临床能力的自评,最后1项是对带教满意度的评价。每项有5个等级,非常差(1分)、差(2分)、一般(3分)、好(4分)、非常好(5分),此表由学生在实习结束时完成自评。
1.3.2 出科理论与实践考核 设计出科理论考核和出科实践考核,各为50分,满分100分。内容包括神经外科基础知识题(如颅脑解剖、生理病理等)、临床阅片题(X线、CT或MR读片)、临床病例分析题(根据病例资料提出诊断、鉴别诊断和治疗方案等)和模拟操作题(如腰穿、颅脑手术切口定位等),考查重点为学生的临床思维及实践能力。
1.4 统计学处理
使用SPSS16.0统计软件,计量资料采用独立样本t检验,计数资料采用χ2检验。以P<0.05表示差异有统计学意义。
2 结 果
2.1 实习生学习效果
实验组实习生的学习兴趣、阅片能力、解剖理解力、手术理解力、临床思维能力、带教满意度评分明显高于对照组,差异有统计学意义(P<0.05)。见表1。
表1 2组实习生学习效果比较分)
2.2 实习生出科考核成绩
实验组实习生的出科理论考核、出科实践考核和出科考核总分均明显高于对照组,差异有统计学意义(P<0.05)。见表2。

表2 2组实习生出科考核成绩比较分)
3 讨 论
本研究中实验组的学习效果问卷评分和出科考核成绩明显高于对照组,表明采用3D打印颅脑实体模型辅助临床带教模式明显优于传统临床带教模式。以图1为例,图片左侧展示的是右前额大脑镰旁脑膜瘤3D打印模型,模型清晰地展示了脑膜瘤(可用蓝色表示)在颅内的位置、大小及形态,病灶为实性肿瘤,边界清楚,大小约6cm×6cm×5cm,紧贴于右额骨内板和大脑镰,部分挤向脑中线左侧。颅内主要动脉(可用红色表示),可以发现大脑前动脉A2段紧贴病灶左侧,被病灶向左挤压。教学中根据此模型启发实习生熟悉脑膜瘤的好发部位、边界、性质等,如好发于大脑凸面、大脑镰旁、窦旁等,边界清楚,性质为实性等。然后引导学生提出鉴别诊断,如与脑胶质瘤的区别,后者位于脑实质内,可为囊性,边界常不清等。再提出治疗方案:大多需手术切除。根据模型中病灶的表现启发学生手术采用的切口,需避开的血管,如在此模型中需注意避开大脑前动脉。图片右侧展示的为大脑颈内动脉系统和椎基底动脉系统(带有左侧小脑上动脉瘤)。由于颅内动脉走行弯曲较多,传统的平面图片教学无法准确描述其走行,通过3D打印模型可以展示其立体走行,讲清两套颅内动脉系统的分段分支等,并能展示动脉瘤的大小形态好发部位,如在此模型中可以清晰地发现左侧小脑上动脉有一动脉瘤,使学生对颅内动脉系统和颅内动脉瘤有了深刻的印象。如此可以将平时课堂上教学的“死”知识迅速转换为临床实践中的 “活”知识,从而提高了学习的效率。可见,通过3D打印模型辅助临床带教克服了传统教学的空洞枯燥及病理条件下难以还原人体真实解剖的不足之处,将3D模型具体地展现在学生面前,丰富了课堂内容,使学生有身临其境的感觉,提高了学习兴趣和参与度,可以说3D打印模型成为了临床学习的效率倍增器[1-2]。3D打印模型为年轻医师的成长提供良好的学习平台,也是对传统教学的完善和提升,这与国内外类似研究相符[3-5]。用3D打印颅脑实体模型结合临床真实病例教学,可以使疾病所表现出的症状、体征和影像表现在3D模型上获得推导和对应。通过鼓励引导学生把孤立的临床证据通过3D模型串联起来,丰富并清晰了学生的临床思路,使他们能从狭小的“点”的认识上升至广大的“面”上的认知,逐步实现“质的突破和飞跃”[6]。
传统神经外科临床带教大多基于课本知识和二维影像图片或解剖学图谱,但是神经外科所研究的颅脑解剖结构复杂,功能精细,病变往往在深部且隐蔽,基于二维图片的传统教学难以真实生动地反映颅脑解剖结构或病变。在既往的临床带教实践中学生大多反映神经外科解剖太复杂难懂,因此难以掌握神经外科疾病的临床诊治,包括阅片困难、手术难懂、临床思维局限等,从而极大地影响了实习效果。如在临床教学过程中制作高仿真的3D打印颅脑实体模型,将有助于学生深刻理解神经系统复杂的三维解剖结构,从而提高临床思维及实践能力[7]。
总之,以3D打印颅脑实体模型应用于神经外科临床带教,对提高神经外科临床教学水平和教学质量有积极促进作用,值得神经外科临床教学及相关专科临床教学改革时借鉴参考。当然目前大多数教学医院并没有配备3D打印机,如委托加工成本仍较高,还有待成本降低后才能推广。

