胸腔镜手术治疗非小细胞肺癌的疗效及对患者血清肿瘤标志物和免疫应激反应指标的影响
葛刚,李志强,徐林浩
1青岛市胸科医院胸外科,山东青岛266043
2青岛大学附属医院胸外科,山东青岛266071
非小细胞肺癌(non-small cell lung cancer,NSCLC)是临床常见的恶性肿瘤,严重威胁着患者的健康与生命。近年来,NSCLC的发病率和病死率呈逐渐升高的趋势,外科手术是治疗NSCLC的主要手段之一,但是常规的开胸手术会对患者的机体造成损伤,使患者机体出现炎性反应,导致患者机体的免疫功能下降,不利于患者术后恢复,不便于早期开展辅助治疗[1]。随着现代微创技术的飞速发展和胸腔镜手术在临床中的广泛应用,胸腔镜肺叶切除术治疗肺癌具有手术时间短、术中出血量少等特点,且不会遗留较大的手术瘢痕,符合现代人对于美学的要求;另外,患者术后恢复较快,可以在手术后及时开展化疗、放疗等辅助治疗[2],但是,临床关于胸腔镜肺叶切除术对肺癌患者肿瘤标志物影响的报道较少见。本研究比较了传统开胸手术和胸腔镜手术治疗NSCLC的临床效果,以期为临床治疗NSCLC提供参考依据,现报道如下。
1 资料与方法
1.1 一般资料
选取2016年3月至2018年6月青岛市胸科医院收治的NSCLC患者。纳入标准:①NSCLC的诊断标准符合《外科学》中的相关诊断标准;②经影像学、细胞学、免疫学、组织病理学检查确诊为NSCLC;③年龄为39~75岁;④生存期>3个月;⑤术前未接受过放化疗。排除标准:①肿瘤细胞发生远处转移;②合并严重的肝、肾功能不全;③有胸腹部手术史;④合并免疫系统疾病;⑤合并其他部位恶性肿瘤;⑥合并精神类疾病。根据纳入和排除标准,本研究共纳入100例NSCLC患者。根据手术方法的不同将患者分为观察组和对照组,每组50例。对照组中,男28例,女22例;年龄为39~74岁,平均年龄为(57.05±10.13)岁;病理类型:腺癌22例,鳞状细胞癌18例,腺鳞癌10例;临床分期:Ⅰ期26例,Ⅱ期24例。观察组中,男29例,女21例;年龄为40~75岁,平均年龄为(56.98±10.23)岁;病理类型:腺癌23例,鳞状细胞癌19例,腺鳞癌8例;临床分期:Ⅰ期28例,Ⅱ期22例。两组患者的性别、年龄、病理类型、临床分期比较,差异均无统计学意义(P>0.05),具有可比性。
1.2 治疗方法
对照组:采用传统开胸手术进行治疗,患者取健侧卧位,全身麻醉满意后行气管插管,明确病灶位置,于患侧第5、第6肋间作一长度为18~20 cm的切口,分离周围组织后结扎血管,对患侧病灶肺叶进行切除,同时对支气管旁、隆突下、下肺韧带、食管旁的淋巴结依次进行清扫,术后留置引流管,并给予抗炎等常规治疗。
观察组:采用胸腔镜肺叶切除术进行治疗,以患者腋前线和腋中线之间第7或第8肋间作为腔镜孔,以腋前线第4或第5肋间作为主操作孔,以腋后线第7、第8肋间作为辅助操作孔,置入胸腔镜、海绵钳等,在胸腔镜监视器显示下将组织进行游离,采用直线切割器切除病变组织,同时对纵隔及肺门淋巴结进行清扫,术后留置胸腔闭式引流管,并给予抗炎等常规治疗。
1.3 观察指标
观察并比较两组患者的围手术期相关指标(术中出血量、术后引流时间、住院时间、淋巴结清扫数目)和并发症发生情况。比较两组患者手术前和手术后1天的肿瘤标志物[糖类抗原50(carbohydrate antigen 50,CA50)、癌胚抗原(carcinoembryonic antigen,CEA)、细胞角质蛋白19片段抗原21-1(cyto-keratin 19 fragment antigen 21-1,CYFRA21-1)]水平及应激指标[皮质醇(cortisol,Cor)、前列腺素 E2(prostaglandin E2,PGE2)]和肺功能指标[第 1秒用力呼气容积(forced expiratory volume in one second,FEV1)、用力肺活量(forced vital capacity,FVC)、最大通气量(maximal voluntary ventilation,MVV)]。其中,采用电化学发光免疫分析法检测两组患者的Cor、CYFRA21-1水平,采用放射免疫法检测两组患者的PGE2、CA50、CEA浓度,检测试剂盒均购自南京建成生物制品有限公司,操作严格按照试剂盒说明书进行。比较两组患者的术后并发症发生情况。
1.4 统计学方法
采用SPSS 20.0软件对数据进行统计分析,计量资料以均数±标准差(±s)表示,组间比较采用独立样本t检验;计数资料例数和率(%)表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者围手术期相关指标的比较
观察组患者的术中出血量少于对照组患者,术后引流时间、住院时间均短于对照组患者,差异均有统计学意义(P<0.05),但两组患者的淋巴结清扫数目比较,差异无统计学意义(P>0.05)。(表1)
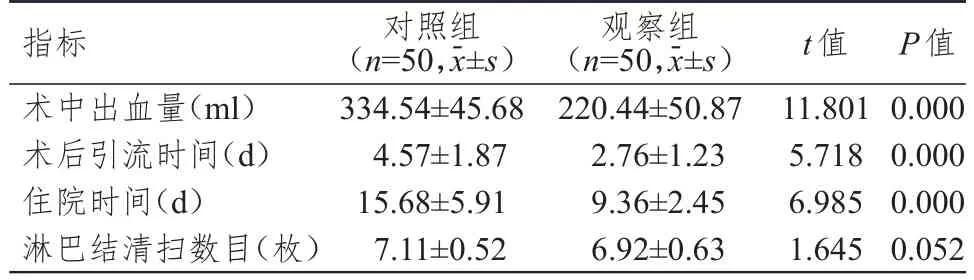
表1 两组患者围手术期相关指标的比较
2.2 两组患者肿瘤标志物水平和应激指标的比较
术前,两组患者肿瘤标志物水平、应激指标比较,差异均无统计学意义(P>0.05)。术后,两组患者的CA50、CEA、CYFRA21-1水平均低于本组术前,Cor、PGE2水平均高于本组术前,差异均有统计学意义(P<0.05)。术后,观察组患者的Cor、PGE2水平均低于对照组患者,差异均有统计学意义(P<0.05);但两组患者的 CA50、CEA、CYFRA21-1水平比较,差异均无统计学意义(P>0.05)。(表2)

表2 两组患者手术前后肿瘤标志物水平和应激指标的比较
2.3 两组患者肺功能指标的比较
术前,两组患者的FVC、FEV1和MVV比较,差异均无统计学意义(P>0.05)。术后,两组患者的FVC、FEV1、MVV均高于本组术前,且观察组患者的FVC、FEV1、MVV均高于对照组患者,差异均有统计学意义(P<0.05)。(表3)

表3 两组患者手术前后肺功能指标的比较
2.4 两组患者术后并发症发生情况的比较
观察组患者术后并发症的总发生率为6%(3/50),对照组患者术后并发症的总发生率为16%(8/50),两组患者术后并发症的总发生率比较,差异无统计学意义(P>0.05)。(表4)

表4 两组患者的术后并发症发生情况[n(%)]
3 讨论
NSCLC属于临床常见的肺部恶性肿瘤,发病率和病死率均较高,近年来,其发病率呈现逐年升高的趋势,已成为威胁人类身心健康的重要疾病之一。肺癌具有发病隐匿、侵袭性高等特点,因此,早期诊断对降低肺癌的病死率具有至关重要的意义[3-4]。现代医学证实肺癌的恶性程度很高,具有播散和转移的特异性,可以通过侵犯胸膜形成种植转移,同时,肿瘤细胞随着静脉回流转移至人体的任何部位,肺癌的转移和播散速度极快,因此,对患者的生命安全造成严重的威胁[5]。目前,临床治疗肺癌的手段较多,但手术治疗一直是肺癌根治的唯一手段,常规开胸手术治疗的标准术式为肺叶切除术,主要通过后外侧切口进行肺叶切除,并开展纵隔淋巴结清扫,近期临床疗效尚可,但是对人体的创伤较大,机体应激反应较严重,术中出血量较多,且术后患者肋间神经与切口疼痛较为严重,造成了整体治疗效果不佳[6-7]。近年来,随着微创外科设备和技术的进步,胸腔镜手术逐渐成为临床治疗肺癌常用的手术方法,以胸腔镜手术为代表的微创手术可以弥补传统开胸手术操作时间长、手术创伤大、术后疼痛明显、术后恢复慢等缺点,且患者的切口位置相对隐蔽,胸腔镜具有放大视野的功能,视野广阔无死角,对肺正常组织的损伤较小,因此,对术后患者生存质量的影响轻微,目前已成为胸外科治疗的重要方法之一[8]。肿瘤标志物是评价肿瘤严重程度和治疗效果的重要指标,一般在开展相应的治疗后,肿瘤被切除或者病灶缩小患者的肿瘤标志物水平会有所降低,因此,对于临床治疗效果的评估具有重要的意义。
本研究中,胸腔镜手术的优势虽然明显,但是需要注意的是,要严格掌握手术的适应证和禁忌证。肺癌手术须遵循的治疗原则是既要明确术前临床分期,排除存在远处转移的可能,又要最大程度地将肿瘤与区域淋巴结进行切除,并最大限度地保存健康的肺组织[9]。胸腔镜肺癌根治术的适应证:①Ⅰ~Ⅱ期和部分Ⅲ期肺癌患者;②通过检查发现无支气管恶性肿瘤同时未累及胸壁且无纵隔转移和胸膜转移的患者;③术前诊断无肺门淋巴结转移的患者;④无严重的胸腔粘连,同时可以耐受单肺通气的患者[10]。胸腔镜肺癌根治术的禁忌证:属于中心型肺癌、胸腔粘连严重或肿瘤侵犯主支气管和肺动脉主干同时处于进展期的肺癌患者[11]。研究发现,一方面,胸腔镜手术治疗便于手术医师置管,医师可以借助电视显像对患者胸腔的内部情况进行观察和分析,降低了意外损伤的发生率,而且手术切口小,操作快速、简单,无需切断患者的肋骨,缩短了手术时间,降低了术后并发症的发生率;另一方面,胸腔镜手术能够更好地将外侧切口进行显露,因此,能够更加系统地对淋巴结进行清扫,根治效果更好,尽可能地保留了肺组织,从而保护了患者的肺功能[12]。有研究报道,胸腔镜具有放大的功能,且镜头可以进行360°旋转,消除了传统手术中的视野盲区,手术视野更为清晰,同时能够完整地对淋巴结进行系统清扫,其清扫效果与开胸手术无差异[13]。但是,胸腔镜手术治疗也存在一定的局限性:由于胸腔镜手术受操作空间的限制,因此,完全利用器械操作的难度增加,对手术的技术要求较高,受出血、肿瘤较大或者侵犯周围器官等因素的影响,还存在一定的中转开腹率,而且部分研究报道认为胸腔镜手术存在发生肿瘤种植的风险,主要是因为肿大的淋巴结表面的包膜在手术过程中极易发生破裂,从而导致医源性传播[14-15]。
本研究结果显示,观察组患者的术中出血量少于对照组患者,术后引流时间、住院时间均短于对照组患者(P<0.05),但两组患者的淋巴结清扫数目比较,差异无统计学意义(P>0.05),说明采用胸腔镜手术治疗NSCLC能够缩短患者的住院时间和术后引流时间,减少术中出血量,且获得与开胸手术相同的淋巴结清扫效果。CA50是临床常用的肿瘤标志物,对肺癌的诊断较为灵敏;CYFRA21-1是CK19的片段,多表达于肺鳞状细胞癌与肺腺癌中;CEA是临床最为常用的肿瘤标志物,在肿瘤组织中的表达水平较高。本研究中,术后两组患者的CA50、CEA、CYFRA21-1水平均低于本组术前,但术后,两组患者的CA50、CEA、CYFRA21-1水平比较,差异均无统计学意义(P>0.05),说明两种手术方案均可以降低患者体内肿瘤标志物的水平。Cor、PGE2水平反映了机体的应激反应程度,体现机体的整体状况和免疫功能的破坏程度。本研究中,术后,观察组患者的Cor、PGE2水平均低于对照组患者,说明采用胸腔镜手术治疗NSCLC能够减轻患者的应激反应程度。术后,观察组患者的FVC、FEV1、MVV水平均高于对照组患者,说明采用胸腔镜手术治疗NSCLC可以提升患者的肺通气功能。观察组和对照组患者术后并发症的总发生率比较,差异无统计学意义(P>0.05),说明胸腔镜手术不会增加NSCLC患者的术后并发症,临床应用较为安全。
综上所述,胸腔镜手术治疗NSCLC具有术中出血量少、术后恢复速度快等优势,可改善患者的肺功能指标,降低应激反应,且不会增加不良反应,安全性较高。本研究证实了胸腔镜手术应用于NSCLC治疗中的效果,胸腔镜手术能够减轻患者的应激反应,且不会影响手术治疗效果,为临床合理寻找治疗NSCLC的手术方案奠定了基础,但是本研究的随访时间较短,纳入的病例数量有限,因此今后仍需扩充样本量,并对患者进行长期随访,以进行进一步深入的研究。

