缺血性脑卒中患者早期神经功能恶化危险因素的Meta分析
崔 会,张 艳,王春华,张延红,朱亚芹
(1.承德医学院,河北承德 06700;2.承德医学院附属医院护理部)
缺血性脑卒中(ischemic stroke,IS)约占全部脑卒中的80%,早期神经功能恶化(early neurological deterioration,END)为IS的常见并发症,表现为卒中后神经功能进展性恶化,常发生于IS发作后2~3d内,发生率达37.5%[1]。END的出现将加重患者原有的神经功能障碍及增加患者的病死率[2],但IS并发END的机制尚未明确,且目前指南中推荐的脑梗死常规治疗方案尚不能有效预防[3]。因此,明确END的危险因素并加以预防对改善卒中患者的结局意义重大。为此,本研究采用Meta分析的方法,对我国缺血性脑卒中患者END发生的危险因素进行了分析,现将结果报告如下。
1 资料与方法
1.1 文献纳入与排除标准 ⑴纳入标准:研究对象:在中国居住,年龄≥18岁,符合IS的诊断标准[4]且经MRI或CT证实;研究性质:病例对照研究;研究内容:END的危险因素;结局指标:入院72h内任意时间点复评NIHSS总分,NIHSS增加为2分及以上;文献语种:中英文;文献起止时间:2010年1月-2018年6月。⑵排除标准:病例报告、综述、会议摘要等;无完整清晰的信息;重复发表。
1.2 文献检索策略 数据库:中国学术期刊全文数据库、中国生物医学文献数据库、万方医学网、维普中文期刊全文数据库、中国知网、PubMed、Web of Science、EMBASE、MEDLINE等;检索词:缺血性脑卒中、脑梗死、神经功能恶化、危险因素、中国、ischemic stroke、cerebral infarction、early neurological deterioration、risk factor、China;检索方法:滚雪球。
1.3 数据提取和文献质量评价 由两位研究者按要求提取资料,如有异议由第三位研究者介入,资料提取的内容包括:作者、发表年份、样本量、危险因素。由相互独立的两位研究者采用Newcastle-Ottawa(NOS)量表评价,量表总分9分,以7分为界区分高低质量文献。
1.4 统计分析 应用RevMan 5.3行Meta分析。若I2<50%、P>0.1采用固定效应模式;反之,阅读文章全文定位异质性的来源,若无明显的临床异质性则采用随机效应模式,如异质性太大则行描述性分析;发表偏倚通过漏斗图评估。
2 结果
2.1 文献检索结果及纳入文献的特征 初步检索出文献621篇,阅读文题及摘要后排除545篇,重复文献排除24篇,纳入标准及结局指标不一致分别排除23篇及5篇,无法提取数据1篇,研究最终纳入文献13篇。纳入文献的特征见表1:

表1 纳入文献的一般情况
2.2 纳入Meta分析的危险因素情况及Meta分析结果 13篇文献共对33个相关因素进行了分析,其中21个因素被研究的文献数量超过3个,6个因素各研究者均无争议、15个因素争议较大,行Meta分析。经异质性检验,高血压(I2=59%)、高密度脂蛋白(HDL-C,I2=79%)、入院时收缩压(SBP,I2=91%)、入院时舒张压(DBP,I2=92%)等因素I2均>50%,且均无法定位异质性的来源;高血压的异质性较小,采用了随机效应模型;HDL-C、入院时SBP及DBP的异质性较大,行描述性分析。排除3个异质性较大的因素之外,余I2个因素的Meta分析结果如下,糖尿病、房颤、白细胞(WBC)计数升高、高血压、冠心病、低密度脂蛋白(LDL-C)浓度升高、凝血酶原时间延长、入院时NIHSS评分升高合并效应量有统计学意义(P<0.05);性别、空腹血糖、总胆固醇、甘油三酯合并效应量无统计学意义(P>0.05)。
2.2.1 合并疾病:10项研究报道糖尿病为END的危险因素(OR=1.91,95%CI:1.53~2.39,P<0.05,图1);8项研究报道房颤为END的危险因素(OR=1.98,95%CI:1.50~2.61,P<0.05,图2);10项研究报道高血压为END的危险因素(OR=2.27,95%CI:1.56~3.29,P<0.05,图3);7项研究报道冠心病为END的危险因素(OR=1.44,95%CI:1.06~1.94,P<0.05,图4)。

图1 糖尿病森林图

图2 房颤森林图

图3 高血压森林图

图4 冠心病森林图
2.2.2 实验室指标:6项研究报道WBC计数升高为END的危险因素(OR=0.84,95%CI:0.38~1.30,P<0.05,图5);6项研究报道LDL-C浓度升高为END的危险因素(OR=0.19,95%CI:0.05~0.34,P<0.05,图6);3项研究报道凝血酶原时间延长为END的危险因素(OR=0.95,95%CI:0.15~1.75,P<0.05,图7)。
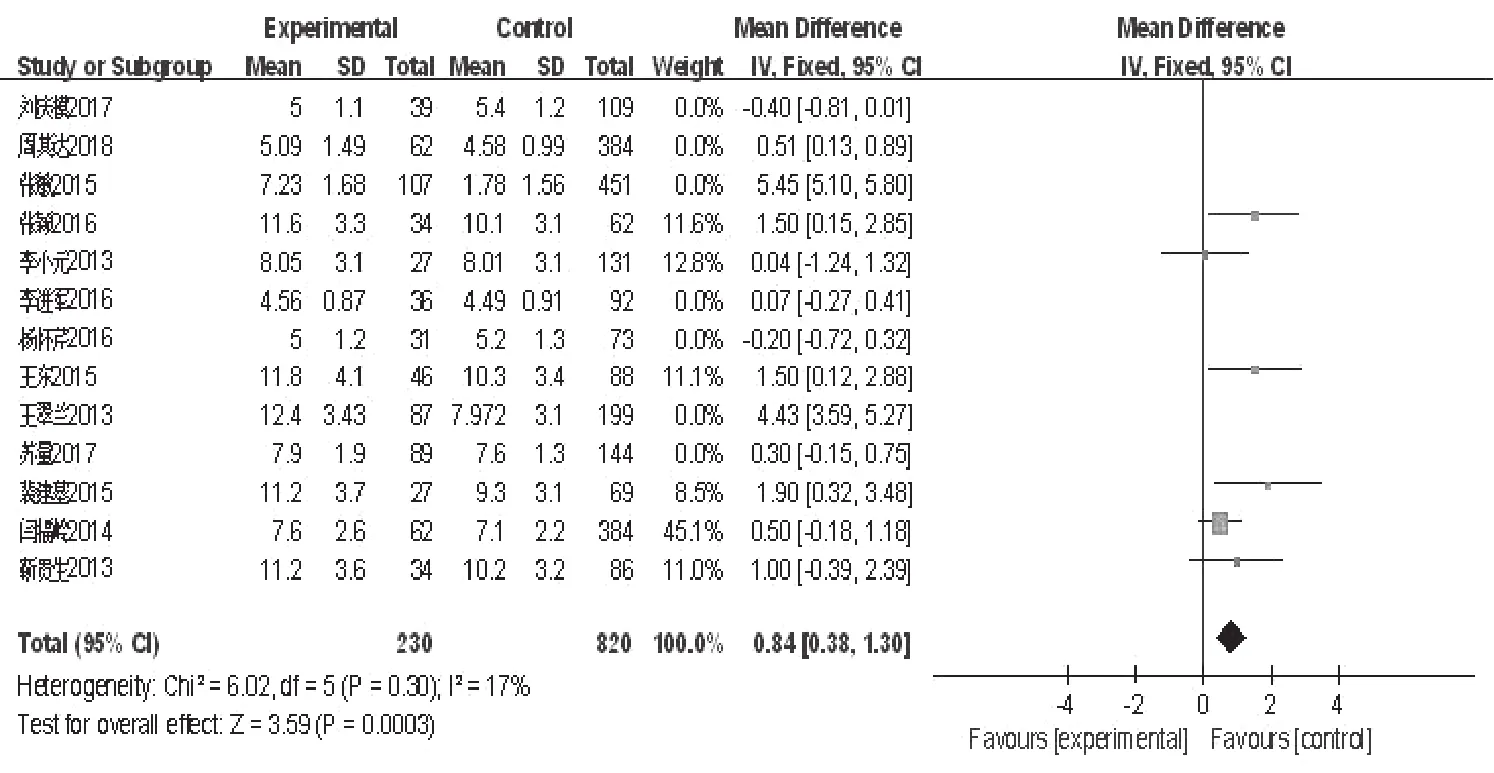
图5 WBC计数升高森林图
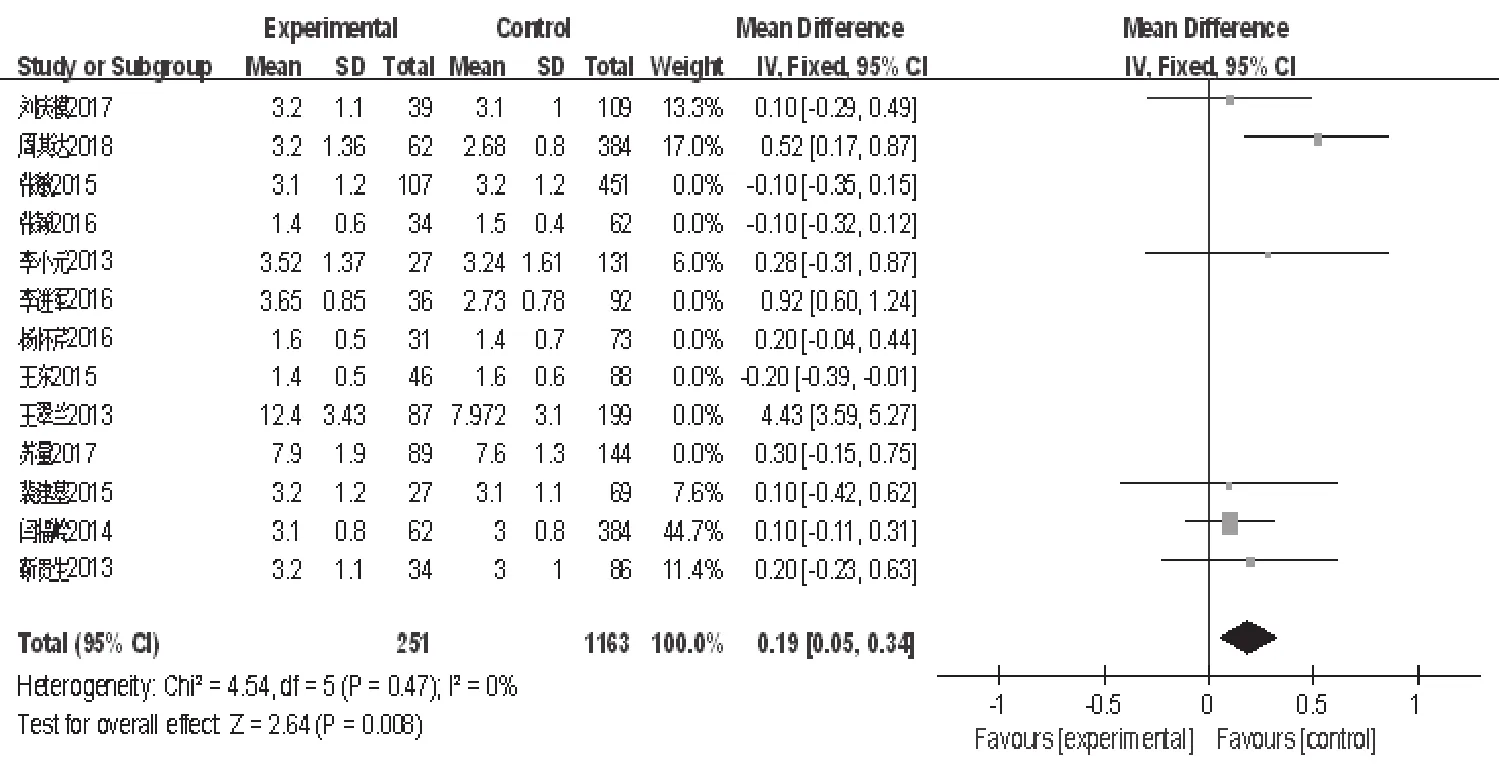
图6 LDL-C浓度升高森林图
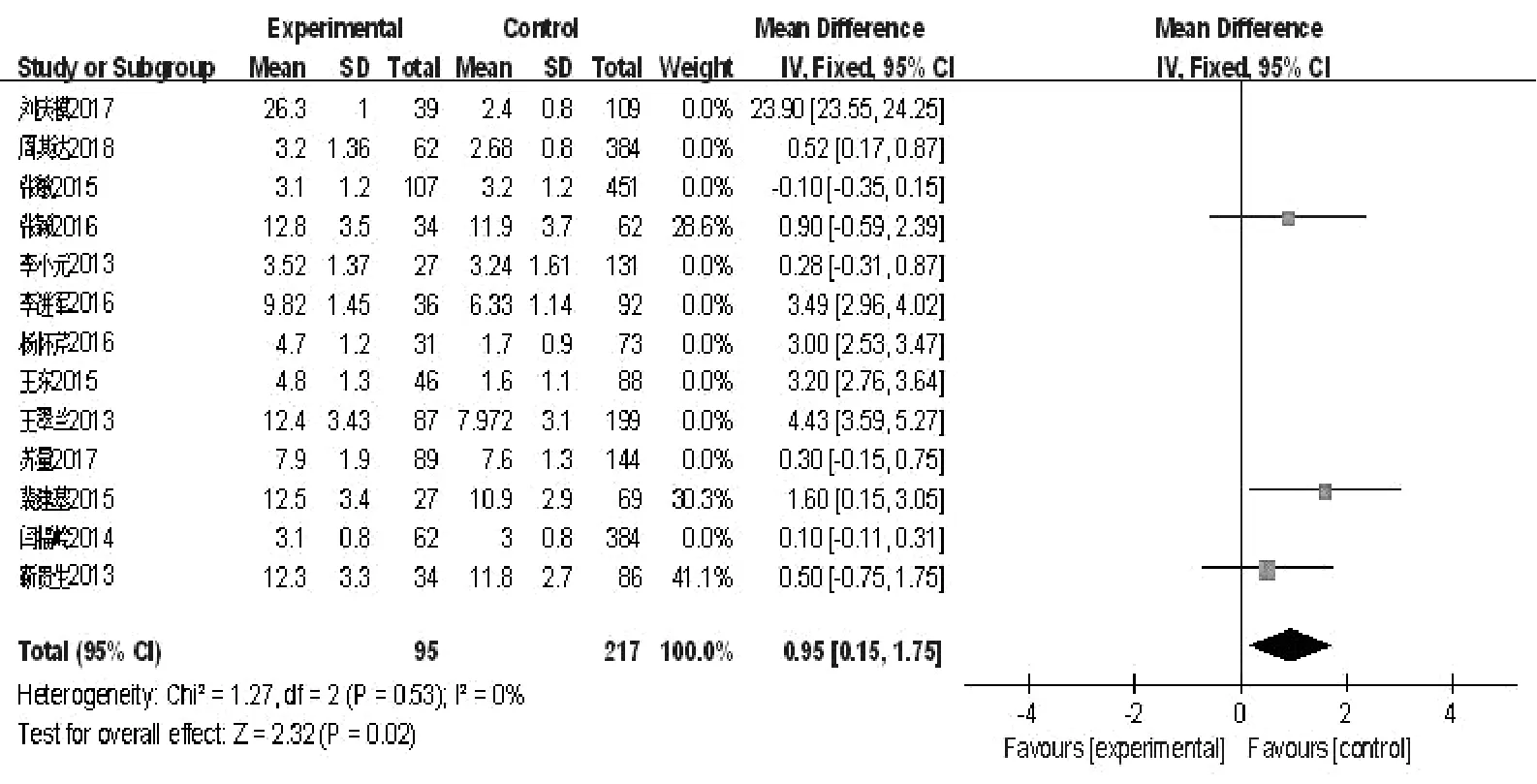
图7 凝血酶原时间延长森林图
2.2.3 神经系统功能指标:9项研究报道入院NHISS评分升高为END的危险因素(OR=3.98,95%CI:3.70~4.27,P<0.05,图8)。

图8 入院时NIHSS评分升高森林图
2.3 发表偏倚 Meta分析数量≥10个的研究采用漏斗图分析发表偏倚,漏斗图基本对称,发表偏倚较小。以高血压为例见图9:
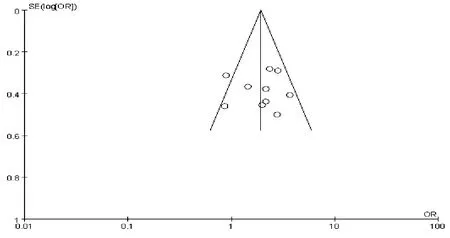
图9 高血压漏斗分析图
3 讨论
随着我国社会的人口老龄化,IS的发病率逐年增高,并发的END严重影响IS患者的预后,明确END的危险因素并进行有效预防对改善患者预后具有重要意义。
本研究Meta分析显示,糖尿病、房颤、高血压、冠心病、WBC计数升高、LDL-C浓度升高、凝血酶原时间延长、入院时NIHSS评分升高是IS后END发生的危险因素。⑴糖尿病:高糖状态可引起脑部微血管病变,同时造成血管调节功能障碍,脑组织代偿性进行无氧代谢,导致有毒代谢产物堆积并破坏血脑屏障,从而引起神经组织损害,造成END。因此,在临床工作中要密切注意此类患者的血糖控制情况。⑵高血压:高血压易引起全身细小动脉痉挛,进而导致小动脉血管内膜玻璃样变、管腔变窄、血管壁纤维性坏死,造成动脉硬化,进而引起脑组织损害,造成END。提示在临床工作中应加强血压控制知识的宣教,提高患者对高血压的重视及增强患者监测血压的依从性。⑶冠心病、房颤:冠心病、房颤时,心脏有效泵血量减少,加重患者已存在的脑组织缺血和神经功能损害,造成END;同时,房颤还可导致不稳定性斑块脱落,加重脑组织的缺血缺氧,造成END。提示在临床工作中应密切注意多功能监护仪的参数变化,及时捕捉房颤及冠心病的异常波形,以期早期诊断、尽早预防。⑷WBC计数升高:WBC计数升高反应机体存在炎症,炎症反应可加速梗死灶周围缺血半暗带的恶化,可使梗死灶范围扩大及加剧脑水肿,造成END。提示在临床工作中应密切观察患者炎性指标的变化,早期发现可致患者炎性变化的疾病并尽早预防。⑸LDL-C浓度升高:LDL-C被称为“坏胆固醇”,当LDL-C浓度升高时,它携带的胆固醇可堆积在动脉管壁上,久之可引起动脉硬化,进而引起类似高血压损害的血管变化。提示在临床工作中应密切监测血脂指标的变化,尽早发现血脂异常并尽早处理。⑹凝血酶原时间延长:凝血酶原时间延长时易形成血栓,造成END,对于此类患者应密切监测相关指标的变化。⑺入院时NIHSS评分升高:NIHSS评分较高时提示患者神经功能损害较严重,易发生END,提示在临床工作中应将此类患者作为重点监护对象,认真评估,及早发现患者的异常情况。
总之,本研究经Meta分析发现,糖尿病、房颤、高血压、冠心病、WBC计数升高、LDL-C浓度升高、凝血酶原时间延长、入院NIHSS评分升高为END的危险因素,但仍有一些危险因素合并文献数量较少,论证力度不够,需开展针对性、大样本、高质量的研究。

