宫腔镜下子宫内膜电切联合刮宫术治疗多发性子宫内膜息肉的效果观察
狄 敏
(深圳市龙岗区第二人民医院 深圳 518000)
子宫内膜息肉(Endometrial Polyps)是妇科的常见病,主要症状为不规则阴道流血、月经量增多、经间期少量阴道流血等,有研究表明其可诱发女性不孕、恶性贫血等妇科疾病,严重影响女性患者的身心健康[1]。子宫内膜息肉发病隐匿,易出现漏诊、误诊的情况。目前宫腔镜是诊断子宫内膜息肉的金标准,已被广泛应用[2]。临床上主要使用宫腔镜下子宫内膜电切术治疗子宫内膜息肉。本文主要探讨宫腔镜下子宫内膜电切联合刮宫术治疗多发性子宫内膜息肉的应用效果,为子宫内膜息肉患者提供合理的治疗方式,详细报道如下。
1 一般资料与方法
1.1 一般资料
选择2015年2月~2018年2月来我院进行治疗的80例多发性子宫内膜息肉患者作为此次研究对象,将其分成对照组与观察组,每组40例。对照组中,年龄26~49岁,平均年龄(38.65±2.66)岁,平均孕次(2.5±0.9)次;平均月经量(193.5±25.7)ml。观察组中,年龄27~50岁,平均年龄(39.74±2.18)岁,平均孕次(2.7±1.2)次;平均月经量(187.6±23.8)ml。此次研究均得到患者知情同意,两组患者在年龄、孕次以及月经量等一般资料上比较均无明显差异(P>0.05),具有可比性。
1.2 方法
两组患者均于经期结束一周后进行手术,首先对患者进行必要的辅助检查,明确患者对手术适应证,且术前至少6h禁食,术前2h肛塞米索前列醇600ug软化宫颈,手术全程要求采用全身静脉麻醉。两组患者术后均行心电监护2~4h,术后常规禁食8h并口服抗生素,连续用药3d,防止感染[3]。
1.2.1对照组治疗方式
对照组采用常规宫腔镜下子宫内膜电切治疗,操作步骤如下:(1)首先对患者外阴、阴道及宫颈进行消毒处理;(2)用宫颈扩张棒将患者的子宫扩张开后,给 予患者持续灌流生理盐水;(3)随后将宫腔镜置入患者的 子宫,全面探查子宫 息肉状况;(4)在 B 超的监视下切除息肉,并及时送病理检查。
1.2.2观察组治疗方式
观察组给予宫腔镜下子宫内膜电切联合刮宫术治疗:(1)首先对患者外阴、阴道及宫颈进行消毒处理;(2)用宫颈扩张棒将患者的子宫扩张开后,给予患者持续灌流生理盐水;(3)随后将宫腔镜置入患者的 子宫,全面探查子宫 息肉状况;(4)在 B 超的监视下先切除息肉再取型号适宜的刮匙搔刮宫腔[4];(5)将刮出来的子宫内膜与内膜息肉分开两个瓶子保存,并及时送病理检查。
1.3 评价标准
(1)比较两组患者术中出血量以及手术时间;(2)比较两组患者术后子宫息肉复发率情况。
1.4 统计学方法

2 结果
2.1 两组患者术中出血量以及手术时间比较
观察组患者术中出血量以及手术时间均少于对照组患者,两组间比较具有统计学差异(P<0.05),见表1。
表1 两组患者术中出血量以及手术时间比较

组别例数术中出血量(ml)手术时间(min)对照组4035.65±3.6922.59±2.21观察组4030.28±2.1220.15±1.18t5.07934.5198P<0.05<0.05
2.2 两组患者复发情况比较
观察组患者子宫内膜息肉复发率(2.50%)以及子宫出血复发率(2.50%)均少于对照组患者(10.0%,12.5%),两组间比较具有统计学差异(P<0.05),见表2。
表2 两组患者复发情况比较[n(%)]
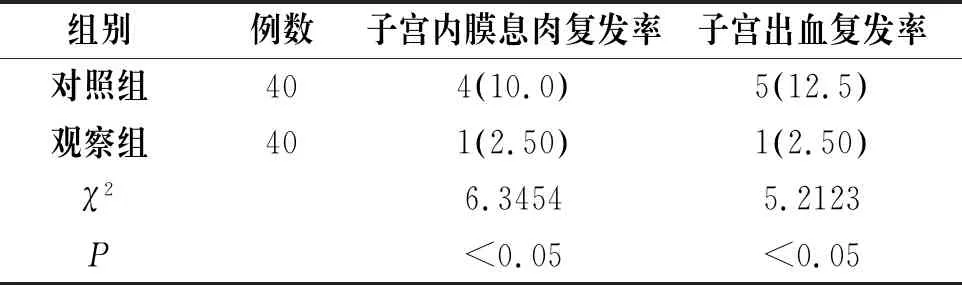
组别例数子宫内膜息肉复发率子宫出血复发率对照组404(10.0)5(12.5)观察组401(2.50)1(2.50)χ26.34545.2123P<0.05<0.05
3 讨论
子宫内膜息肉是妇科的常见病,主要症状为不规则阴道流血、月经量增多、经间期少量阴道流血等,严重影响女性患者的身心健康[5]。子宫内膜息肉的手术方法有钳夹术法和刮宫术法,这两种术式都具有一定的盲目性,实践证明这两种术式具有不能确保子宫内膜息肉全部被完整切除、息肉残留率高、治疗效果欠佳等特点[6]。宫腔镜手术对人体的损伤小,同时具有准确定位、手术局限、复发率低等优点,目前宫腔镜已是诊断子宫内膜息肉的金标准,被广泛应用于子宫内膜电切术治疗子宫内膜息肉[7~8]。本次研究表明,给予宫腔镜下子宫内膜电切联合刮宫术治疗的观察组患者术中出血量以及手术时间均少于对照组患者,两组间比较具有统计学差异(P<0.05)。观察组患者子宫内膜息肉复发率(2.50%)以及子宫出血复发率(2.50%)均少于对照组患者(10.0%,12.5%),两组间比较具有统计学差异(P<0.05)。
综上所述,对多发性子宫内膜息肉患者给予宫腔镜下子宫内膜电切联合刮宫术治疗的疗效显著,并在一定程度上降低术后息肉发生率以及子宫出血复发率,减少术后患者疾病的复发风险,值得临床推广应用。

