添加生长激素对卵巢低反应患者IVF-ET妊娠结局影响的Meta分析
刘博文,倪媛,杨亦青,杨菁
(武汉大学人民医院生殖医学中心,湖北省辅助生殖与胚胎发育医学临床研究中心,武汉 430060)
卵巢低反应(POR)是指在超促排卵过程中患者对外源性促性腺激素反应低下,主要表现为获卵数、可移植胚胎数少,妊娠率低和周期取消率高,是不孕症患者行辅助生殖助孕获得成功妊娠的一大障碍[1-2]。目前,POR病因和发病机制不明,高危因素包括吸烟、环境内分泌干扰物、化疗药物、卵巢手术、高龄和基因突变等[3],发生率约为9%~24%[4]。目前POR尚无特效治疗方式,其治疗方式一般包括调整超促排卵方案[5]和在超促排卵过程中添加辅助用药,目前常用的添加药物有脱氢表雄酮(DHEA)[6]、生长激素(GH)[7]和重组黄体生成素(r-LH)[8]等。
生长激素应用于POR患者的治疗,目前有很大的争议,虽有研究证明其对卵母细胞发育有重要作用,但其临床研究结果方面争议很大。Bhattacharya等[9]研究发现在COH过程中添加GH可以显著提高患者的临床妊娠率和可移植的胚胎个数,降低Gn天数和减少患者的花费,但Hu等[10]的回顾性研究发现添加GH能提高POR者的获卵数、2PN卵母细胞数、MⅡ期卵母细胞数以及优胚率,但移植的胚胎个数、临床妊娠率和生化妊娠率与对照组无差异,这与Chu等[11]和Eftekhar等[12]的研究结果相似。因此,本文旨在以Meta分析的方法探讨POR患者在辅助生殖助孕过程中添加GH能否改善妊娠结局。
资料与方法
一、检索策略
通过计算机检索PubMed、Cochrane Library、Embase、Web of Science、万方、中国知网和维普网,检索时间是自建库至2018年12月,并通过人工阅读检索参考文献结合谷歌学术检索,以免文献漏检。文献检索采用主题词和自由词相结合的方法,中文检索词包括生长激素、超促排卵、卵巢低反应、妊娠结局等,英文检索词包括:growth hormone、poor ovarian response、assisted reproductive technology、in vitro fertilization、controlled ovarian hyperstimulation、pregnancy outcome、randomized controlled trials等。纳入标准:研究对象为人;研究对象为POR患者;行体外受精/卵胞浆内单精子注射-胚胎移植(IVF/ICSI-ET);干预组和对照组采用相同的超促排卵方案;中、英文文献。排除标准:行胚胎植入前遗传学诊断(PGD)者;供精或供卵周期;非RCT研究。
二、研究方法
1.文献筛选和资料提取:由两名研究者采用统一的数据提取表,独立阅读文献题目、摘要和全文后,严格按照纳入和排除标准进行文献筛选,后进行文献质量评价和文献资料提取。阅读全文后按照初筛、全文筛选进行文献筛选及文献质量评价。两名研究者交叉检查对方提取的资料,有异议的内容由双方讨论或者请第3名研究者进行裁定。提取的资料包括患者的一般情况和妊娠结局指标。一般情况包括第一作者、年份、随访时间、国家、参与者年龄、超促排卵方案、GH使用时机、GH剂量;妊娠结局和超促排卵参数包括临床妊娠率、获卵数、MⅡ期卵母细胞数、Gn天数、Gn剂量、移植的胚胎个数、HCG日E2水平。
2.文献质量评价:根据Cochrane 5.1.0系统评价,由两名研究者根据Cochrane系统评价员手册5.1.0版本针对RCT的偏倚风险评估工具对纳入研究的偏倚风险进行评价。
三、统计学分析
利用Stata 15.1(Stata Corp,College Station,美国)软件进行数据处理和分析。采用Q检验(检验水准为P=0.10)和I2检验(检验水准为I2=50%)进行异质性分析,其中,P>0.10且I2<50%表明纳入的研究无明显异质性,选择固定效应模型进行效应量合并,若异质性明显,可以进行亚组分析,若异质性依然存在,采用随机效应模型进行效应量合并。二分类资料采用优势比(OR)及其95%可信区间(95%CI)表示,连续性数据以标准化均数差(WMD)及其95%CI表示。敏感性分析用于评估合并结果的可靠性,漏斗图评估发表偏倚。Meta分析的检验水准设为α=0.05。
结 果
一、文献检索结果
检索数据库后共检索到650篇文献,其中Cochrane Library:214篇;Embase:111篇;PubMed:56篇;Web of Science:192篇,万方数据库:25篇,中国知网:32篇,维普网:20篇。删除106篇重复的文献后阅读文章标题排除475篇文献,剩余69篇文献阅读摘要和全文后排除57篇文献(其中研究设计不符:32篇;没有对照组:3篇;非中、英文文献:2篇;无法获得全文:4篇;非RCT文献12篇,文献类型不符4篇),最终纳入12篇RCT[9,12-22]文献进行Meta分析。文献检索流程图如图1所示。
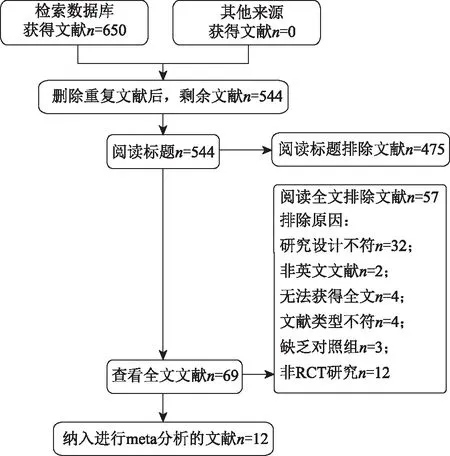
图1 文献检索流程图
二、纳入研究的基本特征
本文共纳入12篇文献,均为RCT研究,其中2篇为中文,10篇为英文文献。研究主要观察指标是临床妊娠率,次要观察指标是获卵数、MⅡ期卵母细胞数、Gn天数、Gn剂量、移植的胚胎个数和HCG日E2水平,纳入研究的基本特征如表1。
三、纳入研究的质量评价
两名研究者根据Cochrane系统评价员手册5.1.0版本进行偏倚风险评价,结果如表2所示。
四、Meta分析结果
1.临床妊娠率:纳入的文献中有10篇RCT观察指标包括临床妊娠率,共计1 052 名参与者,GH组528人,对照组524人。对其进行异质性分析结果显示I2=17.4%,P=0.283,提示不存在明显的异质性,因此采用固定效应模型进行Meta分析。Meta分析结果显示,GH组的临床妊娠率高于对照组的临床妊娠率,差异具有统计学意义[OR=1.56,95%CI(1.16,2.10),P=0.003]。根据COH方案进行亚组分析结果所示:长方案亚组中,GH组的临床妊娠率显著高于对照组[OR=1.90,95%CI(1.18,3.05),P=0.008],而拮抗剂方案、微刺激方案和短方案3个亚组的GH组和对照组之间临床妊娠率无显著性差异[拮抗剂方案亚组:OR=1.05,95%CI(0.65,1.68),P=0.849;微刺激方案亚组:OR=1.93,95%CI(0.91,4.09),P=0.085;短方案亚组:OR=4.19,95%CI(0.92,19.13),P=0.064](图2)。
2.获卵数:纳入的文献中有9篇RCT观察指标包括获卵数,共纳入1 014 名参与者,其中GH组504人,对照组510人。对其进行异质性检验发现:I2=90.5%,P=0,异质性明显,采用随机效应模型进行合并,结果显示GH组获卵数显著高于对照组[SMD=0.72,95%CI(0.28,1.16),P=0.001]。根据COH方案进行亚组分析示:微刺激方案、拮抗剂方案和长方案3个亚组GH组的获卵数显著高于对照组[微刺激方案:SMD=1.84,95%CI(1.45,2.23),P<0.05;拮抗剂方案:SMD=0.67,95%CI(0.08,1.26),P=0.027;长方案:SMD=0.58,95%CI(0.32,0.83),P<0.05];而短方案亚组中GH组和对照组间获卵数无显著性差异[短方案:SMD=0.32,95%CI(-0.23,0.87),P=0.25](图3)。
3.MⅡ期卵母细胞数:纳入的文献中共有7篇文献探讨MⅡ期卵母细胞数,共纳入892名参与者,其中GH组441人,对照组451人。对其进行异质性检查发现I2=90.4%,P=0,提示存在异质性,遂采用随机效应模型进行Meta分析。结果发现:GH组的MⅡ期卵母细胞数显著高于对照组[SMD=1.20,95%CI(0.73,1.68),P<0.05]。根据COH方案不同进行亚组分析示:长方案、微刺激方案和拮抗剂方案3个亚组的GH组的MⅡ期卵母细胞数均显著性高于对照组[长方案:SMD=1.33,95%CI(0.81,1.86),P<0.05;微刺激组:SMD=2.17,95%CI(1.76,2.59),P<0.05;拮抗剂组:SMD=0.88,95%CI(0.27,1.49),P=0.005](图4)。
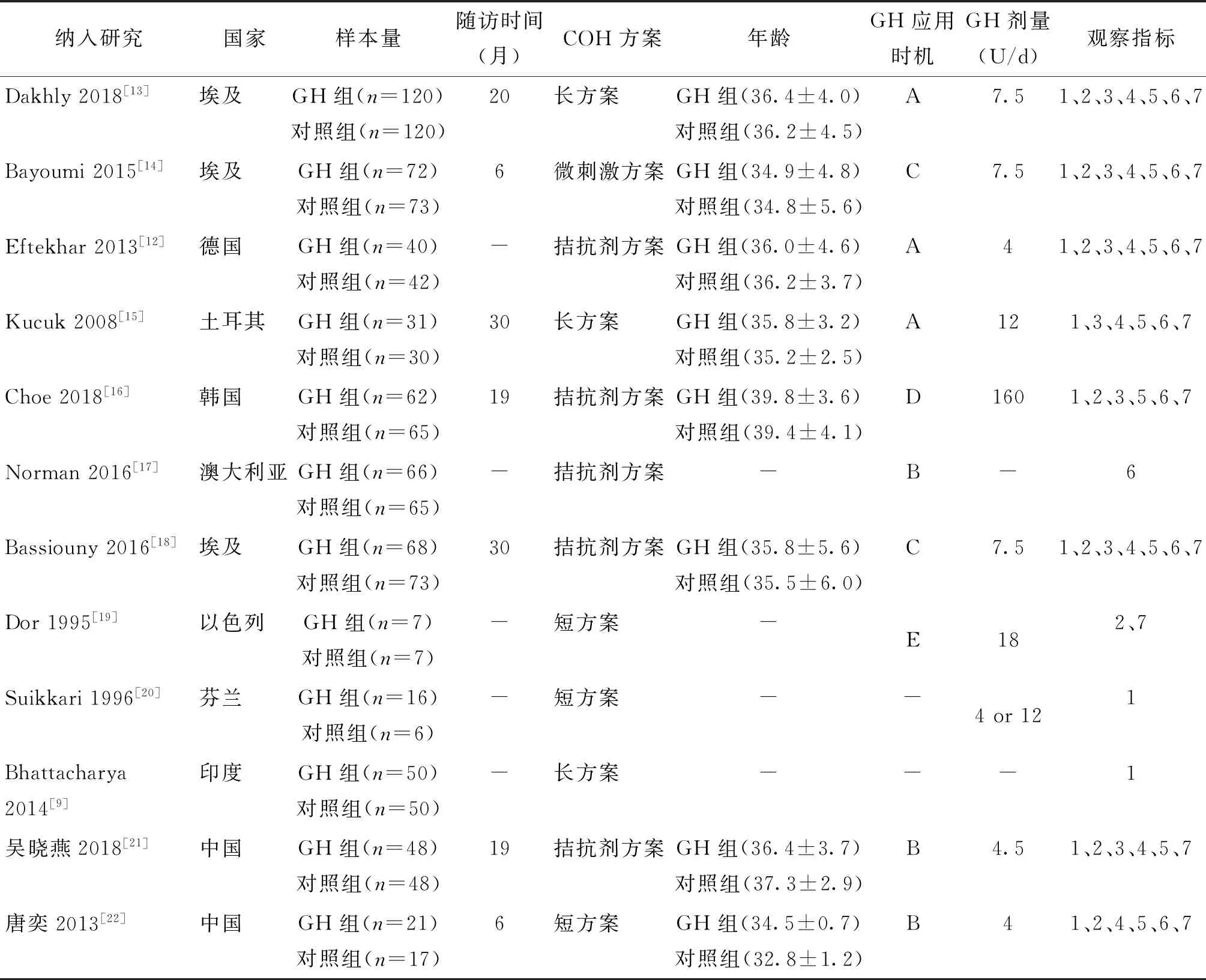
表1 纳入研究文献的一般情况
注:GH应用时机:从上次月经D21到HCG日(A);从月经D2到HCG日(B);从月经D6到HCG日(C);黄体中期、黄体晚期、卵泡期3次应用(D);4次注射(E);未提及(-)。观察指标:临床妊娠率(1);获卵数(2);MⅡ期卵母细胞数(3);Gn天数(4);Gn总剂量(5);移植的胚胎个数(6);HCG日E2水平(7)
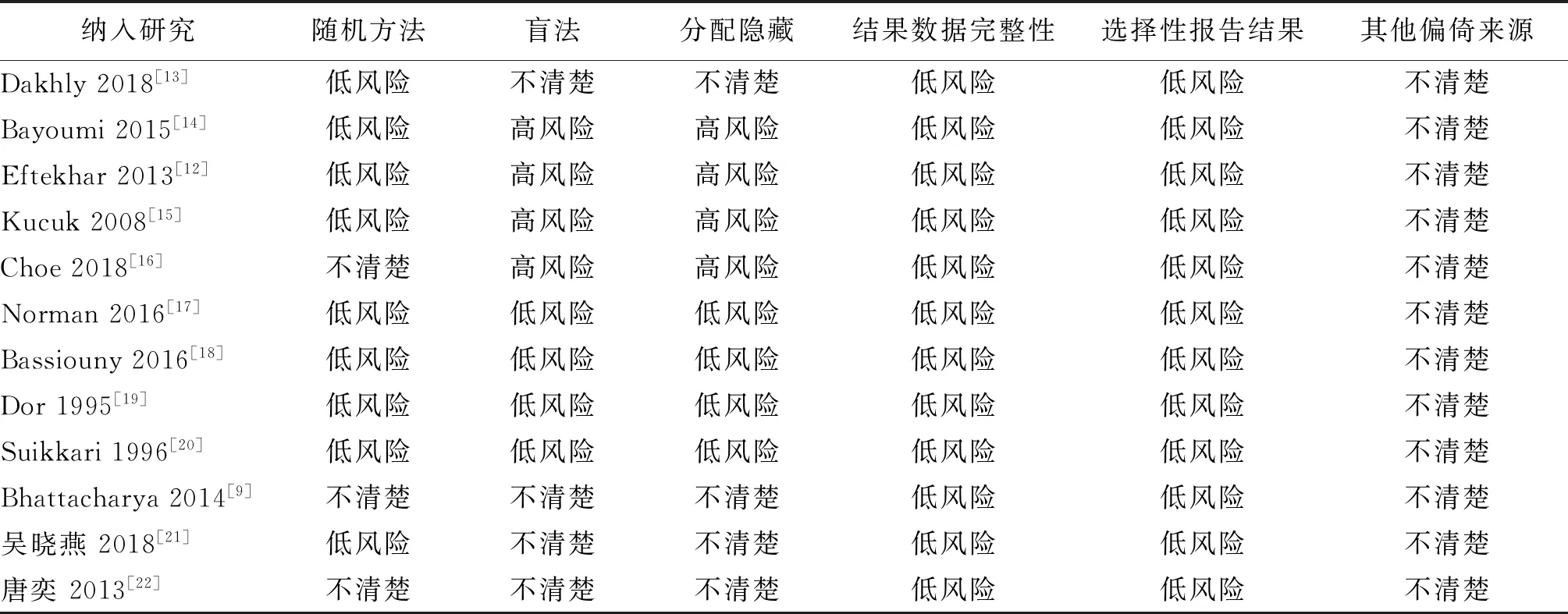
表2 纳入文献的偏倚风险评价表
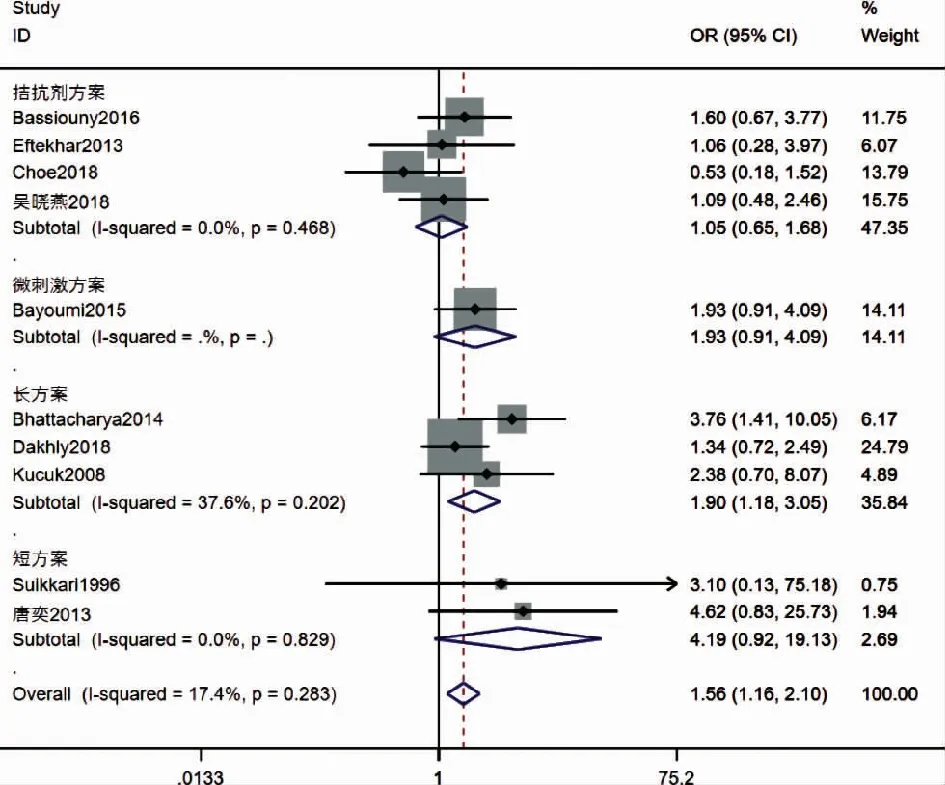
图2 添加GH对临床妊娠率的影响的Meta分析
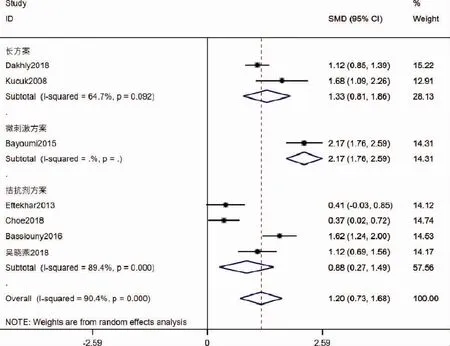
图4 添加GH对MⅡ期卵母细胞个数的影响的Meta分析
4.Gn天数:纳入的文献中共有7篇RCT探讨Gn天数,共纳入803名参与者,其中GH组400名,对照组403人。对其进行异质性检验:I2=79.6%,P=0,提示存在异质性,采用随机效应模型进行数据合并。Meta分析结果提示GH组的Gn天数低于对照组,差异具有显著性[SMD=-0.94,95%CI(-1.28,-0.60),P<0.05]。根据其COH方案进行亚组分析,拮抗剂方案、长方案、短方案和微刺激方案亚组GH组的Gn天数均低于对照组,差异具有显著性意义[拮抗剂方案:SMD=-0.71,95%CI(-1.41,-0.02),P=0.044;长方案:SMD=-1.16,95%CI(-2.03,-0.29),P=0.009;短方案:SMD=-1.00,95%CI(-1.68,-0.32),P=0.004,微刺激方案组:SMD=-1.17,95%CI(-1.52,-0.81),P<0.05](图5)。
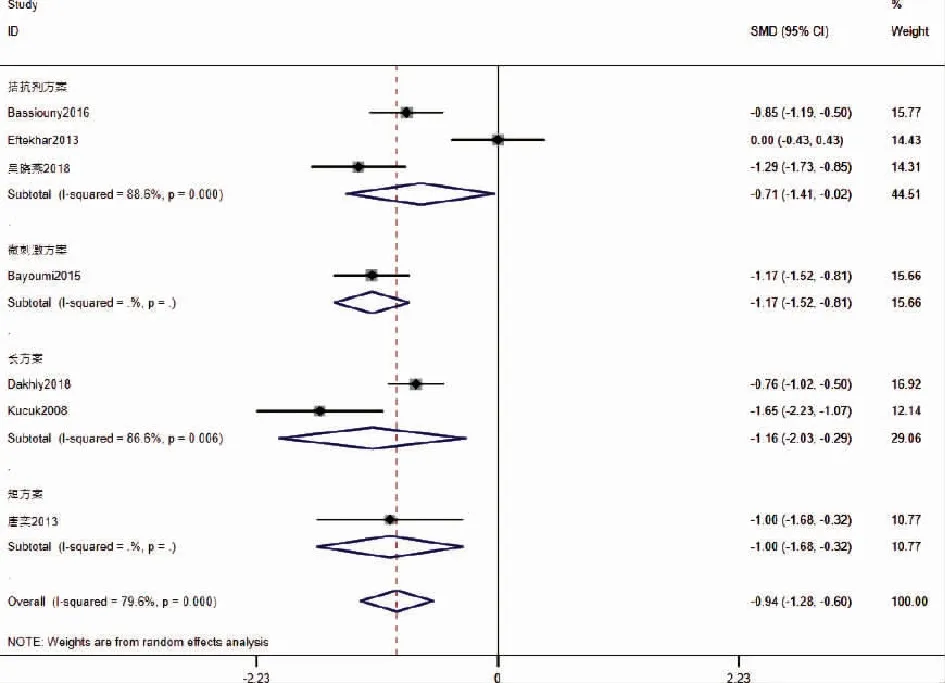
图5 添加GH对Gn天数的影响的Meta分析
5.Gn总剂量:纳入的文献中共有8篇RCT探讨Gn总剂量,共纳入930 名参与者,其中GH组有462名,对照组468名。对其进行异质性检查发现I2=88.3%,P=0,存在异质性,采用随机效应模型进行合并效应量。Meta分析结果提示:GH组Gn总剂量低于对照组,差异具有显著性[SMD=-0.92,95%CI(-1.33,-0.51),P<0.05]。根据COH方案对其进行亚组分析发现:长方案、短方案和微刺激方案亚组GH组的Gn总剂量低于对照组,差异具有显著性[长方案:SMD=-1.50,95%CI(-2.30,-0.71),P<0.05;短方案:SMD=-1.36,95%CI(-2.07,-0.64),P<0.05;微刺激方案组:SMD=-0.78,95%CI(-1.12,-0.45),P<0.05];而拮抗剂方案亚组的GH组和对照组之间Gn总剂量没有显著性差异[SMD=-0.59,95%CI(-1.22,0.05),P=0.07](图6)。
6.移植的胚胎个数:纳入的文献中共有7篇RCT文献探讨移植的胚胎个数,共纳入834名参与者,其中GH组414名,对照组420名。对其进行异质性检验发现I2=91.2%,P=0,具有异质性,故采用随机效应模型进行Meta分析,结果发现:GH组移植的胚胎个数高于对照组,差异具有显著性[SMD=1.06,95%CI(0.55,1.58),P<0.05]。根据超促排卵方案进行亚组分析发现:短方案、微刺激方案亚组中GH组的移植的胚胎个数高于对照组[短方案:SMD=1,95%CI(0.32,1.68),P=0.004;微刺激方案:SMD=1.68,95%CI(1.30,2.06),P<0.05];而长方案和拮抗剂方案亚组的移植胚胎个数无显著性差异[长方案组:SMD=1.58,95%CI(-0.02,3.19),P=0.053,拮抗剂方案组:SMD=0.58,95%CI(-0.17,1.33),P=0.132](图7)。
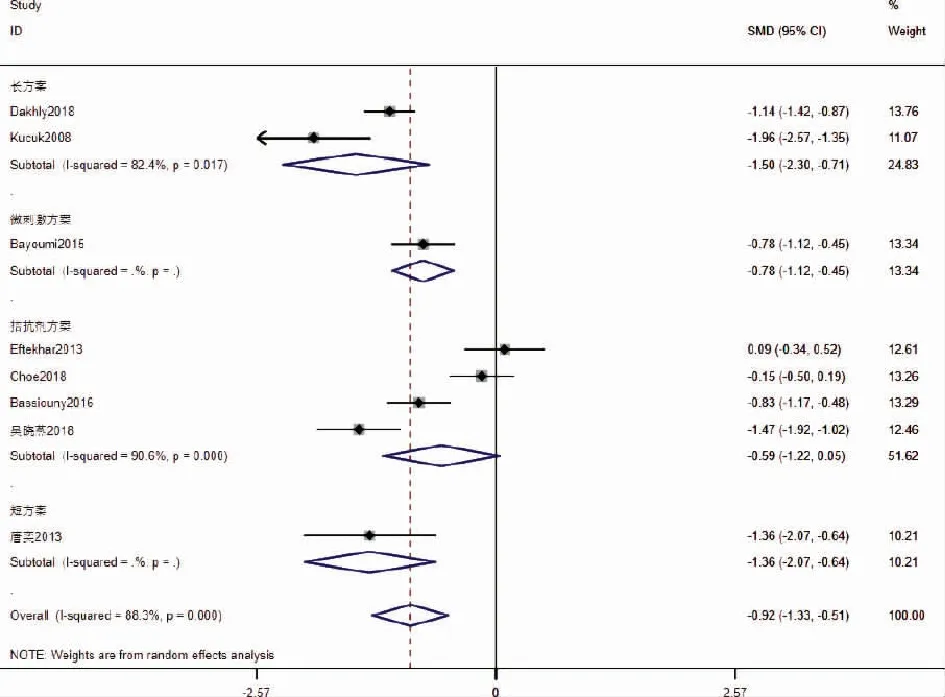
图6 添加GH对Gn总剂量的影响的Meta分析
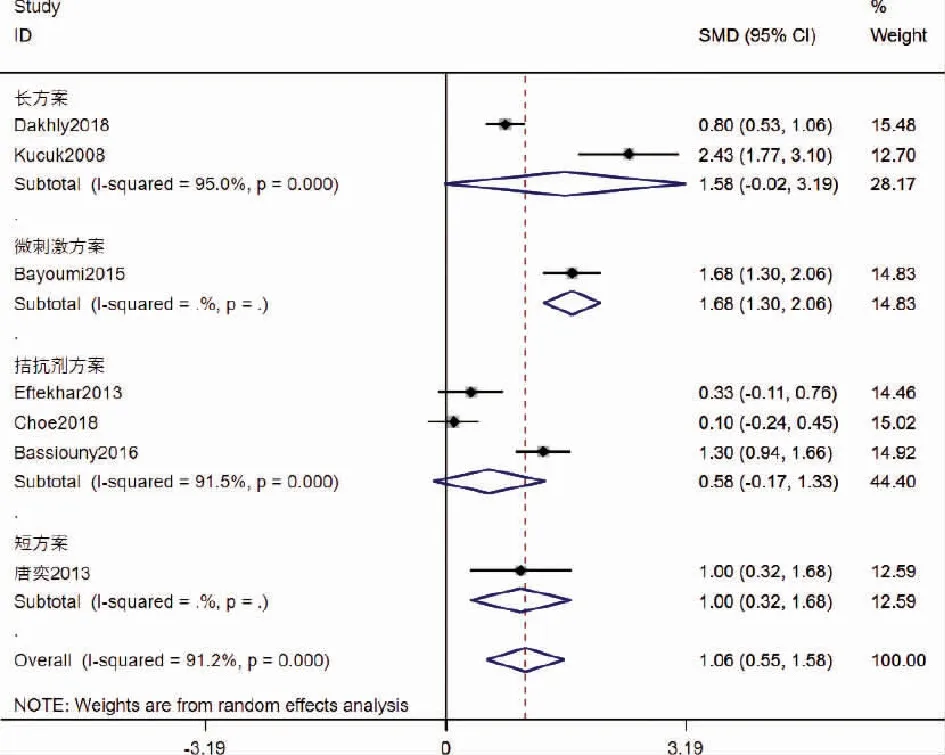
图7 添加GH对移植的胚胎个数的影响的Meta分析
7.HCG日E2水平:纳入的文献中共有9篇文献探讨HCG日E2水平,共纳944名患者,GH组469名,对照组475名。对其进行异质性检验:I2=94.7%,P=0,存在异质性,采用随机效应模型进行Meta分析,结果提示:GH组的HCG日E2水平显著高于对照组[SMD=1.30,95%CI(0.63,1.97),P<0.05]。根据COH方案进行亚组分析示:拮抗剂方案、微刺激方案和长方案3个亚组中GH组的HCG日E2水平显著高于对照组[拮抗剂方案:SMD=1.17,95%CI(0.05,2.28),P=0.04;微刺激方案:SMD=2.79,95%CI(2.33,3.25),P<0.05;长方案:SMD=1.42,95%CI(0.62,2.21),P<0.05];而短方案组中GH组和对照组的HCG日E2水平差异没有显著性[短方案:SMD=0.61,95%CI(-1.22,2.45),P=0.514](图8)。
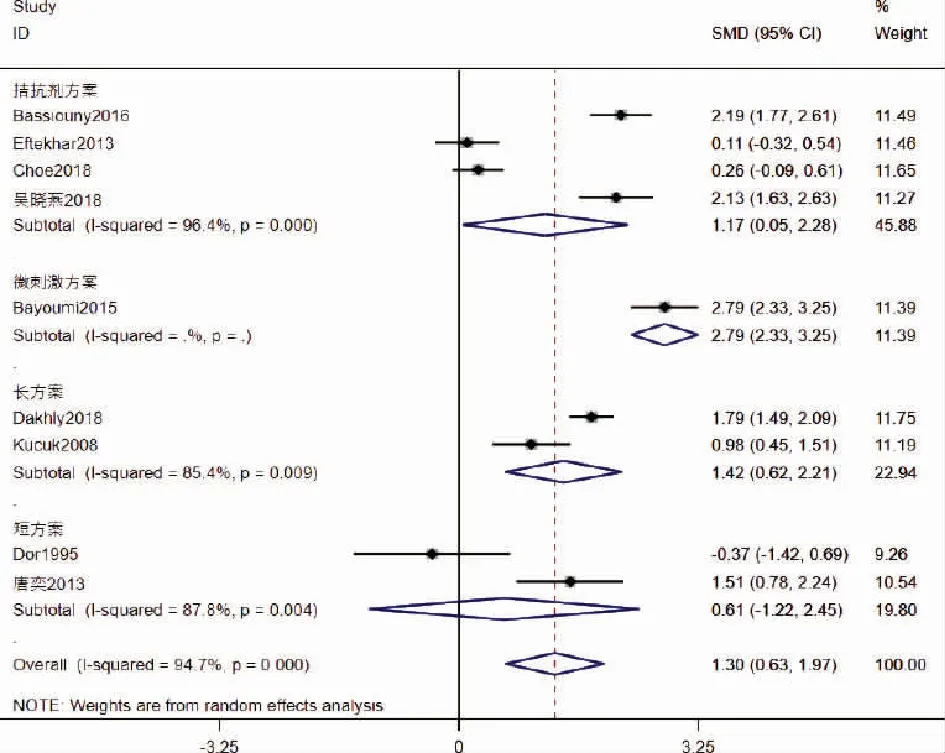
图8 添加GH 对HCG日E2水平的影响的Meta分析
五、敏感性分析和发表偏倚风险评估
为了评估各研究对Meta分析结果的影响,本研究以临床妊娠率为主要指标,采用metaninf的方法进行单个研究的敏感性分析(图9),结果提示:剔除任意一项研究均不会产生显著影响,说明本研究的稳定性较高。以临床妊娠率为主要指标进行发表偏倚评估(图10),漏斗图为对称的漏斗状,提示其存在发表偏倚的可能性小。
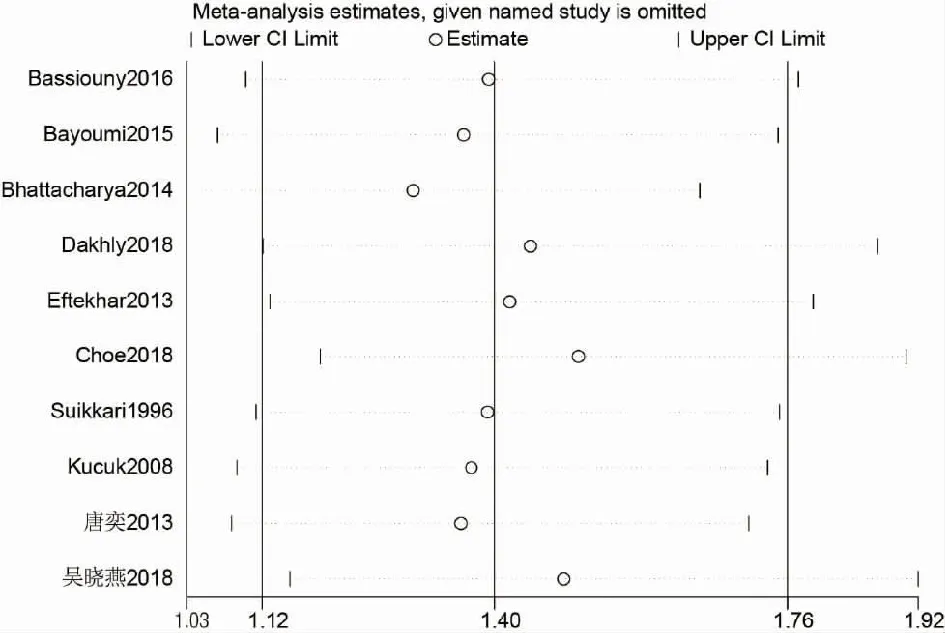
图9 临床妊娠率的metaninf图
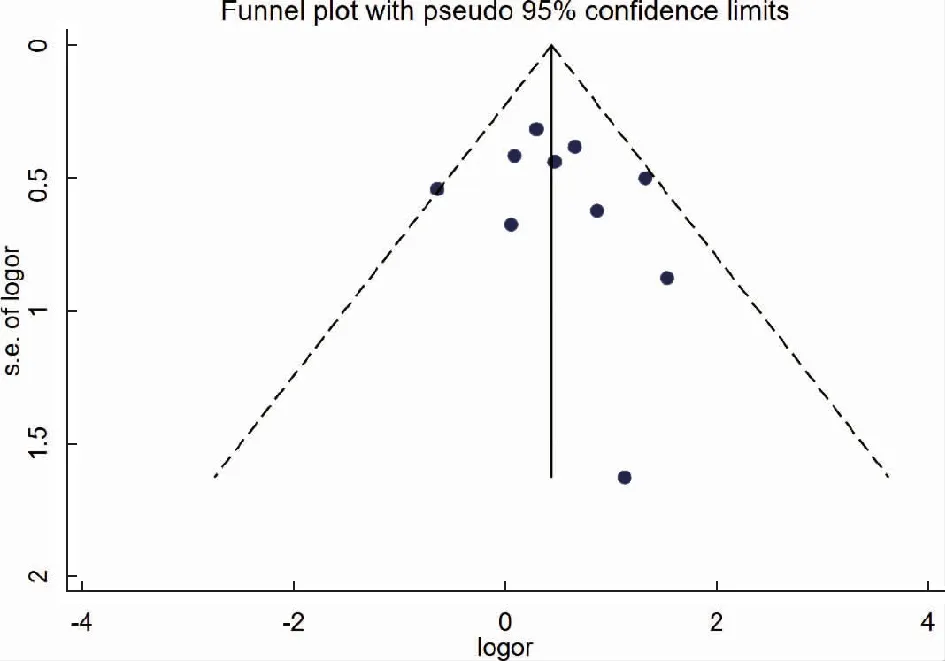
图10 临床妊娠率的漏斗图
讨 论
随着生殖医学的发展,辅助生殖助孕的成功率近年来显著提高,但POR人群辅助生殖助孕成功率仍不理想,是临床医生面对的难题。超促排卵过程中加用GH用于改善POR患者妊娠结局的治疗策略已经被应用二十余年,但直至目前其疗效仍有争议[23]。在动物实验中发现,GH可以促进卵细胞胞浆和胞核的成熟[6],促进卵巢类固醇激素的生成[24],缺乏GH受体和胰岛素样生长因子(IGF)结合蛋白的小鼠在外源性应用促性腺激素过程中卵泡发育受到明显抑制[25]。且在人的研究中,有学者发现:GH可以通过直接作用于卵母细胞发挥作用,也可以通过IGF-1途径[26]提高卵母细胞表面的IGF-1的分泌。IGF-1可以在颗粒细胞和卵泡膜细胞水平上放大促性腺激素的作用,而IGF-1受体在卵母细胞、颗粒细胞和卵泡膜细胞表达,这都提示了GH在卵泡发育过程中有着重要的作用[27]。
尽管生长激素对卵母细胞生长发育起着重要作用,目前仍有学者研究发现POR患者加用GH对其妊娠结局没有显著性影响。Duffy等[28]2010年的系统评价共纳入10篇研究,纳入440名POR患者,最终Meta分析的结果表明:POR患者超促排卵过程中添加GH在不增加其不良反应的情况下可以提高其临床妊娠率和活产率;Yu等[29]2015年的Meta分析共研究了6篇RCT研究和5篇CCT研究,结果发现GH组的HCG日E2水平、2PN卵母细胞数和获卵数显著高于对照组,但着床率和临床妊娠率两组没有显著性差异。本研究共纳入13篇RCT研究,纳入1 279 名POR患者,对纳入的文献进行偏倚风险评估后发现文献质量普遍高,偏倚风险较小,且纳入的研究较之前多,结果更为可信。本Meta分析结果表明,POR患者在辅助生殖助孕过程中加用GH 可以显著提高其临床妊娠率、获卵数、MⅡ期卵母细胞数、移植的胚胎个数和HCG日E2水平,降低Gn天数和Gn用量。
本文中对纳入的文献进行亚组分析,结果发现:长方案亚组GH组的临床妊娠率、获卵数、MⅡ期卵母细胞数、HCG日E2水平、Gn天数、Gn总剂量与对照组有显著性差异;微刺激方案亚组GH组的获卵数、MⅡ期卵母细胞数、HCG日E2水平、Gn天数、Gn总剂量、移植的胚胎个数与对照组具有显著性差异;而短方案和拮抗剂方案组亚组GH组和对照组观察指标少有显著性差异,因此我们推测长方案和微刺激方案超促排卵过程中加用GH可以改善妊娠结局。
本文存在的不足:(1)最新的POR诊断标准制定于2011年[2],在此之前的文献POR的诊断标准与之可能不同,可能产生偏倚;(2)纳入的文献部分未明确给出GH的给药时机和给药剂量,无法根据给药方式和给药剂量进行亚组分析;(3)纳入的研究在研究过程中未能对其他可能影响卵巢反应性的因素[如抗苗勒管激素(AMH)、年龄、基础窦卵泡数(AFC)等]进行亚组分析;(4)受语种、国家等因素限制,本文只检索了中文和英文文献,因此可能存在发表偏倚。
综上所述,超促排卵过程中添加GH可以显著提高POR患者的临床妊娠率,但该结论仍需高质量的研究予以佐证。

