盆底康复治疗在不同分娩方式女性中的治疗效果分析
付鑫,赵卫,张群锋
(南华大学附属第二医院妇产科,衡阳 421000)
在已生育女性中,盆底疾病的存在十分普遍,影响女性的自身感觉及生活质量,并且增加了自身及社会的经济负担[1]。盆底疾病在世界范围得到了妇产科医生的广泛关注。研究表明妊娠及分娩是导致盆底疾病的两个独立危险因素[2]。有研究发现剖宫产可能保护盆底肌肉避免损伤,可能是盆底疾病发生的保护因素,但是在产褥期后这种保护作用显得非常有限[3]。那么不同的分娩方式对盆底肌群的损伤程度如何?盆底康复治疗是否能有效恢复盆底肌群功能?本研究通过分析产后6~8周的不同分娩方式产妇盆底肌群肌力和肌电位以及盆底康复治疗后两者差异性比较,来探究不同分娩方式对盆底功能损伤的差异及盆底康复治疗的作用。
一、资料和方法
1.研究对象:选取2017年6月至2018年6月于我院产后康复中心盆底筛查诊断为盆底功能障碍的初产妇。纳入标准:第一次足月分娩患者,新生儿体重为2 500~4 000 g;既往无妇科手术史,不存在神经肌肉病变;妊娠期无糖尿病;患者认知功能良好,依从性好。
共纳入患者94例,按照分娩方式分为自然分娩组(47例)和剖宫产组(47例),其中剖宫产患者均因胎位不正在临产前行剖宫产。
2. 研究方法:本研究根据《中国妇女盆底功能障碍防治项目培训教材》,采用PHEXIN USB 4神经肌肉刺激治疗仪(VIVALTIS,法国)进行筛查及治疗。产妇于产后6~8周恶露完全干净后进行盆底肌群肌力及肌电位检查:肌力检查共分6级即0~5级,其中5级为正常;肌电位检查结果为0~25 UV,正常值为25~30 UV。随后接受一个疗程的治疗(共12次),每周进行2次治疗,每次30 min,根据患者的耐受度调节电流的强度,通过电刺激和生物反馈完成训练。疗程结束后进行盆底肌群肌力及肌电位测试,评估训练效果,肌力升高2级以上为有效。
3. 统计学处理:采用SPSS 22.0进行统计分析。一般资料比较采用t检验,等级资料因呈偏态分布,表述为中位数(四分位间距)[M(P25,P75)],采用秩检验进行比较;计数资料采用卡方检验。P<0.05为差异有统计学意义。
二、结果
1. 患者一般资料比较:两组患者平均年龄为30.83岁(21~44岁),其中剖宫产组平均年龄(31.72±5.33)岁,自然分娩组(29.94±4.94)岁,年龄组间比较无统计学差异(P>0.05)。两组患者新生儿体重比较亦无统计学差异(P>0.05)(表1)。

表1 两组患者一般资料比较(-±s)
2. 不同分娩方式患者盆底康复治疗效果分析:两组患者盆底康复治疗后均获得不同程度的盆底肌力改善,有效率85.11%~95.75%,组间比较无统计学差异(P>0.05)(表2)。
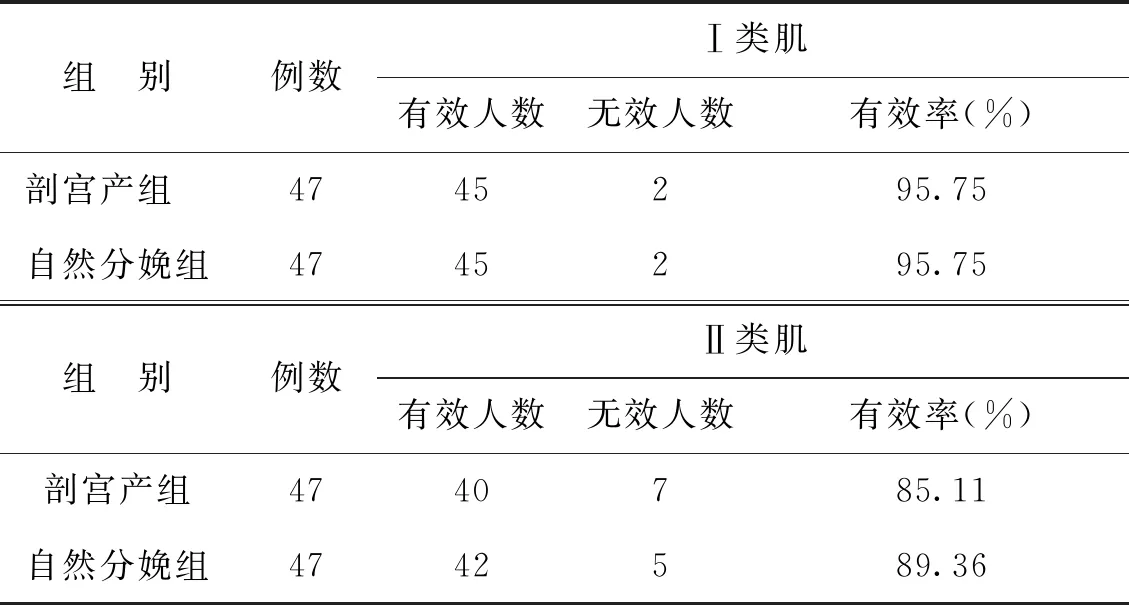
表2 盆底康复治疗效果比较
治疗前剖宫产组Ⅰ类肌群肌力显著高于自然分娩组(P<0.05),而Ⅱ类肌群肌力与自然分娩组比较无统计学差异(P>0.05);治疗前剖宫产组肌电位显著高于自然分娩组(P<0.05)。治疗后两组Ⅰ、Ⅱ类肌群肌力及肌电位均显著高于治疗前(P<0.05),且治疗后剖宫产组Ⅰ、Ⅱ类肌群肌力及肌电位均显著高于自然分娩组(P<0.05)(表3、表4)。
三、讨论
妊娠与分娩是女性一生中非常重要的事情,许多研究表明妊娠和分娩会对盆底功能造成影响,这种影响主要表现为妊娠和分娩会增加患者盆底功能紊乱(pelvic floor disorders,PFD)的风险。PFD包括尿失禁(urinary incontinence,UI)、便失禁(fecal incontinence,FI)和盆底器官脱垂(pelvic organ prolapse,POP)[4]。妊娠与分娩对于PFD的发生是两个相对独立的因素[5]。盆底肌群在妊娠过程中经历很多生理变化,在分娩过程中遭受很多损伤。这些损伤可能是今后出现PFD和泌尿系统症状的原因[6]。目前关于妊娠和分娩如何造成盆底损伤的生理机制尚未明确,这一领域中还存在许多需要回答的问题,最重要的是,现在的文献多不能将妊娠对盆底的影响和分娩对盆底的影响区分开来。本研究严格控制入组人群,纳入患者均为第1次足月分娩,且剖宫产孕妇均未临产。可排除不同试产时间对研究结果的干扰,更能体现不同分娩方式对盆底肌群损伤的差异及治疗效果的区别。
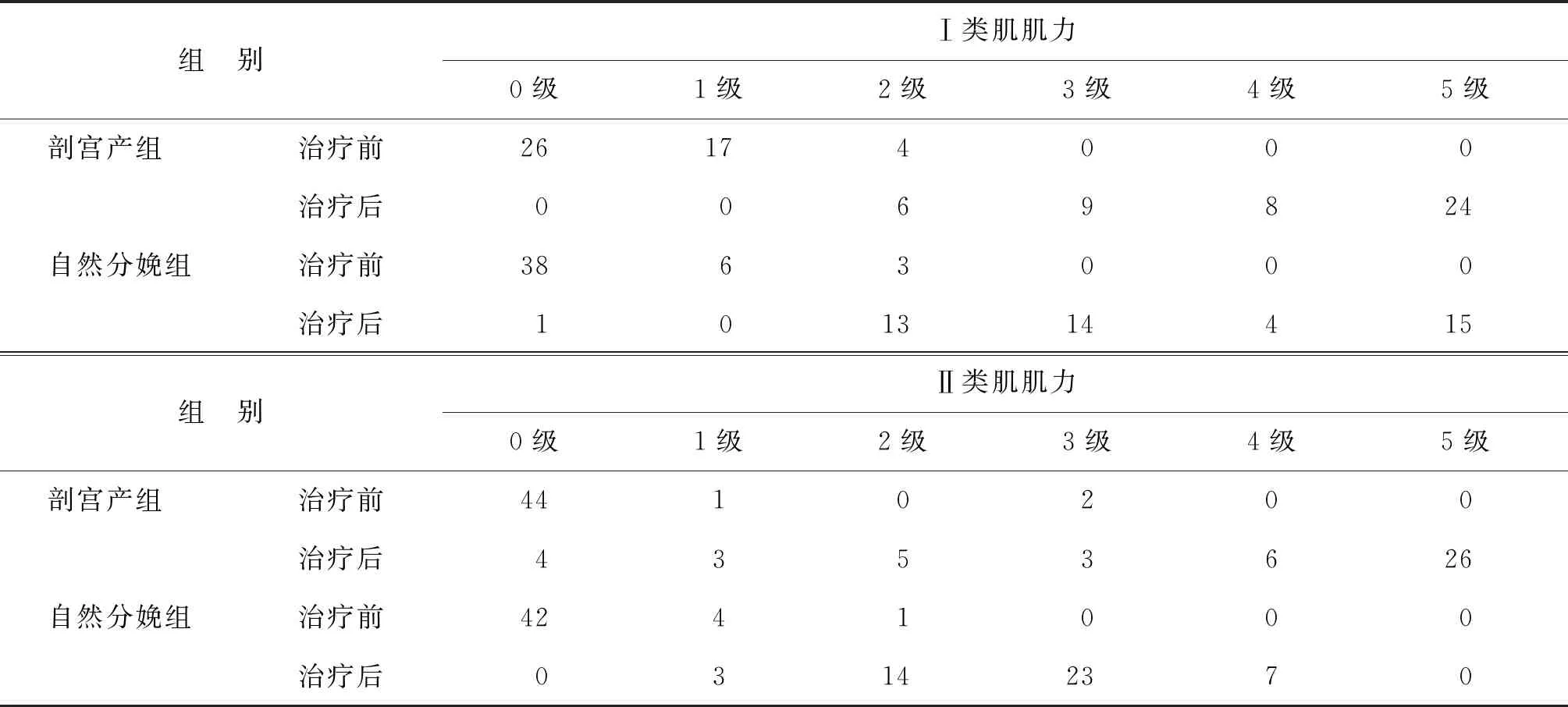
表3 盆底康复治疗前后各组肌力人数分布(n)

表4 两组患者盆底肌肌力及肌电位比较[M(P25,P75),n=47]
注:与剖宫产组比较,*P<0.05;与治疗前比较,#P<0.05
盆底功能训练是通过盆底肌群进行自主性收缩锻炼,提高盆底肌群收缩力,同时延长肌肉收缩持续时间,进而减少盆底组织器官移位或功能异常。生物反馈电刺激是通过电刺激来提高神经肌肉的兴奋性,同时唤醒部分因妊娠及分娩期间受压而导致功能暂停的神经细胞,促进神经细胞自主功能的恢复,进而有效控制以往不良的盆底肌肉收缩[7]。
盆底肌肉纤维分为Ⅰ类肌纤维和Ⅱ类肌纤维。Ⅰ类肌纤维属于盆腹腔支持系统,功能特点为强直收缩,收缩时间长且持久,不易疲劳;Ⅱ类肌纤维属于盆腹腔运动系统,功能特点为阶段性收缩,快速短暂,易疲劳。Ⅱ类肌群肌力异常,临床表现为阴道松弛,性功能障碍。Ⅰ类肌群肌力异常,临床表现为阴道松弛、性功能障碍、阴道前后壁膨出、子宫轻度脱垂、腹压突然增加时尿失禁等。肌电位代表肌细胞活跃度,肌电位越高代表参与收缩的肌纤维越多,即神经功能损伤越小。
本研究显示,自然分娩组与剖宫产组在产后6~8周检查盆底功能时,两组Ⅱ类肌群肌力均低于正常,说明无论自然分娩或剖宫产,均对Ⅱ类肌造成了损害,若未得到有效康复则可能导致阴道松弛、性功能障碍。自然分娩组与剖宫产组产后6~8周检查Ⅰ类肌有明显差异,且剖宫产组肌力显著高于自然分娩组(P<0.05)。说明剖宫产对Ⅰ类肌损伤程度较轻,而自然分娩对Ⅰ类肌损伤程度较重,更容易出现子宫脱垂、阴道前后壁膨出、尿失禁等。在经过一个疗程的治疗后,剖宫产产妇各项肌力均高于自然分娩产妇,说明自然分娩对盆底肌群造成的损害更加严重,即使经过治疗后仍不易恢复。有研究表明,第二产程较长或者胎儿较大的产妇神经损伤的可能性较大[8],自然分娩可能会导致盆底部分神经功能丧失,少数情况下甚至是比较严重的丧失。本研究显示,自然分娩产妇初次筛查肌电位时低于剖宫产产妇,在治疗后虽有所改善,但仍处于较低水平,说明自然分娩对盆底肌神经功能损害高于剖宫产产妇,且不易恢复。肌电位结果与肌力结果相一致,可从侧面反映肌力的强弱。治疗后,两组产妇Ⅰ类肌肌力、Ⅱ类肌肌力及肌电位均较治疗前明显提高,说明盆底康复治疗通过电刺激能够激活受损的神经细胞,增强盆底肌肉收缩力,在产后产妇的盆底功能改善方面有较强的恢复功能。
盆底肌肉在正常情况下起到支撑卵巢、子宫、尿道等盆腔脏器的功能,通过盆底肌电功能检测可有效评估盆底功能障碍程度及预后情况。在过去,大部分重症盆底功能障碍的患者通过手术重建盆底结构,消除症状。但随着科技的进步,通过盆底肌肉的电刺激、物理训练等物理方法亦能达到满意的治疗效果。与手术治疗比较而言,盆底康复治疗创伤小、无并发症、费用低[9]。因此,盆底康复治疗可作为早期盆底功能障碍治疗的首选方案。
虽然各项检查表明剖宫产对盆底功能损害低于自然分娩,但并不意味着我们就需要提倡剖宫产,毕竟剖宫产对产妇带来的手术风险及术后风险远远高于盆底功能障碍带来的弊端。所有我们在鼓励自然分娩的同时全面开展早期盆底康复治疗工作,为女性生产后的健康给予更全面的保护。

