永康市全面二孩政策实施后单胎初产妇分娩情况研究
吴燕,吕美丹
(浙江省永康市妇幼保健院,永康 321300)
为了完善人口战略,我国2015年启动了全面二孩政策,并于2016年1月1日在全国各地全面实施。随着生育政策的调整,单胎初产妇选择分娩方式的意愿也发生了变化。有研究发现二孩政策前初产妇剖宫产率由49.3%下降至二孩政策后的44.4%[1]。本研究对政策实施前后单胎初产妇资料进行比较,旨在了解政策实施前后单胎初产妇剖宫产率、剖宫产指征及妊娠结局的变化趋势,为政府部门制定降低剖宫产率的措施提供科学依据。
资料与方法
一、资料来源
目前,永康市提供助产技术服务的医院有三乙综合医院1家,三乙妇保院1家,二乙综合医院2家,私人综合医院1家,共5家;分布在永康市区的4家,乡镇的1家。本研究收集在永康市所有助产医院分娩的单胎初产妇为研究对象。其中,全面二孩政策实施前(2015年1月至6月)分娩的2 221例单胎初产妇为政前组,政策实施后(2017年1月至6月)分娩的2 187例单胎初产妇为政后组,共4 408例。比较两组孕产妇年龄分布、分娩孕周、分娩方式、妊娠结局等。并以年龄30岁为界分成两个亚组,比较各亚组间剖宫产率情况。
二、研究方法
1. 资料收集:借助永康市孕产妇保健信息电子化管理系统,收集产妇的基本信息、分娩方式和不良妊娠结局等。剖宫产者再筛选剖宫产指征,针对个别指征不详者,通过各助产医院孕产妇信息质控员调阅“术前小结”记录的剖宫产指征进行完善。永康市孕产妇保健信息电子网络化管理自2009年开始运行至今已近十年,经过不断地改进与完善。同时,为保证信息来源详实可靠,卫生行政主管部门要求各围产保健单位专人负责录入,并定期开展质控。
2. 剖宫产指征分类:(1)母胎因素:羊水过少、肝内胆汁淤积征、胎儿生长受限、产道异常等病例较少者;(2)社会因素:产妇要求、无医学剖宫产指征者;(3)胎位异常:臀位、横位、先露异常;(4)胎儿窘迫;(5)头盆不称:含阴道试产前及试产后所诊断的;(6)产程异常:潜伏期延长、活跃期停滞、第二产程延长;(7)巨大儿;(8)妊娠并发症:妊娠期高血压、子痫前期、子痫、前置胎盘、胎盘早剥等。
3. 评价指标:参照人民卫生出版社《妇产科学》第8版相关标准。剖宫产率=剖宫产例数/分娩总数×100%;指征别剖宫产率=某一指征剖宫产例数/分娩总数×100%;产后出血:胎儿娩出后24 h内失血量超过500 ml,剖宫产时超过1 000 ml;新生儿窒息:出生后1分钟Apgar评分≤7分;早产儿:孕龄<37周出生儿;低体重出生儿:新生儿出生体重<2 500 g;巨大儿:新生儿出生体重≥4 000 g。
三、统计学分析

结 果
一、两组一般情况及剖宫产率比较
政前组2 221例单胎初产妇中经阴道分娩1 489例(67.04%),剖宫产732例(32.96%),平均年龄(24.42±3.96)岁,分娩孕周(38.71±1.77)周。政后组2 187例单胎初产妇中经阴道分娩1 533例(70.10%),剖宫产654例(29.90%),平均年龄(24.43±4.33)岁,分娩孕周(38.95±1.66)周。全面二孩政策实施后政后组的剖宫产率显著低于政前组(P<0.05) (表1)。政策实施前后,年龄≥30岁剖宫产率均大于年龄<30岁组,且差异有统计学意义(P<0.01)(表2)。

表1 政前组与政后组一般情况及剖宫产率比较[(-±s),n(%)]
注:与政后组比较,*P<0.05
二、两组患者指征别剖宫产率比较
政后组社会因素、巨大儿的指征别剖宫产率显著低于政前组(P均<0.05),其中社会因素的指征别剖宫产率下降最为显著,从6.62%下降到2.61%。政后组母胎因素、产程异常、妊娠并发症的指征别剖宫产率较政前组有所下降,但尚无显著性差异(P均>0.05)。政后组胎儿窘迫的指征别剖宫产率显著高于政前组(P<0.05)。政前组指征别剖宫产率居前3位的依次是社会因素、胎儿窘迫和胎位异常;政后组指征别剖宫产率居前3位的依次是胎儿窘迫、胎位异常和头盆不称(表3)。
三、两组患者不良妊娠结局比较
政后组较政前组低出生体重儿、早产儿发生率有所增高,但差异均无统计学意义(P>0.05);政后组较政前组新生儿窒息、巨大儿、产后出血发生率有所下降,但差异亦无统计学意义(P>0.05)。

表2 政前组与政后组不同年龄段剖宫产情况[n(%)]
注:与政后组比较,*P<0.05;与同组<30岁亚组比较,#P<0.01
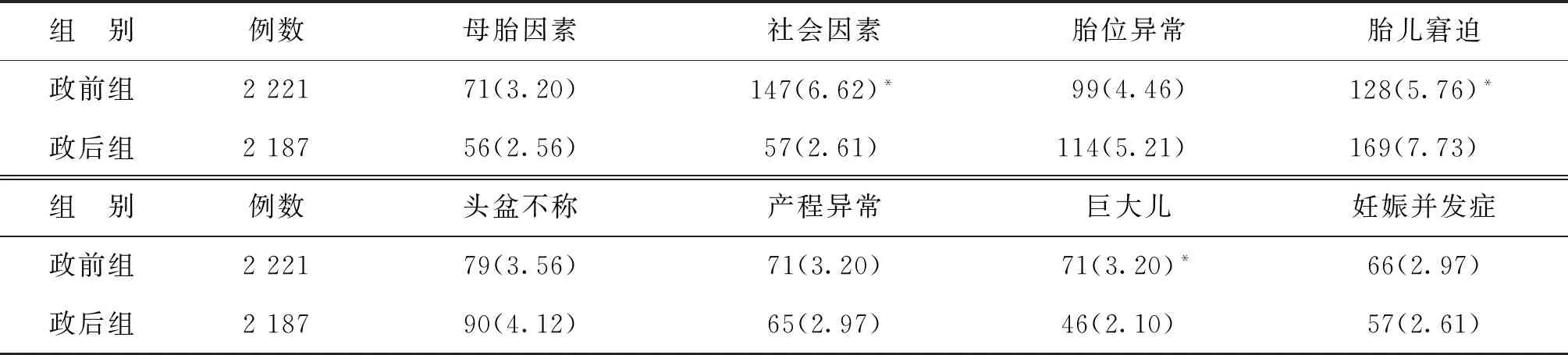
表3 政前组与政后组指征别剖宫产率比较[n(%)]
注:与政后组比较,*P<0.05

表4 政前组与政后组不良妊娠结局比较[n(%)]
讨 论
剖宫产是解决难产、保障母婴安全的一项产科手术,医学界对剖宫产存在的风险及其带来的近远期并发症已达成共识,高剖宫产率一直是社会关注的热点问题之一。美国剖宫产率在1996年至2009年从21%上升到32.9%[2]。世界卫生组织(WHO)的研究资料显示,2007年至2008年我国的剖宫产率高达46.2%,高居亚洲首位[3]。这引起了我国政府和产科工作者的高度重视,层层下达控制剖宫产率的指标,广泛开展广播、电视、健康知识讲座、孕妇学校课堂等多种形式的宣传。国内湖北省、浙江桐乡、石家庄市等地多项研究结果显示:2010年剖宫产率开始呈下降趋势[4-6],肖喜荣等[7]报道2016年上海市剖宫产率为38.3%。本研究结果显示永康市政后组单胎初产妇剖宫产率29.90%,仍远高于WHO制定的剖宫产率15%的目标[8]。同时本研究显示,无论政前组还是政后组,30岁以上的剖宫产率均高于30岁以下产妇的剖宫产率,这与国内其他报道[9-10]一致。因此要重点加强30岁以上孕产妇促进自然分娩的宣教,更有利于降低剖宫产率。
剖宫产率下降的主要原因是社会因素指征别剖宫产率下降。社会因素剖宫产的原因主要包括:孕产妇心理紧张;害怕分娩疼痛;受封建迷信思想的影响选择分娩吉日;存在攀比心理,觉得剖宫产高档;担心阴道分娩会造成阴道松弛等。2007年至2008年我国的剖宫产率高达46.2%,其中11.7%是无医学指征的[3]。有研究显示2009年上海市剖宫产指征中社会因素占34.9%[11]。本研究结果显示社会因素剖宫产率政前组6.62%,政后组2.61%,低于肖喜荣等[7]研究报道的2016年社会因素剖宫产率(4.07%),但仍高于Barber等[12]报道的耶鲁大学纽黑文医院2009年的社会因素剖宫产率(0.7%)。目前社会因素剖宫产率下降的主要原因有:首先是政策变换,二孩政策的全面放开让许多家庭均计划生育第二胎,初产妇会因此选择阴道分娩[1]。其次是促进自然分娩的宣传和有关技术的推广,如自然分娩知识讲座、分娩球操训练;无痛分娩的开展也促进了阴道分娩:研究显示,无痛分娩有利于降低剖宫产率,特别是降低社会因素指征的剖宫产率[13-15];并且阴道助产技术团队的强大支持也是一个有利因素。第三是医患双方均已认识到剖宫产的弊端,双方对剖宫产的选择更加理智。巨大儿指征剖宫产率由政前组的3.20%下降至政后组的2.10%,主要原因有二孩政策背景下单胎初产妇倾向于阴道分娩,同时通过健康宣教、孕期营养评估及个性化的孕期指导,有效进行孕期体重管理,减少了巨大儿的发生。
本研究显示,胎儿窘迫和胎位异常也是剖宫产的主要指征。政前组指征别剖宫产率居前3位的依次是社会因素、胎儿窘迫和胎位异常;政后组指征别剖宫产率居前3位的依次是胎儿窘迫、胎位异常和头盆不称。本研究中胎儿窘迫指征别剖宫产率在政前组为5.76%,在政后组为7.73%。2013年中国大陆剖宫产状况大数据调查结果显示:胎儿窘迫为指征的剖宫产占第2位,占产妇总数的6.8%,远高于2013年美国资料显示的2.8%[16]。胎心监护的广泛使用提高了胎儿窘迫的诊断率,降低了围产儿死亡率。但也存在过度诊断的可能,医师怕引起纠纷,患者不愿承担风险,最终选择剖宫产。胎儿窘迫的诊断受主观因素影响较大[12],因此建议不断强化学习电子胎心监护结果的判读和胎儿窘迫的诊断,对可疑的胎儿窘迫要结合B超、化验、胎动监测等综合分析,反复复查慎重决定后再行剖宫产,本研究形成的意见将提交至永康市围产保健协作组,由各位专家组织讨论,希望形成统一标准,以指导临床诊断,对降低剖宫产起到有益作用。胎位异常的剖宫产指征中,绝大多数为臀位。目前,由于医患关系紧张等因素而放宽臀位的剖宫产指征。因此建议在孕期加强胎位异常的管理,目前已有单位开展臀位外倒转术,同时临产后要认真评估,充分试产有望降低剖宫产率。
本研究中,政前组与政后组之间不良妊娠结局比较差异无统计学意义,剖宫产率的降低对不良妊娠结局无明显影响。
但本研究亦存在不足之处,因为本研究为一项回顾性研究,且数据来源仅限于永康县级市,各助产医院对剖宫产指征掌握的差异性,可能会对研究结果产生一定影响。
综上所述,永康市全面二孩政策实施后单胎初产妇剖宫产率有明显下降,且对妊娠结局无明显影响,但仍远高于WHO制定的剖宫产率15%的目标要求。30岁以上的产妇剖宫产率高于30岁以下产妇,需重点针对30岁以上的人群进行剖宫产利与弊的健康宣教,营造自然分娩好的良好社会氛围。同时,卫生主管部门需完善全市统一的胎儿窘迫、头盆不称等剖宫产指征的评判标准,提高产科规范化管理,有利于进一步降低剖宫产率。

