子宫肌瘤合并糖尿病的围手术期处理研究
李桂元
[摘要] 目的 分析子宫肌瘤合并糖尿病的围手术期处理要点,评价处理改进效果。方法 2017年1—12月,医院共收治子宫肌瘤合并糖尿病手术患者62例,纳入对照组,常规处理。2018年1—12月,医院共收治子宫肌瘤合并糖尿病手术患者60例,纳入观察组,制定落实改进对策。 结果 观察组手术日平均血糖高于对照组、术后48 h血糖不稳定指数低于对照组,差异有统计学意义(P<0.05)。观察组高低血糖发生率、并发症合计发生率低于对照组,差异有统计学意義(P<0.05)。 结论 子宫肌瘤合并糖尿病的围手术期处理改进措施提升了处理质量,降低了并发症发生风险,使血糖更为稳定。
[关键词] 子宫肌瘤;糖尿病;围手术期
[中图分类号] R59 [文献标识码] A [文章编号] 1672-4062(2019)05(b)-0034-02
糖尿病史子宫肌瘤患者常见合并基础疾病,多见于超重女性,糖尿病危害较大,会增加感染等手术并发症发生风险,围术期做好糖尿病的处理非常关键。为进一步提升子宫肌瘤合并糖尿病的围手术期处理质量,医院尝试进行护理质量改进,现报道如下。
1 资料与方法
1.1 一般资料
2017年1—12月,医院共收治子宫肌瘤合并糖尿病手术患者62例,纳入对照组,年龄(43.2±4.6)岁。手术类型:肌瘤剔除术50例,子宫切除术12例。手术时间(58.4±12.5)min。均为微创内镜手术。ASA分级:Ⅰ级2例,Ⅱ56例,Ⅲ~Ⅳ级4例。2018年1—12月,医院共收治子宫肌瘤合并糖尿病手术患者60例,纳入观察组,年龄(41.0±6.4)岁。手术类型:肌瘤剔除术51例,子宫切除术9例。手术时间(59.7±11.4)min。均为微创内镜手术。ASA分级:Ⅰ级2例,Ⅱ54例,Ⅲ~Ⅳ级4例。两组对象年龄、手术类型、手术使劲、ASA分级等临床资料差异无统计学意义(P>0.05)。
1.2 方法
1.2.1 对照组 常规围术期处理,术前监测血糖,常规使用降糖药物控制血糖,血糖未获得控制的对象,给予胰岛素、降糖药物控制血糖,直至血糖达标,复合手术条件后再开始手术。术后每隔2~4 h检测血糖,进行动态血糖分析,术后根据血糖的波动情况,给予胰岛素,将血糖控制控制在正常范围内。基本要点:轻型、普通肌瘤剔除手术,且头盖骨饮食或口服降糖药物血糖控制(6.0~8.9 mmol/L),手术对糖尿病影响较小,除监测血糖外,一般无需特殊处理,病情较严重的对象,考虑采用胰岛素。所有对象空腹血糖控制在7.25~8.34 mmol/L、24 h尿糖搞定了5~10 g、无酮症以及酸中毒才可以手术。
1.2.2 观察组 在对照组基础上,进行围手术期处理质量改进。主要内容如下。
(1)围术期处理策略的改进:内分泌科医生、护士与妇科医护人员组建质控小组,共同讨论围术期处理策略,进行详细的糖尿病及其并发症的评估、检测胰岛素功能等指标。评估手术相关的并发症发生风险,分析大血管并发症、糖尿病足、糖尿病视网膜损害、周围神经病变等并发症现状,制定一系列的改进对策。
(2)术前处理:①无论糖尿病的严重程度,都严格的术前处理,将血糖、尿糖控制在啊合理水平,择期时间>1周,通过1周以上的时间进行血糖调节,每日摄入250~400 g糖类储备糖原,手术日禁食每日100~150g葡萄糖,将血糖控制在7.25~8.34 mmol/L、尿糖“±”~“+”之间。②合理的胰岛素使用,至少正规使用胰岛素3日,以控制夜间、清晨高血糖,术前3 d停用长效口服降糖药,改为短效口服降糖药,综合控制血糖。③重视提升患者的依从性,考虑到绝大多数患者都在术前3 d来院,术前7 d到术前3 d居家,需进行依从性的管理,由糖尿病围术期处理小组,对患者进行健康教育,共同讨论居家期间的糖尿病处理策略,除前文提到的糖摄入量外,还就运动、糖尿病慢性并发症管理提出意见,如治疗糖尿病足治疗、控制。④手术日,根据需求留置导尿管,以术中观察尿糖、尿酮体,ASAⅡ级以上的对象,5%~10%葡萄糖液配合胰岛素缓慢滴注,个体化剂量选选择,严格控制滴速。术前胰岛素咋爱严密的监测下调整,小组共同制定胰岛素使用策略。
(3)术后:①苏沪杭杭血糖、尿糖监测时间2周,必要时还需延长。②正规胰岛素7 d,由微量泵改为皮下注射,3~4 d允许恢复正常饮食,坚持逐渐过渡的原则,过度到原有的糖尿病治疗啊策略。③要求护士密切测量血压,警惕低血糖,随时准备好抢救,允许适当葡萄糖静脉注射试验诊断低血糖、酮症酸中毒。④患者血压自我调节能力差,加上糖尿病导致的周围神经功能损害,患者容易出现体位性低血压,应加强体位性高低血压的预防。术前术后进行倾斜运动锻炼,3~4次/d,10 min/次即可,避免频繁的开关窗,避免出现温度变化导致的应激。⑤要求患者若自觉头痛、头晕等症状,需要立即主诉,不能疏忽大意。⑥对于糖尿病足的对象,患者出现下肢功能障碍,跌倒风险较高,起床时不要着急下床、起坐时不要用力过度、下床活动患者家属需要做好扶持,家属尽量不要让患者离开自己的视线范围之内。⑦对于糖尿病视网膜损害的对象,床头摆放提示卡,认真评估院内的视力变化情况,患者自觉出现异常,也及时主诉,避免独自活动。⑧合并糖尿病肾损伤对象,用药时密切监护,临床药师参与药学监护。⑨合并周围神经功能障碍的对象,容易出现胃瘫等症状,安排更多胃肠道功能康复策略,包括肛门收缩训练、腹部按摩、避免吞气。
1.3 观察指标
住院期间高低血糖发生率,并发症发生情况。两组对象术前随机血糖、手术日平均血糖、术后48 h血糖不稳定指数。
1.4 统计方法
采用SPSS 18.0统计学软件进行数据处理,术前随机血糖、手术日平均血糖、术后48 h血糖不稳定指数服从正态分布,采用(x±s)表示,观察组与对照组组间对比采用t检验,高低血糖发生率,并发症发生情况组间比较采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 血糖水平
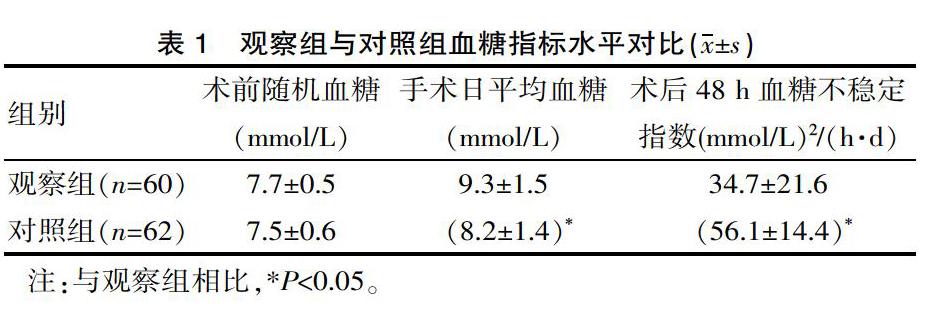
观察组手术日平均血糖高于对照组、术后48 h血糖不稳定指数低于对照组,差异有统计学意义(P<0.05),见表1。
2.2 高低血糖、并发症发生情况
观察组高低血糖发生率、并发症合计发生率低于对照组,差异有统计学意义(P<0.05),见表2。
3 讨论
研究中,对照组术后术后48 h血糖不稳定指数,处于较高水平,这一定程度上反映患者的应激水平,血糖不稳定也会增加组织损伤风险,与并发症关系密切。对于糖尿病手术患者而言,允许一定程度的高血糖,低血糖对患者的威胁更大,观察组手术日平均血糖(9.3±1.5)mmol/L高于对照组(8.2±1.4)mmol/L,这有助于降低低血糖发生风险。
医院制定了一系列的处理措施,重视内分泌科与妇产科的医护合作,为患者提供个体化的围术期处理策略。结果显示,观察组对象明显获益,术后48 h血糖不稳定指数显著下降,提示血糖稳定性更好,高低血糖发生率3.3%低于对照组19.4%也证实了这一单,血糖更为稳定,也提示应激水平得到更为有效的控制,有助于降低并发症发生风险。
综上,子宫肌瘤合并糖尿病的围手术期处理改进措施提升了处理质量,降低了并发症发生风险,使血糖更为稳定。
[参考文献]
[1] 赵叶芳,王炳杰.开腹与腹腔镜子宫肌瘤剔除术治疗子宫肌瘤的效果、内分泌状态及性功能对比[J].中国妇产科临床杂志,2018,19(5):437-438.
[2] 中華医学会糖尿病学分会.中国 2 型糖尿病防治指南(2013 年版)[J]. 中华糖尿病杂志, 2014,6(7):447-498.
[3] 熊璨,高兴莲,向御婷,等.成人手术患者术中低体温影响因素的Meta分析[J].护理学报,2018,25(2):48-53.
[4] 先疆燕,王忠,王荣丽,等.手术部位感染危险因素的meta分析[J].外科研究与新技术,2017,6(1):39-43.
[5] 田春伟.子宫肌瘤合并糖尿病围手术期处理体会[J].中国民康医学,2013(6):66.
(收稿日期:2019-02-23)

