不同术式治疗60例慢性泪囊炎的临床疗效比较
张守凯,梁丹茹,刘勤
慢性泪囊炎常常发生于中老年女性的泪道阻塞 性疾病之一,中老年女性占75%~80%,男女比例为1:1.57。临床表现为反复发作的溢泪、溢脓,最后引起鼻泪管堵塞。在患者免疫力下降时可诱发急性感染,甚至眼眶蜂窝织炎的发生,通常需要进行手术[1-2]。鼻内窥镜技术下的鼻腔泪囊吻合术由于其具有损伤小、患者疼痛感小、视野清晰、术中出血量较少、术后恢复快等特点,已成为目前治疗慢性泪囊炎的主要手段[3]。近年来,鼻泪管“Y”型支架植入治疗慢性泪囊炎的效果已逐步得到临床医生的认可[4]。我科与眼科合作,自2017年1月—2018年6月收治慢性泪囊炎患者60例,分别行鼻泪管“Y”型支架植入术和经内窥镜下鼻腔泪囊吻合术,比较2组的术后疗效及并发症情况,现报告如下。
1 对象和方法
1.1 研究对象
收集自2017年1月—2018年6月来自甘肃省人民医院的慢性泪囊炎患者60例。采用鼻泪管“Y”型支架植入术的患者30例(30只眼),分为A组,男性患者 8例(8只眼),女性 22例(22只眼),年龄29~72岁;采用内窥镜下鼻腔泪囊吻合术治疗的患者 30例(30只眼),为 B组,男性 12例(12只眼),女性18例(18只眼),年龄30~75岁。2组患者的年龄及性别比较,均无明显的统计学差异(P>0.05)。
1.2 诊断标准、纳入标准和排除标
1.2.1 诊断标准[1]有溢泪症状,冲洗泪道不通畅,且有脓性分泌物返流。
1.2.2 纳入标准 (1)符合诊断标准,泪道和泪小管通畅,无狭窄粘连。术前由经验丰富的眼科医生行泪道冲洗,确定诊断。(2)年龄≥18岁;(3)知情同意并签署知情同意书者。
1.2.3 排除标准 (1)鼻道严重狭窄;(2)外伤性鼻泪管阻塞患者;(3)严重全身系统性疾病;(4)不能耐受手术的患者。
1.3 手术方法
1.3.1 术前准备 所有患者经完善全面的术前检查,包括血常规,肝肾功能,止凝血功能,胸部X光检查,心电图,术前常规行鼻窦CT冠状位检查等。术眼常规抗生素滴眼。鼻腔使用呋麻滴鼻液收缩鼻腔血管。若患者存在高血压病和糖尿病,术前控制血压至 150/90 mm Hg(1 mm Hg=0.133 kPa)以下,空腹血糖控制至10 mmol/L。手术前常规冲洗泪道及结膜囊。鼻泪管“Y”型支架植入术均由同一眼科医生完成,所有的鼻内窥镜下鼻腔泪囊吻合术均由同一耳鼻喉科医生完成。
1.3.2 鼻泪管“Y”型支架植入术[3]患者取仰卧位,消毒、铺无菌巾,下鼻道填塞呋麻滴鼻液棉签,收缩鼻黏膜,泪小点用爱尔卡因滴眼液行表面麻醉,利多卡因注射液2.5 ml筛前神经,眶下神经阻滞浸润麻醉。用泪点扩张器扩张下泪小点,泪道探针经下泪小点、泪小管及鼻泪管探入下鼻道。将3-0丝线经空心探针插入下鼻道,并从前鼻孔取出下端丝线。将丝线与鼻泪管支架上方的线圈打结,打结处涂抹抗生素眼膏,由上方泪小点处丝线的另一端逆行将鼻泪管"Y"型支架植入泪囊区,用生理盐水冲洗泪道3~4次,去除泪道内、鼻泪管支架中血凝块、眼膏等杂物,确保鼻泪管支架位于泪囊区。
1.3.3 鼻内窥镜下鼻腔泪囊吻合术 结膜囊表面进行麻醉2~3次,肾上腺素的棉纱片收缩鼻腔粘膜2~3次,10 mg/L 利多卡因 5 mL (加 5~6 滴 1∶1000 肾上腺素)在鼻内对钩突的后界、泪骨及上颌骨额突表面粘膜进行浸润。筛前神经、眶下神经和滑车神经阻滞麻醉。在鼻内镜的直视下以钩突为后界,以镰状刀做平中鼻甲前端直径约1.5 cm的弧形切口,至骨表面,分离局部黏膜并将其后翻,暴露上颌骨额突及泪骨前部,用电钻磨除上颌骨额突,并分离泪骨前部并将其钳除,形成直径为10 mm大小的骨窗,吸除积血,积液,充分暴露术野。另一助手协助冲洗泪道,内窥镜下见泪囊区隆起,确认泪囊所在区域,在内窥镜下使用鼓膜刀“U”型完整切开泪囊内侧壁,判断切开的泪囊内侧壁是吻合口,将泪囊瓣向鼻腔内翻转,用之前后翻的黏膜瓣将泪囊瓣覆盖。术毕,鼻腔内填塞锥形的膨胀海绵,一般填塞48 h。术后常规结膜囊内涂妥布霉素地塞米松眼膏,眼垫包眼。
1.3.4 术后处理 2组患者均根据情况全身酌情口服罗红霉素、口服强的松及肾上腺色棕片治疗。术后3 d内术眼滴妥布霉素地塞米松滴眼液,每日6次,鼻腔滴呋麻滴鼻液,每日3次。术后第1 d及第7 d复查并行泪道冲洗,A组患者行鼻内窥镜检查观察吻合口情况,若发现有血痂,分泌物堵塞吻合口,及时处理,术后1个月再次行泪道冲洗,以后每个月行1~2次泪道冲洗,观察至术后12个月。
1.4 疗效标准
有效:溢泪症状消失或者改善,冲洗泪道通畅或者虽有阻力但能通过,无脓性分泌物为治疗有效。
无效:仍有明显溢泪,泪道冲洗不通畅,仍有脓性分泌物为治疗无效。
1.5 统计学方法
采用SPSS 13统计软件进行统计学分析,两组计数资料采用卡方检验,以P<0.05为差异具有统计学意义。
2 结果
2.1 2种手术方式疗效比较
2组中所有60例患者均手术过程顺利,术中术后未见严重并发症,手术成功率100%,术后随诊12个月。随访至6个月,A组患者中有2例2只眼仍有溢泪流脓现象,冲洗泪道不通畅,治疗无效,失败率为6.67%(2/30),治疗有效率为93.33%;B组失败率为3.33%(1/30),有效率为96.67%。2组治疗有效率比较,差异无统计学意义(P>0.05)。12个月时泪道阻塞的发生率:A组为10%(3/30),B组为6.67%(2/30)。12个月时治疗的有效率:A组为90%,B组为93.33%。2组间比较差异无统计学意义 (P>0.05)。(见表 1)
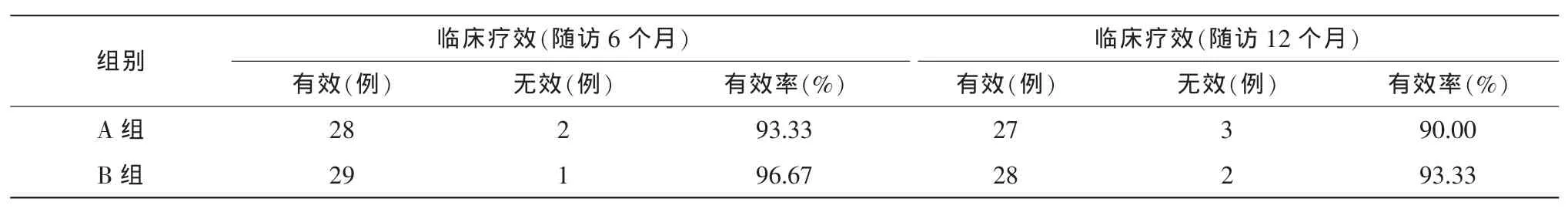
表1 2种手术方式治疗慢性泪囊炎的疗效比较
2.2 手术并发症
A组患者术中均有活动性出血,但出血量较少,压迫止血后出血均能控制。术后1~3 d内有3例出现鼻腔少量活动性出血,给予鼻腔局部点呋麻滴鼻液后症状控制。B组患者术中鼻黏膜有少量出血,鼻腔局部呋麻滴鼻液后及压迫止血效果好。
3 讨论
本研究对比观察鼻内窥镜下鼻腔泪囊吻合术及鼻泪管“Y”型支架植入术在慢性泪囊炎患者治疗的术后效果,结果显示2种手术方式均能有效的治疗慢性泪囊炎,2种术式在缓解溢泪、溢脓症状上均具有相同的效果 (随访12个月A组有效率为:90.00%,B组为93.33%),手术并发症少,临床选择中可根据患者的具体情况选择合适的术式。
传统的鼻腔泪囊吻合术是治疗慢性泪囊炎的经典手术方式,但该手术方式术中出血多,创伤大,且术后在面部会留有瘢痕而影响容貌,使部分患者及年老体弱无法承受[5-6]。近年来,鼻内窥镜下鼻腔泪囊吻合术因其具有创伤小、面部无瘢痕的优势,减少了患者的痛苦及出血量,保留了泪囊的原有功能,逐步得到临床的推广。但是该手术需要专门的鼻腔内窥镜操作系统,设备昂贵,眼科医师大多数没有鼻内镜操作基础,该手术方式学习曲线长,难以在短时间内掌握,眼科医生常用鼻泪管支架植入治疗慢性泪囊炎,因此本研究中我科与眼科医生合作进行2种术式的操作并对比观察2种术式在治疗慢性泪囊炎的疗效。
据报道,鼻内窥镜下鼻腔泪囊吻合术及鼻泪管支架植入术在治疗慢性泪囊炎的成功率均为90%以上[7-8]。本研究鼻内窥镜下鼻腔泪囊吻合术组1例患者,随访12个月时仍诉溢泪,冲洗泪道不通畅,可见脓液返流,鼻内窥镜下检查见造瘘口肉芽增生明显,局部红肿,堵塞造瘘口引起的泪道冲洗不通畅,经局部加强抗炎治疗后继续观察。鼻泪管“Y”型支架植入术有2例患者出现泪道再次堵塞,成功率与既往研究一致,考虑原因为泪囊反复的炎症引起的支架移位,从而导致支架无法起到扩张狭窄的泪囊的作用,从而导致手术失败。由于2种术式各有优劣,影响鼻内窥镜下鼻腔泪囊吻合术术后效果的主要原因为吻合口的肉芽形成,导致吻合口阻塞[9]。而影响鼻泪管支架植入术术后效果的主要为泪囊区的反复炎症,支架移位及合并鼻腔内病变等[10-18]。临床中应根据患者的经济情况,全身是否耐受局部麻醉手术及是否合并鼻腔内病变选择合适的手术方式。对于合并有鼻部病变的患者建议采用鼻内窥镜下鼻腔泪囊吻合术,既往的文献报道临床中合并鼻部病变会导致造瘘口的阻塞,影响手术效果[7-8],术中同时处理鼻部病变已普遍被临床医生所推荐。
综上所述,不管是鼻内窥镜下鼻腔泪囊吻合术还是鼻泪管支架植入术,在治疗慢性泪囊炎时均具有疗效好、创伤小,术后恢复时间短的特点,应根据患者的具体情况选择的合适的手术方式。

