孕期心理干预对产褥期抑郁症发病的预防效果
张 颖,邹淑波,王鸿艳,丛莲华,王 岩
产褥期抑郁症(postpartum depression,PPD)是指产妇在产后42 d内出现抑郁症状,临床表现多为健忘、头疼、失眠或嗜睡、情绪低落、饮食减少等一般抑郁症状;严重者表现为反应迟钝,失去生活兴趣,甚至出现自杀或残害婴儿等倾向,国外报告其发病率可达30%[1], 国内为10.9%~22.2%[2]。而在产后1个月内出现抑郁症状者可达14%[ 3]。 因此,重视孕产妇的心理健康尤其重要。从妊娠、分娩到产褥恢复,孕妇身心发生了重大变化,为预防PPD的发生,我院产科与心理咨询门诊协作,采取自愿原则,对孕28周以后的孕妇,进行心理干预,收到了较好效果。
1 资料与方法
1.1 一般资料 选择2017-06至2018-06在我院进行常规产科检查及孕期教育指导并住院分娩孕产妇300例,随机分为两组,每组150例,观察组在孕28~40周自愿接受健康促进、心理咨询、产前心理疏导,并进行预防抑郁相关知识教育的心理干预,有完整资料;对照组仅接受孕产期常规检查及宣教,未进行预防性心理干预。年龄 21~38 岁,平均(27.82 ±2.57) 岁。纳入标准:(1)单胎、头位、足月、初产妇;(2)无妊娠高危因素和严重内科并发症。排除标准:(1)精神疾病史及家族史;(2)孕妇有生理缺陷或胎儿发育异常者。两组孕产妇在年龄、孕周、受教育程度等一般资料比较,差异无统计学意义(P>0.05),具有可比性。孕产妇和家属均知情,并签署知情同意书。本研究经医院医学伦理委员会审核批准。
1.2 方法
1.2.1 诊断标准 PPD诊断困难,至今尚无统一的诊断标准,多依据自评量表以对应的评分判定结果。1994年美国精神病学会在《精神疾病的诊断与统计手册》中制定了PPD诊断标准[1],(1)产后4周内发病;(2)在产后2周内出现情绪抑郁和对全部或多数活动明显缺乏兴趣或愉悦,并有下列7条中的3条或3条以上症状可明确诊断:①失眠或睡眠过度;②体重显著下降或增加;③疲劳或乏力;④精神运动性兴奋或阻滞;⑤思维能力减退或注意力不集中;⑥遇事均感毫无意义或有自罪感;⑦反复出现想死亡的想法。爱丁堡产后抑郁评分系统(edinburgh postpartum depression scoring system,EPDS)共有10项内容,每项分A、B、C、D四个等级评分(0~3分),总分为30分。当总分≥13分者,考虑有抑郁障碍。
1.2.2 问卷调查 本研究采用EPDS自拟调查问卷,包括年龄、夫妻关系、孕期并发症、分娩并发症、产前心理准备、分娩方式、新生儿健康状态、喂养情况、分娩恐惧心理等内容,对孕产妇进行问卷调查,填写EPDS调查表,收集记录并总结分析,及早发现异常情况,综合各项指标,按照诊断标准判定PPD发生率。
1.2.3 心理干预方法 对照组仅接受常规产科检查及孕期教育指导。观察组在接受常规产科检查和孕期教育指导同时,自孕28周至产前对孕妇及家属至少进行3次心理干预,由心理科医师和产科医师共同完成。首次心理干预在孕28~32周,进行健康促进。通过与孕妇交流,了解孕妇心理状态,建立孕妇心理档案,隐私保密。针对妊娠妇女对事物反应敏感、情感脆弱、情绪波动等特点,主要采取支持性干预,采用不同的沟通方式,讲解孕期心理相关知识,分析产生的原因和改善方法,尊重人格,取得孕妇及家属信任。第二次心理干预在孕32~36周,进行心理咨询。通过心理咨询,建立良好咨询关系,了解孕妇的不同需求和偏好,满足其意愿,应用有针对性的知识讲座、耐心指导及真诚的语言进行客观行为干预,帮助孕妇认识自己,克服心理困扰,发挥个人潜能,解除紧张、焦虑、恐惧等不良情绪,改善孕妇的心态。鼓励丈夫和家人陪伴,以散步、聊天、晒太阳、听音乐等多种方式,及时排解不良情绪。第三次心理干预在36~40周,进行产前心理疏导。介绍产房环境,讲解入院时机、临产先兆及分娩前物品的准备。观看视频,了解产程经过,介绍无痛分娩、导乐分娩,学会拉玛泽式呼吸法。进行一对一心理疏导,帮助孕产妇正确认识分娩疼痛,知晓缓解疼痛方法措施,减少分娩恐惧,增强分娩自信心。医护人员良好的服务态度和家属参与,会分担产妇痛苦和精神压力,减轻产妇的恐惧,协助其度过分娩过程。产后指导包括饮食、睡眠、运动等方面,如正确的母乳喂养、循序渐进地锻炼等,进行产后访视,使产妇感受到家庭和社会支持,促进产后身心康复。
1.3 观察指标 产后4~6周进行第一次产后复查时,由产妇独立完成EPDS,并对产妇进行自拟的问卷调查,分别进行两组孕产妇的抑郁状况和相关因素比较。
1.4 统计学处理 采用 SPSS19.0统计软件进行数据统计,计数资料采用χ2检验。以P<0.05为有统计学意义。
2 结 果
2.1 PPD发病率 两组产褥期抑郁症发病率比较,观察组为0.67%(1/150),对照组为5.33%(8/150)。观察组发病率明显低于对照组,两组相比差异有统计学意义(χ2=5.571,P<0.05)。
2.2 相关因素比较 观察组产妇在孕期并发症、分娩并发症、夫妻关系、产前心理准备、分娩方式、抑郁相关知识知晓程度、分娩恐怖感等方面与对照组存在显著差异,且差异有统计学意义(P<0.05,表1)。
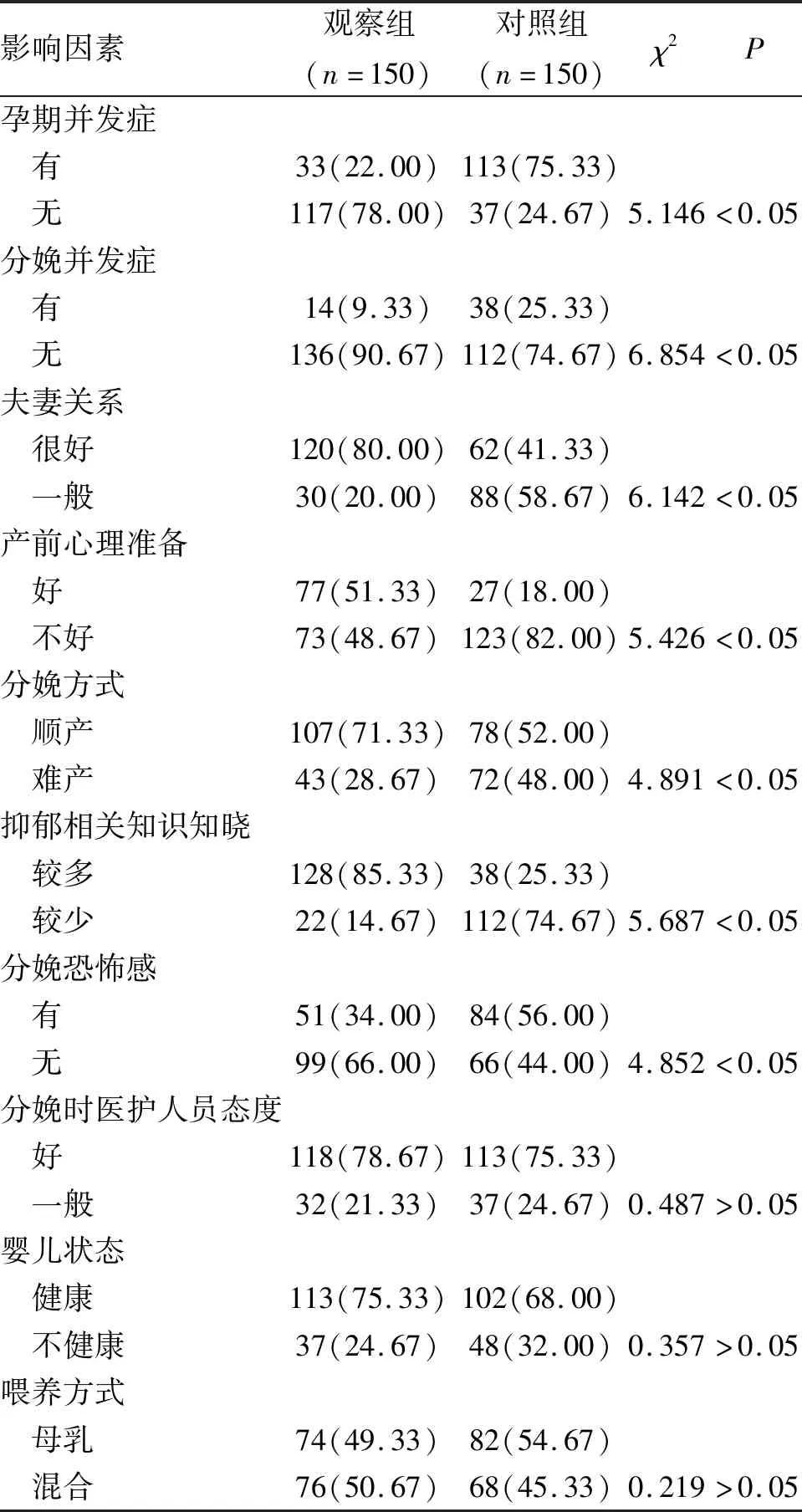
表1 影响孕产妇心理健康因素分析 (n;%)
3 讨 论
PPD在妇女精神疾病中最常见,常与生理因素、遗传因素、心理因素和社会因素相关。在女性一生中,妊娠和分娩是非常重要的时期,在这一阶段,由于各种生理上的变化使孕妇心理上也会发生改变,而分娩后随着胎盘娩出,孕妇体内激素又会迅速下降,这种激素在体内显著变化,形成了PPD的生理基础[4]。个性特征是孕产妇在生育过程中心理动力学最重要的因素[5],性格内向、神经质、固执、保守、情绪不稳定、自我为中心等个性特点的人群多发生抑郁症。孕期和产褥期妇女暂时性的心理退化现象,对角色转换、新生命到来心理准备不足等,会导致情绪紊乱,过度焦虑和抑郁,促发一系列生理病理反应,发展为抑郁症。
PPD的高发病率,更加凸现早期预防的重要性。从妊娠期筛查高危人群,并且针对高危因素进行干预,已经是研究的共识。在妊娠分娩过程中,运用心理学、社会学相关知识,对产妇多加爱护关心,对预防PPD有价值[6]。有研究表明,通过孕妇学校、导乐分娩、分娩镇痛及产后访视等干预方法,能够降低PPD发生率[7]。孕妇在孕晚期和产后,焦虑、抑郁症发生率最高,同时对心理疏导要求最强烈[8]。本研究从孕28周开始,通过产科与心理科专业人员共同管理,对孕妇进行心理干预。结果显示,观察组PPD发病率为0.67%,明显低于对照组的5.33%,说明心理干预起到预防效果。妊娠期多学科参与孕妇抑郁情况筛查和管理,能够克服科室之间存在的明显脱节,通过有效沟通和协作对PPD早期发现非常重要。文献[9]报道,孕期及分娩时并发症也会使PPD发生率增高。本研究显示,通过心理干预,观察组的孕期并发症、分娩并发症明显低于对照组,顺产率明显高于对照组。产科因素方面明显改善,降低了产妇的心理应激反应,焦虑抑郁情绪减少。观察组在产前心理准备、夫妻感情、抑郁相关知识知晓等方面明显优于对照组,分娩恐惧感明显低于对照组。说明充分的产前心理准备,和谐家庭关系,在医护人员优质服务基础上,增强了孕产妇自信心和安全感,稳定了孕产妇情绪,缓解了压力,对胎儿发育的过分担心、分娩时阵痛的恐惧等明显减少,进而消除紧张,减少焦虑,使孕产妇保持良好心理卫生状态。在孕期心理干预中,特别强调家庭成员的参与。家庭成员要为产妇营造温馨、良好的休养环境,倾听和分解产妇忧虑和烦恼,在精神上提供支持,在心理上提供帮助,对预防PPD有积极作用。对抑郁相关知识的知晓,使孕产妇能够进行自我心理调节,心理承受力与耐挫力极大提高。
综上所述,通过心理咨询门诊,产科和心理科实现专业对接,共同管理孕产妇心理状态,及早对孕妇进行孕期心理干预,能够降低PPD发生的高危因素,对PPD发病起到积极预防效果。

