持续负压吸引联合人工真皮支架、刃厚头皮移植在治疗颈部瘢痕挛缩中的应用
沙德潜,张伟伟,刘洪琪
颈部深度烧伤创面愈合后,颈部无法使用弹力套压迫抑制瘢痕且颈部为活动部位血运丰富,因此,颈部深度烧伤后往往瘢痕增生挛缩严重,致颈部活动受限,严重患者还可引起颈椎、胸椎曲度变化[1]。深度烧伤后的颈部瘢痕增生挛缩畸形常需行松解瘢痕、植皮或皮瓣转移手术改善功能,但针对大面积烧伤患者因全身皮肤烧伤后存在瘢痕增生,正常未烧伤皮源欠缺而致患者全身无适合大小的正常皮瓣修复颈部瘢痕挛缩畸形,往往需行皮瓣转移联合自体中厚皮移植或全身无转移皮瓣条件的直接行中厚皮移植的方法以解决颈部瘢痕挛缩问题,但该术式供皮区及供瓣区往往遗留明显瘢痕增生。针对上述情况,近年来武警特色医学中心烧伤整形科采取持续负压吸引(continuous negative pressure aspiration,VSD),联合人工真皮支架、刃厚头皮移植修复颈部瘢痕挛缩畸形,该方案在保证愈后外观及功能的同时,解决了患者自体皮瓣欠缺或自体中厚皮源不够的问题,同时避免了传统方法供瓣区或供皮区瘢痕增生情况。本研究旨在探讨VSD联合人工真皮支架、刃厚头皮移植在改善大面积烧伤颈部瘢痕挛缩中的应用价值。
1 对象与方法
1.1 对象 2013-06至2017-12,应用VSD联合人工真皮支架、刃厚头皮移植治疗的颈部瘢痕挛缩畸形患者42例(其中男30例,女12例)为观察组,并在武警特色医学中心烧伤整形科近4年出院患者中随机选择同期瘢痕松解行皮瓣转移联合自体中厚皮移植的36例(男28例,女8例)作为对照组。两组患者年龄20~55岁,观察组平均(34.4±5.6)岁,对照组平均(32.5±5.4)岁,两组均为大面积烧伤后颈部瘢痕增生挛缩畸形,且创面愈合1年以上,颈部瘢痕处于稳定期,瘢痕无红肿、破溃。两组所选患者手术前因颈部瘢痕挛缩均致颈部后仰下颌角与颈部纵轴角度≤60°,左右旋转角度≤60°。两组患者一般资料比较差异无统计学意义(P>0.05)。
1.2 方法 所有患者手术均在全麻下进行,患者平躺后背部垫高约10 cm,术区消毒后切开松解颈部瘢痕组织至深筋膜层,使颈部挛缩瘢痕彻底松解至颈部后仰呈过伸位,术中出血予彻底止血,予双氧水、生理盐水、抗生素盐水冲洗术区。观察组创面覆盖已打好孔的人工真皮支架,钉皮钉固定人工真皮支架,外覆创面形状负压引流装置,钉皮钉固定负压边缘,予无菌负压贴膜覆盖负压并超出负压边缘2 cm以上,将负压引流管接通到负压装置,负压值维持在125 mmHg,术后每日生理盐水冲洗负压以冲洗术区避免负压装置堵塞影响负压效果,连续吸引1周后去除负压及人工真皮支架外膜,再次碘伏消毒,可见创面上有一层薄肉芽,此时人工真皮支架已覆盖于创面,从头部取刃厚皮片,清洗干净后覆盖于负压吸引后创面,皮片外再次安置新负压,术后继续负压吸引约1周,术后常规应用抗生素7 d,术后7 d去除负压换药至皮片成活。
对照组在颈部瘢痕彻底松解后,先结合患者自身周边皮瓣条件转移皮瓣覆盖部分创面,仍有部分皮瓣无法覆盖的创面在身体其他部位取中厚皮覆盖,中厚皮覆盖创面予打包加压固定,皮瓣处覆盖酒精纱布、纱垫包扎固定,皮瓣供瓣区取刃厚头皮植皮,打包固定。术后常规应用抗生素7 d,术后观察皮瓣血运,皮瓣处48 h换药,以后隔日换药至皮瓣成活,供瓣区及所植中厚皮术打包处术后7 d换药,以后隔日换药至创面愈合。
1.3 观察指标 创面愈合时间,创面愈合时及术后1年复查观察颈部瘢痕松解后颈部伸缩情况,颈部术区、供皮区瘢痕增生情况及治疗费用。
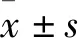
2 结 果
2.1 创面愈合时间 观察组创面愈合时间平均为(17.48±1.52)d,对照组创面愈合时间平均为(13.36±2.06)d,两组患者在创面平均愈合时间上有统计学差异(P<0.05)。
2.2 随访颈部瘢痕挛缩情况 两组治疗后患者颈部瘢痕挛缩畸形得以改善,颈部功能得以改善,两组比较无统计学差异(P>0.05),术后1年随访,观察组颈部后仰下颌角与颈部纵轴角度及颈部左右旋转角度较创面愈合时均缩小,对照组颈部后仰下颌角与颈部纵轴角度及颈部左右旋转角度较创面愈合时均缩小,两组比较无统计学差异(P>0.05,表1)。
2.3 术后随访颈部术区功能情况 1年后随访观察组颈部术区所植皮片质地柔软、平坦、手指轻捏有弹性,颈部后仰、左右活动均良好,但皮片颜色与周围正常皮肤略有差异。对照组颈部术区所植皮片及转移皮瓣质地柔软、平坦、手指轻捏有弹性,颈部后仰、左右活动均良好,所植皮片与周围正常皮肤颜色差异较观察组小,但转移皮瓣术区皮瓣略臃肿,略高出周围皮肤。
2.4 供皮区瘢痕情况 观察组供皮区均为头部,供皮区平均创面愈合时间为(7.42±0.54)d,供皮区无瘢痕增生,供皮区无破溃、瘙痒等症状;对照组取中厚皮处创面愈合时间为(13.82±2.16)d,且供皮区可见明显瘢痕,色暗红,略突出皮肤表面,个别患者短期内有不同程度瘢痕破溃及瘙痒等症状;两组在供皮区愈合时间上有统计学差异(P<0.05)。
2.5 治疗费用 观察组平均治疗费用为(6.85±0.43)万元,对照组平均治疗费用为(3.27±0.34)万元,观察组治疗费用明显高于对照组,差异有统计学意义(P<0.05)。
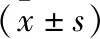
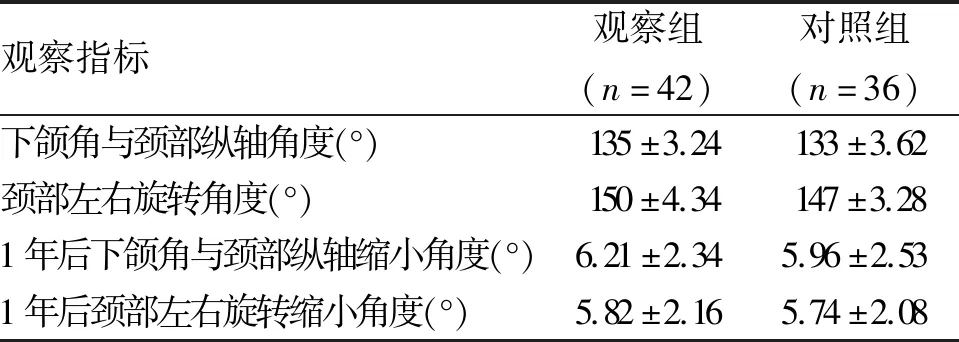
观察指标观察组(n=42)对照组(n=36)下颌角与颈部纵轴角度(°)135±3.24133±3.62颈部左右旋转角度(°)150±4.34147±3.281年后下颌角与颈部纵轴缩小角度(°)6.21±2.345.96±2.531年后颈部左右旋转缩小角度(°)5.82±2.165.74±2.08
3 讨 论
VSD为一种新的创面处理方法,是利用负压吸引原理,封闭伤口并使之形成密闭真空环境,从而减少伤口暴露、促进渗液引流、促进细胞及肉芽组织向压力性生长、促进创面愈合[2]。自1993 年Wim Fleis-ehmann等首次将其应用于创面治疗后[3],具有减轻局部组织水肿、增加创周血流量、清除细菌、促进肉芽组织形成及加速创面愈合等特点[4,5],使其逐渐成为治疗各种难愈合创面如褥疮、糖尿病足、下肢静脉溃疡治疗等的首选方法。近年来,应用VSD联合自体皮移植改善烧伤后瘢痕挛缩畸形的方法也逐渐被广泛应用,但对于大面积烧伤,因其自体皮源缺乏,往往全身欠缺合适的自体中厚皮源修复烧伤后的瘢痕挛缩畸形,如直接应用刃厚皮,因刃厚皮缺乏弹性,且移植后后期瘢痕挛缩较重,因而治疗效果往往不甚理想。因此,临床上需要寻找一种合适的真皮替代物替代真皮组织,进而移植刃厚皮于该替代物上以避免后期瘢痕挛缩。
人工真皮支架是Yannas和Burke在1980年发明的双层结构真皮替代物,其主要成分是来源于猪腱的无末端胶原蛋白,能充当人体皮下组织的支架结构[6-8]。胶原蛋白的上层为硅胶膜,可以保护创面,防止细菌侵入起到抗感染的作用,另外也可防止创面水分过度蒸发,使创面保持湿润,利于肉芽组织生长;下层为胶原蛋白海绵,该蛋白能附着于各类组织或器官处,用于暂时代替缺损的真皮,同时使周围组织及创面基地的纤维母细胞和新生血管能长入其中,逐渐替代胶原蛋白海绵,将其置换成类似真皮的组织。在此支架上植皮能防止刃厚皮移植后的挛缩问题,基于人工真皮支架的该特点,使其在治疗瘢痕上也效果显著[9-11]。
基于VSD及人工真皮支架的上述特点,且结合大面积烧伤患者自体皮源缺乏的特点,我科室以患者头皮为供皮区,将封闭负压引流联合人工真皮支架应用于大面积烧伤颈部瘢痕挛缩的患者。该术式为一期松解瘢痕彻底止血后将人工真皮支架适当打孔后覆盖创面,固定人工真皮支架后安置负压引流装置,术后VSD使人工真皮支架紧贴于创面,同时因人工真皮支架已打孔留有引流孔,可及时引流渗液、使创面纤维母细胞、肉芽组织及血管更易于生长于真皮支架内。1周后二期植刃厚皮于人工真皮支架上再次负压吸引促进皮片成活。因手术分两次进行,首次手术使创面彻底止血二期再植皮可避免因止血不彻底而一期植皮导致皮片下有淤血而影响皮片成活,同时一期行负压吸引可使瘢痕松解后组织更加平整,更有利于皮片成活。同时人工真皮支架的存在又解决了刃厚皮后期挛缩的问题,因此取得了良好的疗效。
本研究表明,与对照组比较,观察组在松解瘢痕效果及后期植皮区皮片质地、瘢痕挛缩问题上均与对照组无明显差异,但因观察组所取皮片为刃厚头皮,供皮区均无瘢痕增生,而对照组供皮区均有不同程度的瘢痕增生影响外观,同时供皮区瘢痕伴有不同程度瘙痒,影响患者生活质量。观察组因手术分两次进行,在创面愈合时间较传统治疗方法的对照组要长,同时因VSD及人工真皮支架的使用,在治疗费用上也较对照组高。但针对大面积烧伤颈部瘢痕挛缩的患者,传统手术方法因受限于自体皮源欠缺往往使功能不能达到有效改善,因此应用VSD联合人工真皮支架、自体刃厚头皮的方法对该类患者不失为一种有效的方案。
——栽培注意事项

