纤支镜治疗时机对支原体肺炎患儿的疗效及对SAA、CRP等炎性指标的影响研究
黄 超,方识进,华 山
(安徽省儿童医院呼吸二科,安徽 合肥230000)
肺炎支原体(mycoplasma pneumoniae,MP)为呼吸道致病菌,可从急性呼吸道感染患者的咽、气管、支气管、肺及胸水中分离出来[1]。肺炎支原体肺炎(mycoplasma pneumoniae pneumonia,MPP)是一种常见的非典型肺炎,咳嗽是本病突出的临床表现,此外可伴有发热、皮疹、呼吸困难等症状[2]。一些研究表明肺炎支原体引起的节段性肺炎较支气管肺炎等非节段性肺炎热程长、病情重,易导致循环、消化系统等肺外并发症及支气管扩张、闭塞性毛细支气管炎(bronchiolitis obliterans,BO)等后遗症的发生[3]。纤支镜灌洗疗法自上世纪70年代REYNOIDS等开展以来,已广泛应用于肺部疾病的诊断和治疗[4]。但对于如何掌握纤支镜治疗的恰当时机,目前仍鲜有报道。因此本研究通过分析纤支镜治疗时机对支原体肺炎患儿的疗效及对SAA、CRP等炎性指标的影响,旨在为MPP患儿纤支镜治疗时机的准确把握提供一定的临床参考。
材料和方法
1 一般资料
选取2015年1月至2017年5月我科收治的80例MPP患儿,根据治疗方式的不同,分为研究组及对照组两组,其中研究组(入院至行纤支镜治疗时间≤3d)39例,其中男23例、女16例;年龄范围3~10岁,平均年龄为6.5±2.2岁;病程为1d~9周,平均病程为5.8±0.8周;入院前大环内酯类抗菌药物的平均使用时间3.0±1.5d;肺不张患儿为8例;肺部实变面积为实变影占单侧肺面积的1/3~2/3者为32例、实变影占单侧肺的面积>2/3者为7例;对照组(入院至行纤支镜治疗时间>3d)41例,其中男25例、女16例;年龄范围3~11岁,平均年龄为6.8±2.4岁;病程为1d~10周,平均病程为6.0±1.1周;入院前大环内酯类抗菌药物的平均使用时间3.2±1.2天;肺不张患儿为9例;肺部实变面积为实变影占单侧肺面积的1/3~2/3者为33例、实变影占单侧肺的面积>2/3者为8例。以上两组患者的临床资料比较差异均无统计学意义(P>0.05),具有可比性。
2 纳入标准
①所有患儿均诊断为MPP;②所有患儿影像学均显示肺部大片实变影或肺不张且纤支镜检查均发现1个及以上肺段支气管管腔内有黏液栓;③所有患儿排除免疫功能缺陷及其他基础疾病者;④所有患儿排除肺部合并细菌、病毒等感染者;⑤所有患儿均无行纤支镜治疗的禁忌症;⑥所有患者及家属签署治疗知情同意书。
3 治疗方法
两组患儿根据其体重及年龄选择相应型号的纤支镜,然后给予镇静剂(咪达唑仑:0.1~0.3mg/kg),并予以利多卡因边局麻边经鼻进镜,术中仔细观察支气管管腔内有无黏液栓堵塞及支气管黏膜病变情况,若发现黏液栓则先注入无菌生理盐水(37℃)冲洗并行支气管肺泡灌洗(5~20mL/次),若支气管管壁和黏液栓紧密粘连,则给予细胞刷刷检或活检钳钳夹治疗,直至气道内可见的黏液栓被清除干净,若在治疗过程中患儿的气道粘膜出现少量出血时,则给予局部喷洒肾上腺素(1:10000)后均可停止。
4 评估指标
根据相关标准[5]:治愈:患者咳嗽、咳痰、发热等临床症状消失,双肺湿哕音消失,CT或X线检查局部阴影吸收面积>3/4。显效:患者咳嗽、咳痰、发热等临床症状明显减轻,双肺湿哕音基本消失,CT或X线检查局部阴影吸收面积≥1/2。好转:患者咳嗽、咳痰、发热等临床症状稍有减轻,双肺湿哕音有所减少,CT或X线检查局部阴影吸收面积 <1/2。无效:患者咳嗽、咳痰、发热等临床症状无好转或加重,双肺湿哕音无好转或进一步加重,CT或X线检查局部阴影无变化或增加。总有效率=(显效+有效)/总例数×100%。
比较两组患者治疗前后相关血气分析指标[二氧化碳分压(PaCO2)、血氧分压(PaO2)及pH值]水平的情况。
比较两组患者临床症状的改善状况。
比较两组患者治疗前后相关血清炎性指标(C-反应蛋白(CPR)、血清淀粉样蛋白A(SAA)、降钙素原(PCT))的变化情况。
5 实验方法
治疗前后对两组患者分别抽取空腹静脉血2mL,并常规处理后保存待检。采用酶联免疫吸附试剂盒测定两组患者血清中CPR、SAA及PCT水平。
6 统计学处理
运用SPSS19.0软件进行统计分析。计量资料用t检验;而计数资料采用n(%)表示并行卡方检验。当P<0.05时,差异有统计学意义。
结 果
1 两组患者的临床疗效情况比较
治疗后研究组患者的临床总有效率(92.3%)高于对照组患者(70.7%)(P<0.05),见表1。
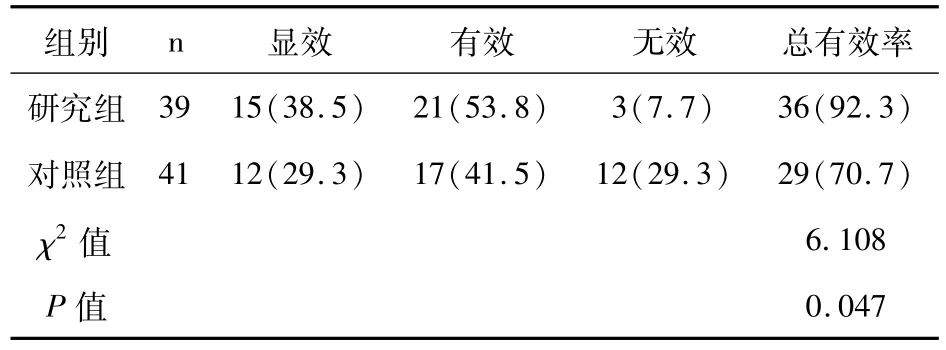
表1 两组患者的临床疗效情况比较
2 两组患者治疗前后相关血气分析指标情况比较
治疗前两组患者的相关血气分析指标比较差异无统计学意义(P>0.05),而治疗后研究组患者的相关血气分析指标均较对照组明显改善(P<0.05),见表2。
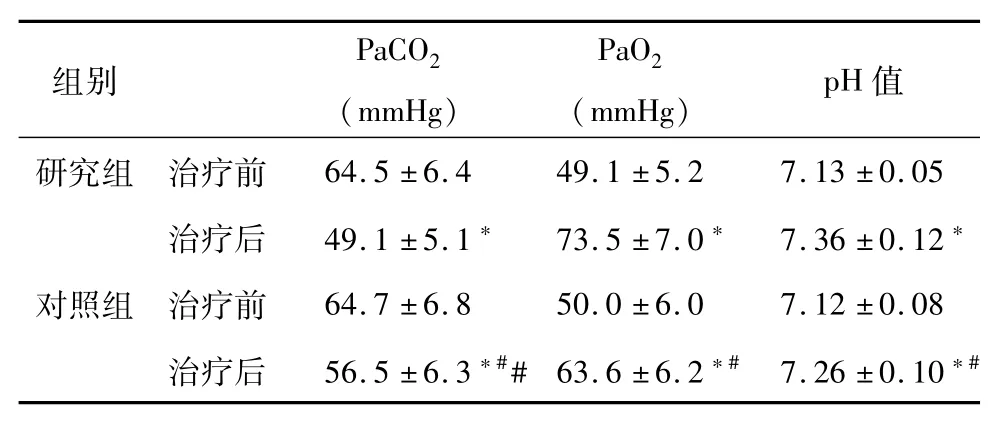
表2 两组患者治疗前后相关血气分析指标差异情况比较
3 两组患者临床症状的改善状况比较
治疗后研究组患者的住院时间、肺部湿哕音消失时间、体温恢复时间及咳嗽消失时间均显著少于对照组患者(P<0.05),见表3。
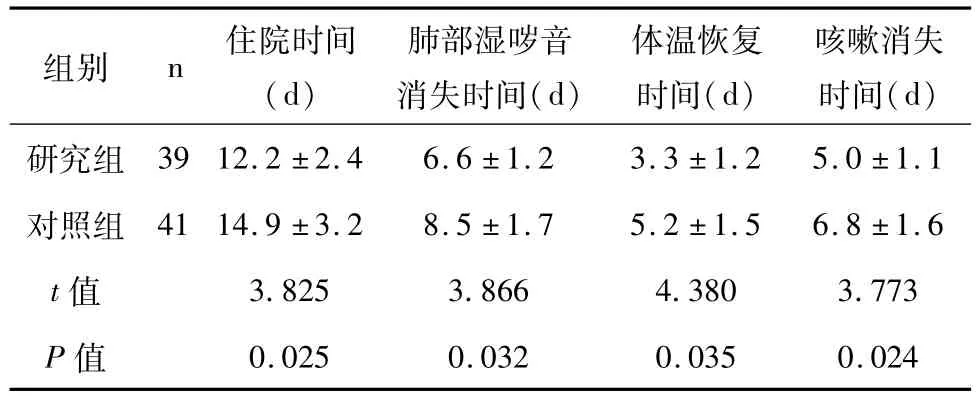
表3 两组患者临床症状的改善差异状况比较
4 两组患者治疗前后相关血清炎性指标比较
治疗前两组患者的相关血清炎性指标比较差异无统计学意义(P>0.05),而治疗后研究组患者的相关血清炎性指标均较对照组明显改善(P<0.05),见表4。
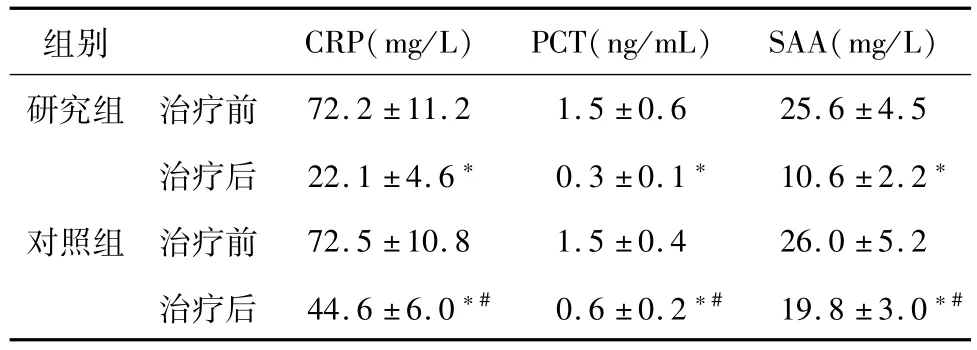
表4 两组患者治疗前后相关血清炎性指标比较
讨 论
肺炎支原体(mycoplasma pneumoniae,MP)是我国儿童社区获得性肺炎中最常见的病原体之一。肺炎支原体肺炎(MP pneumonia,MPP)占小儿肺炎的10%~30%,但重症肺炎支原体肺炎(severe MPP,SMPP)则表现为对常规大环内酯类抗生素等治疗效果差,病情进展快,甚至会在发病后不久即出现并发症、后遗症等[6]。支气管镜介入治疗广泛应用于肺不张和大片肺实变的MPP患儿中,并发现在MPP急性期可出现气道黏膜不同程度损害,如黏膜粗糙、充血肿胀、纵行皱褶,黏液性分泌物增多,黏液栓堵塞管口,出现炎性狭窄甚至闭塞,有研究认为MPP急性期多见的气道通气不良可能与黏液栓形成有关,加之气道黏膜过度肿胀导致的支气管开口炎性狭窄,若无有效治疗,节段支气管通气不良可能不可逆转[7]。近年来,纤支镜介入治疗技术日趋成熟,已成为儿科呼吸系统疾病诊治中不可缺少的安全有效的技术。有报道指出,应用纤支镜介入治疗及时解除气道内黏液栓,对缩短病程、减少后遗症的发生有重要意义[8]。但关于其应用的时机目前相关报道较少,因此本研究通过分析纤支镜治疗时机对支原体肺炎患儿的疗效及对SAA、CRP等炎性指标的影响,以期为MPP患儿纤支镜治疗时机的准确把握提供一定的临床依据。
两组患者的临床疗效情况比较结果显示,治疗后研究组患者的临床总有效率(92.3%)高于对照组患者(70.7%),表明早期纤支镜介入治疗MPP伴有气道黏液栓患儿的疗效更为显著。另外我们发现治疗前两组患者的相关血气分析指标比较差异无统计学意义(P>0.05),而治疗后研究组患者的相关血气分析指标均较对照组明显改善(P<0.05),且治疗后研究组患者的住院时间、肺部湿哕音消失时间、体温恢复时间及咳嗽消失时间均显著少于对照组患者(P<0.05),进一步证实早期纤支镜介入治疗可显著改善MPP伴有气道黏液栓患儿的肺功能状况,且有利于加快MPP患儿的康复速度,考虑可能因为早期纤支镜可彻底清除气道黏液栓及堵塞,使肺泡及支气管通气得以恢复,此外早期纤支镜肺泡灌洗后亦可使病灶内分泌物得到了湿化,进而可起到刺激呼吸道及引起咳嗽反射的作用,最终可促进MPP患儿痰液的排出。
MP与人体CNS组织存在部分共同抗原,故感染后可形成针对CNS组织的自身抗体,使淋巴细胞、单核细胞、巨噬细胞等炎性细胞浸润,促进细胞因子的释放,导致免疫损害[9]。本研究发现治疗前两组患者的相关血清炎性指标比较差异无统计学意义(P>0.05),而治疗后研究组患者的相关血清炎性指标均较对照组明显改善(P<0.05),表明早期纤支镜介入可有效改善MPP伴有气道黏液栓患儿的炎性状态,分析原因可能为MPP患儿支气管内黏液栓(炎性分泌物及痰痂)形成后,早期量少且与支气管壁粘连疏松,因此可通过吸引、灌洗等彻底吸出,从而减轻感染所致的炎性反应,进而起到了外科彻底清创引流的作用。
综上所述,早期纤支镜治疗MPP患儿的疗效显著,不仅在改善其肺功能同时还可减轻其炎性反应程度,最终利于患儿康复,值得临床推广应用。

