探讨外周血IgM、TNF-α、SPA及IL-10表达在院内获得性肺炎患者治疗及预后中的评价影响
吴广江,马颖欣,王泽娟,薛文英
(首都医科大学附属北京世纪坛医院,1.感染管理处,2.药物Ⅰ期临床试验研究室,北京100038)
医院内获得性肺炎(hospital acquired pneumonia,HAP)是指入院时患者不存在任何感染、也不处于疾病感染潜伏期,于入院48 h后因感染细菌、病毒、真菌、原虫等多种病原体而罹患的肺间质或肺实质感染性炎症[1-2]。这些病原体侵袭患者机体后可刺激和激活体内免疫反应系统,产生细胞因子和抗炎因子来保护机体抵抗外源感染物的侵袭,但过量产生的细胞炎症因子会引起机体出现病理性反应,导致肺部炎性表现多样性损伤。2005年美国胸科协会明确提出呼吸机相关肺炎 (ventilatorassociated pneum oniae,VAP)和医疗机构相关性肺炎(health cave associated pneum oniae,HCAP)归于医院获得性肺炎[3]。该病发病机制复杂,患者预后不佳,病死率高,严重危害住院患者的健康[4]。寻找可以信赖的诊断性指标帮助HAP的早期诊断、评价治疗效果,有助于改善HAP患者预后。因此,检测外周血肺炎支原体抗体 (MP-IgM)、肿瘤坏死因子(TNF-α)、肺表面活性蛋白A(SPA)及白细胞介素-10(IL-10)表达有助于院内获得性肺炎的辅助诊断、治疗及预后判断,本研究旨在探讨MP-IgM、TNF-α、SPA及IL-10变化在院内获得性肺炎患者治疗及预后意义。
材料和方法
1 患者一般资料
选取2016年1月至2017年12月本院确诊的100例院内获得性肺炎患者为观察组给予对症治疗,选取同期健康体检患者50例为对照组。HAP患者依据病情诊断分为轻、中症组58例和重症组(42例)。轻、中症组:入院5 d内发病,未进行机械通气或通气时间少于4 d,生命体征稳定,全身器官无异常变化。重症组:连续应用机械通气,生命体征不稳定或发生感染性休克。参照《中国成人医院获得性肺炎与呼吸机相关性肺炎诊断和治疗指南》2018年中华医学会重症医学分会修订的诊断标准[5]。①患者经相关检查确诊为HAP,经痰培养或支气管镜检证实为革兰阴性细菌感染(主要病原菌为铜绿假单胞菌、肺炎克雷伯杆菌、大肠埃希菌等);②排除严重心、肝、肾等严重脏器损伤,排除死亡与原发病有关的患者;③排除既往肺炎病史,孕妇及妊娠期女性。本研究经本院伦理委员会批准,患者家属自愿签署知情同意书。
轻、中症组58例,男32例,女26例,平均发病年龄57.2±8.6岁。重组42例,男22例,女20例,平均发病年龄57.6±7.5岁。对照组男29例,女21例,平均年龄57.6±9.4岁;两组受试者例数、性别、年龄和体重比较,差异无统计学意义,具有可比性
(P>0.05)。
2 临床治疗
观察组患者给予常规治疗:包括止咳、平喘、化痰和吸氧等常规治疗措施,给予患者纠正、维持酸碱平衡等对症治疗。患者接受静脉滴注10mg/(kg·d)阿奇霉素注射液静脉滴注3d(国药准字:H20000197,批号180106,东北制药集团沈阳第一制药有限公司生产),症状缓解后行10mg/(kg·d)阿奇霉素口服作序贯疗法,治疗2疗程。
3 检测方法
分别于治疗前及治疗两疗程后第一天采集患者6mL清晨空腹血,常规分离上层血清,血清内TNF-α、SPA及IL-10水平采用ELISA法测定;采用日本富士瑞必欧株式会社产SERODIA-MYCO II仪器应用颗粒被动凝集法检测血清MP-IgM滴度。TNF-α标准值:10~25mg/L;SPA标准值:1~10ng/mL,IL-10标准值:15~25μmol/L;MP-IgM标准值 <1∶80。
肺部感染评分:按照CPIS标准评分。肺炎严重指数PSI得分。
4 统计学处理
采用SPSS 22.0统计软件对本研究相关数据进行处理与分析,计量资料以()表示,两组间资料采用独立样本t检验,多组间资料采用方差分析。计数资料以率 (%)表示,采用χ2检验进行组间比较。两两相关性分析采用直线Pearson相关系数,分别以因变量疾病严重程度:轻度、中度和重度;疾病结局,生存和死亡;肺部感染程度评分;自变量MP-IgM、TNF-α、SPA及IL-10来进行相关性分析,以P<0.05为差异具有统计学意义。
结 果
1 不同疾病程度患者细胞因子含量表达
与对照组相比,轻、中症组和重度组HAP患者血清内TNF-α、SPA及IL-10水平显著升高,MP-IgM例数明显上升,随着疾病程度的加重表现更为明显(P<0.05)。与治疗前相比,治疗后轻、中症组和重度组HAP患者血清内TNF-α、SPA及IL-10水平显著下降,MP-IgM例数明显降低 (P<0.05)。见表1。
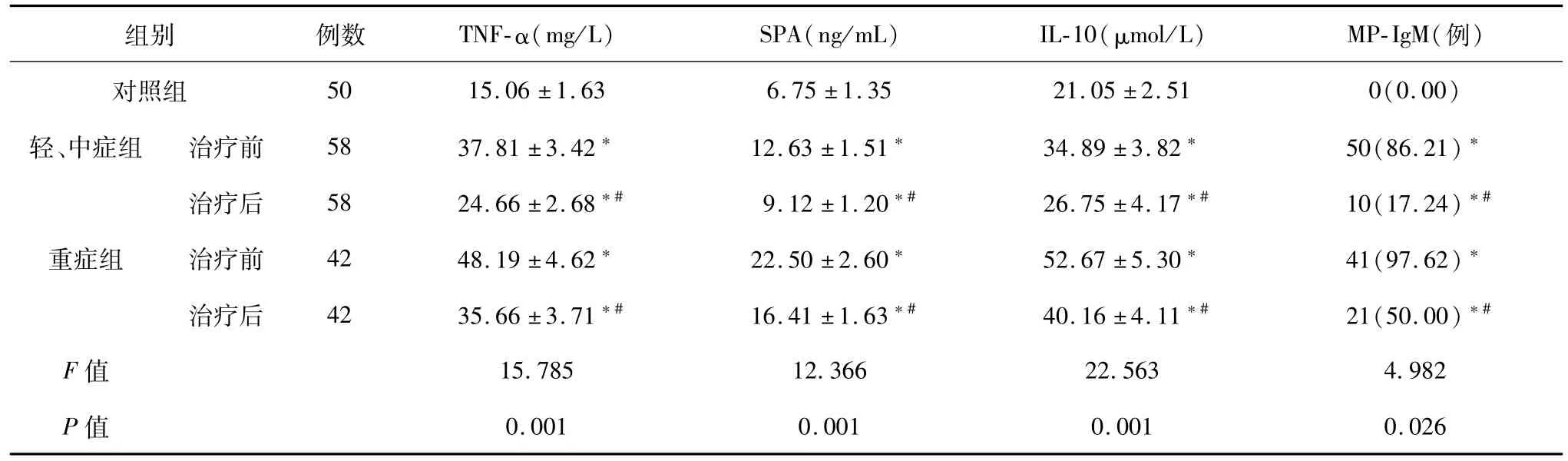
表1 不同疾病程度患者血清细胞因子含量表达
2 不同结局患者血清细胞因子表达
100例HAP患者最终死亡23例,存活77例。与对照组相比,生存组和死亡组HAP患者血清内TNF-α、SPA及IL-10水平显著升高,MP-IgM例数明显上升,死亡组患者上升更为明显 (P<0.05)。与治疗前相比,生存组和死亡组HAP患者血清内TNF-α、SPA及IL-10水平显著下降,MP-IgM例数明显降低 (P<0.05)。见表2。

表2 不同结局患者血清细胞因子表达
3 不同疾病程度患者肺部感染评分
与轻、中症组患者治疗前相比,重度组HAP患者CPIS标准评分和PSI得分显著升高,治疗后两组患者CPIS标准评分和PSI得分显著降低 (P<0.05)。表3。
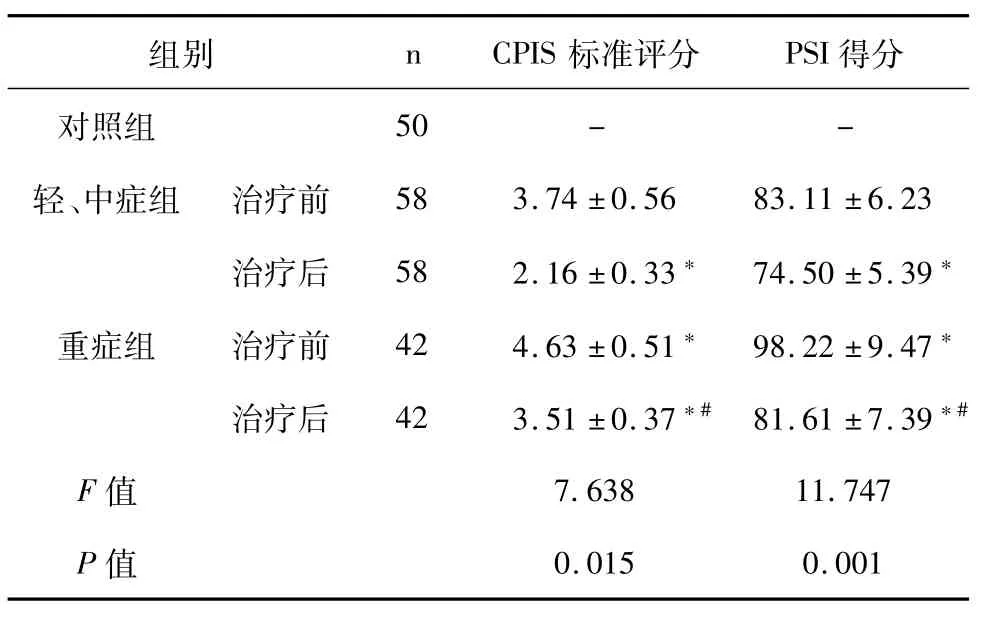
表3 不同疾病程度患者肺部感染评分
4 不同结局患者肺部感染评分
与生存组患者治疗前相比,死亡组HAP患者CPIS标准评分和PSI得分显著升高,治疗后两组患者CPIS标准评分和PSI得分显著降低 (P<0.05)。表4。
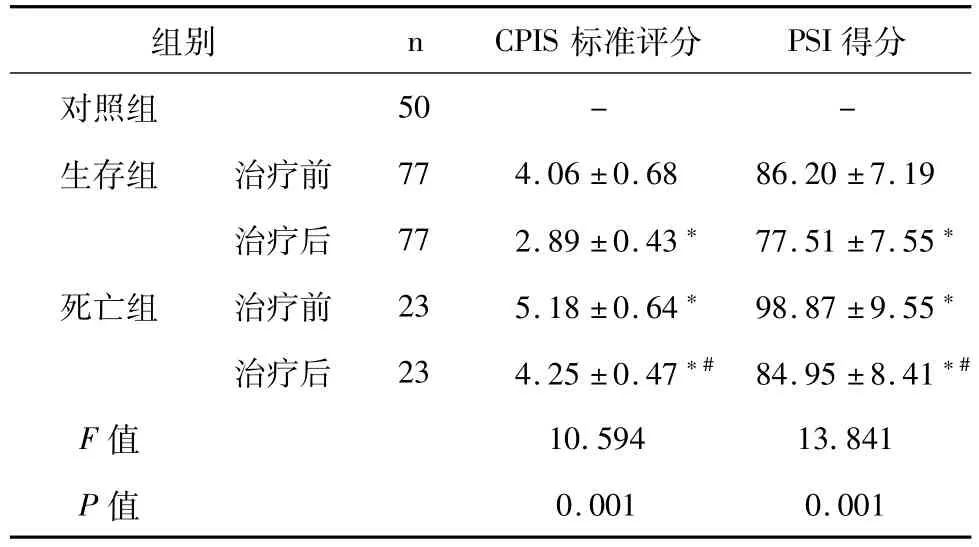
表4 不同结局患者肺部感染评分
5 相关性分析
通过直线相关分析结果发现,MP-IgM、TNF-α、SPA及IL-10表达与HAP患者的疾病程度、疾病结局和肺部感染程度存在显著的直线相关关系,Pearson相关系数为正值,P<0.05,表5。
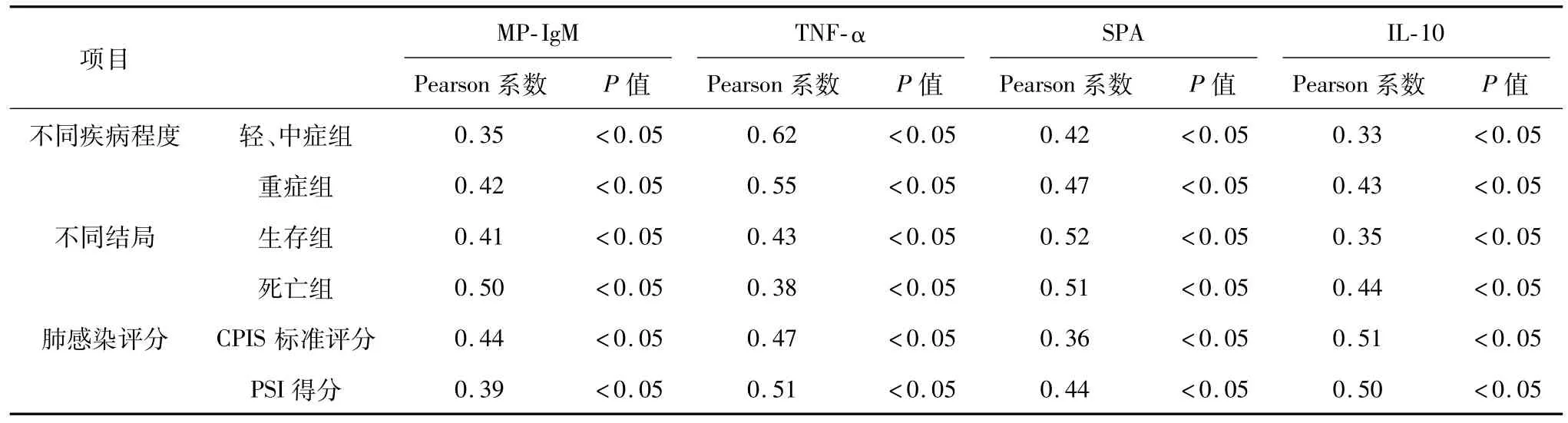
表5 相关性分析
讨 论
肺炎支原体抗体 (MP-IgM)是指支原体感染机体后,免疫系统中的B细胞特异性识别后所合成分泌的一类具有免疫功能的球蛋白,可作为急性期感染的诊断血清学指标,MP-IgM是肺炎支原体感染的早期指标[6]。患者在发病的7d内,即可在血液中被检出MP-IgM,但IgM半衰期较短,并且其受患者的病程、年龄、免疫状态等影响,仅作为辅助指标诊断[7]。肿瘤坏死因子-α(TNF-α)参与调节机体的免疫系统,是一种介导机体感染、创伤和炎症反应的重要炎症因子,可作为内源性致热原而直接引起机体发热和细胞死亡[8]。TNF-α过度表达可导致炎症反应失控,刺激和激活IL-6、IL-10及IL-Iβ等次级炎症介质的产生,加重组织损伤,引发全身性炎症反应[9]。本研究表明,HAP患者由于疾病程度的加重,与疾病转归的不同,患者体内MP-IgM表达及TNF-α水平显著上升,说明肺炎患者体内合并全身炎症反应和感染,过量表达的TNF-α和MP-IgM会促进炎性反应的失衡,刺激IL-10分泌,造成肺内局部乃至全身器官组织的炎症损伤,与患者疾病程度呈正相关。
IL-10主要由B细胞、单核巨噬细胞、成纤维细胞和T细胞等多种细胞分泌,是辅助性T淋巴细胞(Th2)分泌的细胞因子,IL-10作为主要的抗炎因子,可阻断TNF-α、干扰素、IL-6及IL-Iβ等因子的分泌,促进抗炎因子IL-4的分泌[10]。正常情况下,抗炎因子IL-10可保护机体免受炎性反应造成的组织损伤;但机体出现二次感染或顽固性感染时,机体内清除病原体的能力下降,IL-10表达过量并引起机体持续地免疫抑制[11-12]。肺表面活性蛋白A(SPA)主要由肺泡Ⅱ上皮细胞分泌,SPA在维持肺泡的表面张力及肺泡稳定性的过程中起到重要作用,参与调节肺组织防御和肺内免疫反应的发生[13-14]。本研究表明,由于疾病程度的加重,与疾病转归的不同,HAP患者体内IL-10及SPA水平显著上升,说明IL-10及SPA可以有效反应HAP患者体内炎症反应的情况,可提示患者体内炎性细胞因子的渗出,气道的反应性,以及有效提示患者的临床症状的改善情况,不仅可提示机体出现肺部或全身的炎症反应,还可反映炎症程度及预测疾病转归。
综上所述,外周静脉血中MP-IgM、TNF-α、SPA及IL-10表达在院内获得性肺炎患者体内异常升高,给予药物治疗后患者病情缓解,外周静脉血中MP-IgM、TNF-α、SPA及IL-10变化有利于监测在院内获得性肺炎患者的病情程度和治疗,值得推广研究。

