不同透析模式治疗慢性肾功能衰竭尿毒症疗效
付天文, 陈月琴, 徐 燕
苏州市第九人民医院肾内科,江苏苏州215200
尿毒症是慢性肾功能衰竭终末期的临床综合征之一,其原发疾病较多,如慢性肾小球肾炎、糖尿病肾病、高血压肾病、狼疮肾炎等[1]。因肾小球功能障碍致使肾对血液中有毒物质清除率下降,并滞留体内,导致肾功能产生不可逆的减退[2]。尿毒症毒素依据性质及清除方式的不同分为3类,小分子水溶性类、中大分子类与蛋白质结合物,后两类与尿毒症的发生密切相关[3]。透析作为替代肾移植的治疗方式,能有效清除患者体内毒素、代谢废物、免疫复合物等有害物质,调节电解质及酸碱平衡状态,包括血液透析、腹膜透析及血液灌流[4-5]。本研究对比血液透析、腹膜透析及血液透析联合血液灌流模式治疗对慢性肾功能衰竭尿毒症患者的毒素清除情况,旨在为临床优化透析方案提供依据。现报道如下。
1 资料与方法
1.1 一般资料 选取自2013年4月至2018年4月收治的102例慢性肾功能衰竭尿毒症患者为研究对象,根据治疗方法分为血液透析组、腹膜透析组、血液透析联合血液灌流组(联合组),每组各34例。纳入标准:(1)符合慢性肾衰竭尿毒症诊断标准,并通过血常规、尿常规、肾功能、血生化等检查确诊;(2)年龄>18岁;(3)以往未接受过血液透析治疗;(4)自体动静脉内瘘功能良好;(5)患者均签署知情同意书。排除标准:(1)合并恶性肿瘤;(2)严重营养不良;(3)血压、血糖异常;(4)心力衰竭、免疫低下;(5)有输血史。3组患者性别、年龄等一般资料比较,差异无统计学意义(P>0.05),具有可比性,见表1。本研究经医院伦理委员会批准。1.2 治疗方法 患者均采取常规辅助治疗,并补充营养、预防感染、控制血糖与血压。肾性贫血患者给予济脉欣促红细胞生成素(10支/盒,华北制药金坦生物技术股份有限公司,国药准字:S20000026),注射剂量为3 000 U,每周2~3次。血液透析组:采用德国费森尤斯公司的4008B型血液透析机、Fx80型高流量透析器(膜面积1.8 m2)及山东省淄博康贝医疗器械有限公司的一次性使用YTS-160型血液灌流器搭建临时血管通路。将血流量调节为200~250 ml/min,全身给予达肝素钠抗凝(5 000 U,辉瑞比利时公司,国药准字:H20120345),根据患者病情增减用量。治疗时间为3次/周,4 h/次。腹膜透析组:采用美国百特公司的腹膜透析液(2 000 ml/袋)、Tenckhoff腹透管。腹腔置管术后10~14 d内,先给予间歇性腹膜透析,再调整为持续性不卧床腹膜透析。根据患者肾功能、腹膜功能、尿量、生化指标及体表面积等决定透析周期的长短。透析液每日手工更换4次,白天更换普通腹膜透析液3次,每次留腹4 h,夜间高钙腹膜透析液留腹8 h,透析量为2 000 ml/次。联合组:透析所需器材同血液透析组一致,通过颈内静脉长期导管或动静脉内瘘,搭建血管通路。血液灌流器串联在血液透析器之前,调节血流量为200~250 ml/min,全身给予达肝素钠抗凝,根据患者病情增减用量。先给予血液透析联合血液灌流治疗2~3 h,待灌流器吸附能力饱和后将其取下,继续采用血液透析治疗1~2 h。治疗时间为3次/周,4 h/次。
1.3 观察指标 记录3组患者治疗前、治疗6个月后收缩压、舒张压。治疗前、治疗6个月后,分别抽取3组患者动脉血,采用全自动生化分析仪(Olympusa公司)检测血清肌酐、尿素氮水平,放射免疫法检测血清β2微球蛋白水平,试剂盒购自北京利德曼生化技术有限公司。记录透析前后尿素氮比值为R,单次透析时间为t,超滤量为Uf,透析后患者体质量为W,并计算透析充分性Kt/V。
Kt/V=-Ln(R-0.008×t)+(4-3.5×R)×UF/W
1.4 统计学方法 采用SPSS 18.0软件进行统计学分析,符合正态分布的计量资料以均数±标准差(±s)表示,组间比较采用独立样本t检验,组内比较采用配对样本t检验,3组间比较采用方差分析;计数资料以例(百分率)表示,比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 各组患者血压情况比较 治疗前,3组患者收缩压、舒张压比较,差异均无统计学意义(P>0.05)。治疗后,3组患者收缩压、舒张压均较治疗前降低,差异有统计学意义(P<0.05);3组间收缩压、舒张压比较,差异均无统计学意义(P>0.05)。见表2。
表2 各组患者血压情况比较(±s,血压/mmHg)

表2 各组患者血压情况比较(±s,血压/mmHg)
注:与本组治疗前比较,①P <0.05;1 mmHg=0.133 kPa
收缩压舒张压组别治疗前 治疗后 治疗前 治疗后血液透析组 163.82±13.47 152.73±14.81① 88.53±9.47 81.79±8.71①腹膜透析组 161.50±12.85 149.75±13.69① 89.35±9.82 82.40±9.63①联合组 158.38±17.51 146.58±15.24① 90.28±8.16 80.16±8.57①
2.2 各组患者肾功能情况比较 治疗后,3组患者血清肌酐、尿素氮、β2微球蛋白水平均较治疗前降低,差异有统计学意义(P<0.05);血液透析组、腹膜透析组血清肌酐、尿素氮及β2微球蛋白水平高于联合组,差异有统计学意义(P<0.05);血液透析组与腹膜透析组血清肌酐、尿素氮、β2微球蛋白水平比较,差异无统计学意义(P>0.05)。见表3。
表3 各组患者肾功能情况比较(±s)
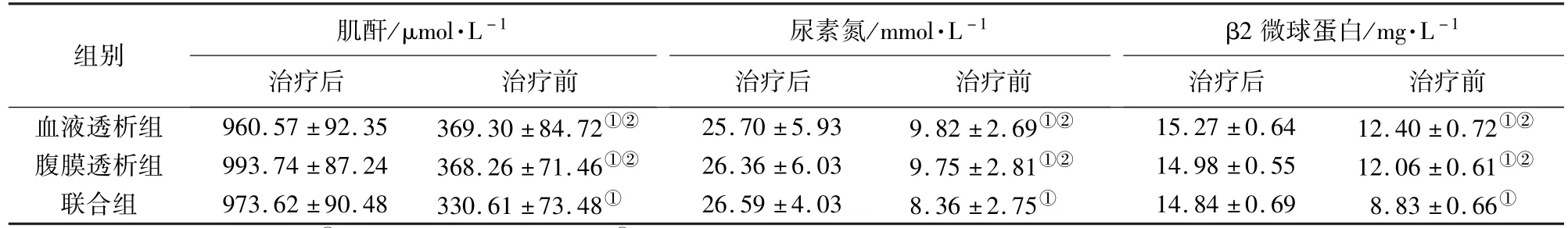
表3 各组患者肾功能情况比较(±s)
注:与本组治疗前比较,①P<0.05;与联合组比较,②P<0.05
组别 肌酐/μmol·L-1尿素氮/mmol·L-1β2 微球蛋白/mg·L-1治疗后 治疗前 治疗后 治疗前 治疗后 治疗前血液透析组 960.57±92.35 369.30±84.72①② 25.70±5.93 9.82±2.69①② 15.27±0.64 12.40±0.72①②腹膜透析组 993.74±87.24 368.26±71.46①② 26.36±6.03 9.75±2.81①② 14.98±0.55 12.06±0.61①②联合组 973.62±90.48 330.61±73.48① 26.59±4.03 8.36±2.75① 14.84±0.69 8.83±0.66①
2.3 各组患者透析情况比较 血液透析组Kt/V为(1.19±0.26),腹膜透析组 Kt/V 为(1.20±0.31),联合组Kt/V为(1.52±0.37)。血液透析组与腹膜透析组的Kt/V比较,差异无统计学意义(P>0.05);血液透析组与腹膜透析组的Kt/V均低于联合组,差异有统计学意义(P<0.05)。
3 讨论
慢性肾功能衰竭是各种肾疾病发展到终末阶段时表现出的临床综合征之一,直至肾功能丧失所出现的一系列症状和机体代谢紊乱所组成的临床综合征即为尿毒症,目前,肾移植是较有效的治疗方法[6-7]。但肾源、手术费用、移植排斥反应等受限因素较多,持续性血液净化仍是临床治疗的首选,但不同血液净化方式对患者的影响也有显著差异[8]。
血液透析是利用生物相容性较弱的纤维素衍生物作为滤过膜材料,通过弥散方式将其溶质清除。可常规清除肌酐、尿素氮等水溶性小分子物质,但不能有效清除中大分子及蛋白结合力高的物质,如β2微球蛋白等,导致患者体内β2微球蛋白大量蓄积。β2微球蛋白是导致透析相关淀粉样变性的主要成分,严重影响患者生活质量。但血液透析每次治疗都需要扎针,且会造成比较严重的贫血,透析前后会影响血压,需要对日常饮食严格控制,对患有心血管疾病、糖尿病的患者不利,此外,还会增加感染乙型、丙型肝炎的风险[9]。腹膜透析也是治疗慢性肾功能衰竭的一种传统方法,通过半透膜通透性良好的特点,对体内代谢废物通过弥散、超滤作用,清除代谢废物,但腹膜透析较适用于终末期糖尿病肾病患者[10]。腹膜透析在使用过程中需频繁更换腹透液,若未严格把握无菌操作,腹部容易感染,引发腹膜炎[11]。血液灌流是通过灌流器中的吸附剂非特异性吸附毒物、代谢产物进行血液净化,缺点是不能维持体内水、电解质及酸碱平衡[12]。血液透析联合血液灌流用于透析治疗可将两者的优势有效统一,可防止血液经过血液透析器后因浓缩而发生凝血,可维持水、电解质及酸碱平衡,防止紊乱,此外,利用透析机的加温装置可使回流的血液保温,从而保持体温[13-14]。
本研究结果显示,联合组患者疗效显著,治疗后收缩压、舒张压、肌酐、尿素氮、β2微球蛋白指标水平均得到明显改善,分析其原因为血液先经过灌流器,利用活性炭吸附剂的吸附作用清除毒物及其他代谢产物,再通过透析器的弥散作用达到净化血液的目的,不仅对尿素氮、肌酐等小分子毒物有更高的清除率,还加大对β2微球蛋白等中、大分子物质的清除[15]。同时,联合组对尿素透析充分性的改善均优于其他两组,Kt/V值高于其他两组,分析其原因为透析机的加温装置保持血液温度,加快体内尿素排泄,从而减少体内尿素蓄积,改善患者临床病症,提高肾功能及生活质量。但本研究样本较少,临床观察时间较短,有待联合其他中心进一步探讨该方案的疗效及影响等。
综上所述,3种透析模式治疗慢性肾功能衰竭尿毒症均能有效改善患者肾功能,但血液透析联合血液灌流治疗效果更显著。

