常规开胸手术与胸腔镜下肺癌根治术治疗Ⅰ期非小细胞肺癌疗效观察
任 晓
龙口市人民医院胸外科,山东龙口265701
流行病学报道显示,我国男性肺癌发病率、病死率均占恶性肿瘤首位,女性发病率占第2位,病死率占第2位[1],其中,非小细胞肺癌(non-small cell lung cancer,NSCLC)较为多见。 近几年,NSCLC早期检出率明显提高,救治的早期NSCLC患者逐年增多,引起高度重视。目前,传统开胸肺叶切除术联合纵隔淋巴结清扫是治疗早期NSCLC的主要手段,可彻底切除肿瘤,起到积极根治效果,但手术本身对患者机体损伤较大,且术后易引起呼吸衰竭、心功能受损等并发症,严重影响患者术后康复及生活质量[2]。随着微创外科理念的发展,胸腔镜技术不断改良进步,胸腔镜下肺癌根治术逐渐成为早期NSCLC外科治疗的重要手段[3]。本研究比较常规开胸手术与胸腔镜下肺癌根治术的近期、远期疗效,旨在为临床合理术式选择提供参考。现报道如下。
1 资料与方法
1.1 一般资料 选取自2014年1月至2015年6月收治的Ⅰ期NSCLC患者84例,其中,38例行常规开胸切除手术治疗为开胸术组,46例行胸腔镜下肺癌根治术治疗为胸腔镜组。纳入标准:(1)均经体征、影像学及病理检查确诊为Ⅰ期NSCLC;(2)具备全肺切除手术指征;(3)均签署知情同意书。排除标准:(1)合并器质性病变;(2)近2年内有放化疗史。开胸术组患者男性25例,女性13例;年龄48~71岁,平均(57.6±6.8)岁;肿瘤位置,上叶12例,中叶9例,下叶17例;腺癌21例,鳞癌13例,其他4例。胸腔镜组患者男性31例,女性15例;年龄49~70岁,平均(57.8±6.7)岁;肿瘤位置,上叶17例,中叶10例,下叶19例;腺癌 25例,鳞癌14例,其他7例。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院伦理委员会批准。
1.2 治疗方法
1.2.1 开胸术组 嘱患者取健侧卧位,常规全身麻醉、气管插管,腋中线4~5肋间行切口进胸,切口长度10~15 cm,解剖肺门行肿瘤病灶肺叶切除,并行常规纵隔淋巴结清扫,术后彻底止血、放置引流管等。
1.2.2 胸腔镜组 于第7肋间腋前线行3 cm切口作为观察孔,于第3肋间腋前线行4 cm切口作为手术第一操作孔,于第8肋间腋后线行2 cm切口作为辅助操作孔,以不牵拉肋骨与置入开胸器为原则,在胸腔镜下行单向式肺叶切除操作。用直线切割闭合器处理血管、肺裂、支气管,行常规纵隔淋巴结清扫,术后止血、放置引流管等同开胸术组。
1.3 观察指标 记录两组患者手术时间、术中出血量、淋巴结清扫数量、留置引流管时间、首次下床站立时间、住院时间。记录两组患者术后胸腔漏气、胸腔积液、肺部感染等常见并发症发生情况。两组患者出院后,通过电话随访、上门拜访、来院复查、社区医疗机构合作等途径随访3年,统计两组复发率、转移率及存活率。采用欧洲癌症研究生活质量核心问卷评估随访期末存活患者生活质量,从躯体功能、角色功能、情感功能、认识功能、社会功能、整体健康功能方面进行评估,得分越高生活质量越好。
1.4 统计学方法 采用SPSS 22.0统计学软件进行分析,计量资料以均数±标准差(¯x±s)表示,比较采用t检验;计数资料以例(百分率)表示,比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者手术情况比较 两组患者均成功完成手术,手术时间、淋巴结清扫数量比较,差异无统计学意义(P>0.05)。胸腔镜组患者术中出血量少于开胸术组,留置引流管时间、首次下床站立时间、住院时间均短于开胸术组,差异均有统计学意义(P<0.05)。见表1。
表1 两组患者手术情况比较(±s)

表1 两组患者手术情况比较(±s)
组别 手术时间/min 术中出血量/ml 淋巴结清扫数量/个 留置引流管时间/d 首次下床站立时间/d 住院时间/d开胸术组 119.2±13.1 197.3±30.6 13.2±1.7 7.4±1.6 4.1±1.3 13.4±3.4胸腔镜组 122.6±12.8 146.5±23.5 12.6±1.5 4.8±2.0 3.2±1.5 11.5±2.6 P值 >0.05 <0.05 >0.05 <0.05 <0.05 <0.05
2.2 两组患者术后并发症发生情况比较 胸腔镜组患者总并发症发生率显著低于开胸术组,差异有统计学意义(P<0.05)。见表2。
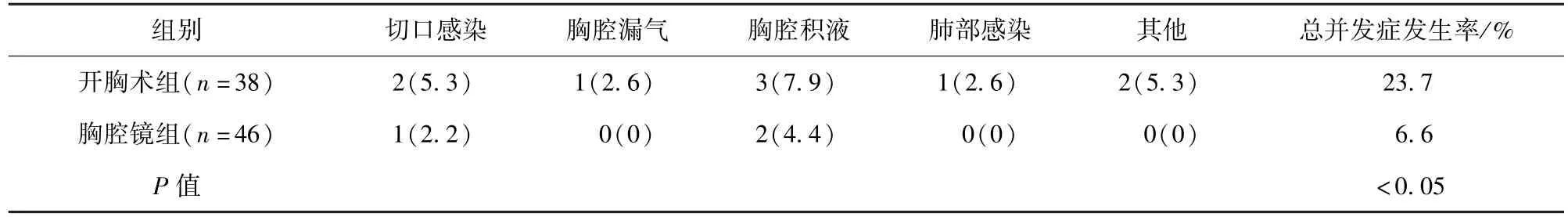
表2 两组患者术后并发症发生情况比较/例(百分率/%)
2.3 两组患者随访结果比较 随访3年,开胸术组失访4例,胸腔镜组失访5例,随访总有效率89.3%(75/84)。两组患者3年复发率、转移率及3年存活率比较,差异均无统计学意义(P>0.05)。胸腔镜组欧洲癌症研究生活质量核心问卷评分中躯体功能、角色功能、情感功能、整体健康功能评分均显著高于开胸术组,差异有统计学意义(P<0.05)。 见表 3、4。

表3 两组患者远期疗效比较/例(百分率/%)
表4 随访期末欧洲癌症研究生活质量核心问卷评分比较(±s,评分/分)

表4 随访期末欧洲癌症研究生活质量核心问卷评分比较(±s,评分/分)
组别 躯体功能 角色功能 情感功能 认识功能 社会功能 整体健康功能开胸术组 69.5±4.0 64.9±5.1 69.5±5.0 63.3±4.5 59.6±3.9 58.7±4.8胸腔镜组 71.6±3.8 67.1±4.3 72.6±4.6 63.6±4.7 60.4±4.0 61.2±4.6 P值 <0.05 <0.05 <0.05 >0.05 >0.05 <0.05
3 讨论
随着肺癌筛查技术的完善与逐渐普及,早期肺癌检出率显著提高。手术是治疗NSCLC的有效手段,无手术禁忌证者均应尽可能给予手术治疗,以期取得根治效果。尽管传统开胸切除手术临床应用较为成熟,但手术会造成不可避免的损伤,如出血量多、胸廓塌陷、肺部功能明显受损等,术后易出现缺氧、肺部感染、呼吸衰竭等并发症[4-5]。肺组织被切除后,患者术后低氧血症,心肌自律性、应激性增高,也一定程度增加术后心血管并发症发生风险[6]。随着外科微创理念兴起,早期肺癌已进入微创治疗时代,美国国立综合癌症网络指南推荐,胸腔镜下肺癌根治术可作为早期肺癌治疗的标准术式[7]。
本研究中,患者均成功完成手术,肿瘤切除、淋巴结清扫效果满意,但胸腔镜组在手术时间、术中出血量、引流管留置时间、首次下床站立、住院时间及并发症发生率方面均低于开胸术组,体现出微创、术后并发症少、术后康复快等优点。研究报道,胸腔镜不仅广泛用于胸内疾病的筛查诊断,且对多种疾病的手术治疗具有重要作用,术后创伤小,全身炎性应激反应轻,术后C反应蛋白、白细胞介素-6升高水平均明显低于常规开胸术,有利于减轻患者痛苦、促进预后康复[8]。此外,虽然胸腔镜肺癌切除术日趋成熟,但对于NSCLC纵隔淋巴结清扫方面尚存争议[9]。本研究显示,胸腔镜组淋巴结清扫数量与开胸术组无显著差异,提示胸腔镜下手术操作也能取得满意的淋巴结清扫效果,有利于预防复发转移。本研究随访结果显示,两组复发率、转移率及3年存活率方面并无显著差异,与既往研究结果相吻合[10-11],提示胸腔镜下肺癌根治术能取得与传统开胸术相接近的远期疗效。胸腔镜组随访3年期末欧洲癌症研究生活质量核心问卷量表中躯体功能、角色功能、情感功能、整体健康功能评分均显著高于开胸术组,提示胸腔镜下肺癌根治术对改善患者远期预后及生活质量具有一定优势。
胸腔镜下肺癌根治术治疗NSCLC有严格适应证,主要适用于病变在5 cm内的周围型肺癌及少部分未累及叶支气管起始部的中心型肺癌。对于老年或心肺功能欠佳或难以耐受常规开胸术的患者,可行胸腔镜下肺癌根治术或姑息性肿瘤切除术。禁忌证主要包括中心型肺癌、术前发现肺门纵隔淋巴结肿大以及T3~T4期病变者,此类患者行胸腔镜下肺癌根治术的手术难度、风险较大,根治效果不佳,仍采用传统开胸术。临床实际中应严格把握胸腔镜下肺癌根治术的适应证与禁忌证,评估手术风险收益。
综上所述,胸腔镜下肺癌根治术治疗Ⅰ期NSCLC的近期、远期疗效较好,且具有手术微创、术后康复快、改善生活质量等优势。

