经阴道和腹部超声诊断子宫腺肌症的临床应用价值分析
黄丽涛
楚雄州武定县妇幼保健计划生育服务中心 云南武定 651600
子宫腺肌症在临床上又称为内在性子宫内膜异位症,是临床妇科的一种常见病和多发病,是指子宫内膜向子宫肌层发生良性浸润并呈弥漫性生长,通常还会伴有子宫肌瘤。临床表现月经失调、痛经等症状,目前临床上对于其致病原因尚不明确,可能和子宫内膜基底层细胞增生存在密切关系。通常采用影像学检查进行诊断[1]。本文着重对于经阴道和经腹部超声诊断子宫腺肌症的临床应用效果及价值进行对比分析,现予以报道。
1 资料和方法
1.1 基本资料
选取本院2017年6月—2018年12月收治的子宫腺肌症患者92例作为本次研究的对象,均分别接受经阴道和经腹部超声检查。患者中年龄36—58岁,平均年龄(48.3±5.2)岁。
1.2 方法
所有患者首先接受腹部超声检查,取仰卧位,按常规充盈膀胱,使用腹部探头在下腹部纵横切面对子宫轮廓、位置、大小、宫壁回声、后壁、子宫前壁厚度等进行观察。随后接受经阴道超声检查,指导患者将膀胱排空,取膀胱截石位,将消毒避孕套套在阴道探头外,并均匀涂抹耦合剂,将探头缓慢插入阴道内,待探头顶端至子宫颈和后穹窿后,实施回旋、纵横扫查,依次观察宫底、宫体的浆膜层、肌层、内膜的回声特征,测量宫体大小、内膜厚度及肌壁厚度。
1.3 观察指标[2-3]
①与手术及病理诊断结果为标准,比较分析腹部超声和阴道超声对子宫腺肌症的临床诊断结果。②超声检查声像图特征。
1.4 数据处理
采用SPSS19.0软件包进行数据处理,计量资料和计数资料分别采用t和χ2检验,以P<0.05为组间比较差异具有统计学意义。
2 结果
2.1 两种方法诊断结果比较
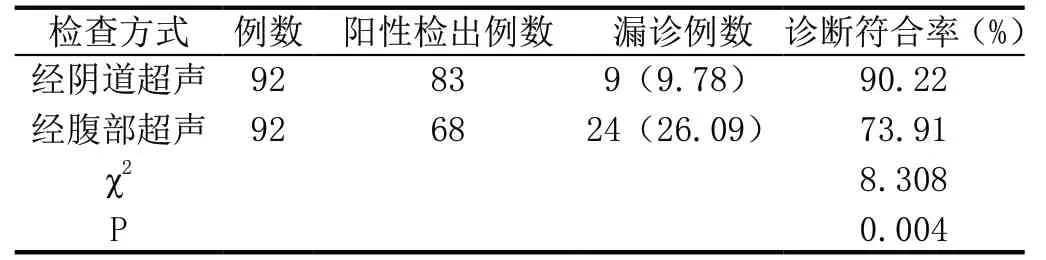
表1:两种方法诊断结果比较[n(%)]
经阴道超声的诊断符合率明显高于经腹部超声(χ2=8.308,P=0.004<0.05),经阴道超声的诊断漏诊率为9.78%,明显低于经腹部超声的26.09%(P<0.05)。详见表1。
2.2 超声检查的声像图特征
局灶型:声像图表现为子宫体积呈不均匀增大,病灶局部表现为不规则的结节状,与正常子宫组织无明显的分界,和周围组织边界不清晰,有时局部呈瘤样,病灶大多发生在宫体后壁位置,无包膜。肌层内可见局限性回声增强区,或强弱不等回声区,局部肌层出现增厚情况,存在有结节样不规则的回声,其后方无声衰减,内有小的无回声区,病灶周围无环形或半环形血流信号包绕,内部多呈星点闪烁状彩色血流信号。
弥漫型:子宫的前后径明显呈弥漫、均匀的增大,子宫形态较为饱满。子宫肌层呈弥漫性增厚,病灶无显著的边界,与周围组织的边界不清晰。宫体形态圆顿,宫颈短粗,部分内膜线前移,其中以后壁较为多见。前后壁厚度存在一定的差异,薄厚比例约为1:2.5,肌层内可见小点状强回声,内膜晕环增宽,回声不均匀,存在连续性中断,病灶内均可见条状或较为稀疏的点状彩色血流型号。
混合型:存在有点状血流信号,没有环形信号,病灶内部没有暗区,没有假包膜或者是假包膜不明显。
合并子宫肌瘤:子宫大于孕2个月的子宫,在肌层内可见较低的回声团,周边具有半环形或环形的血流信号,除了单纯的子宫肌瘤声像图特征以外,还能够看见圆形的稍强回声,边界较为清晰。
3 讨论
子宫腺肌症的临床表现为月经量增加、经期延长及痛经等症状,由于部分患者缺乏典型症状和体征,因而临床检查容易出现漏诊和误诊。目前,临床上大多采用经阴道超声与经腹部超声进行检查诊断。两种方式的子宫腺肌症超声声像图均可显示出子宫呈球样不均匀增大,子宫形态圆顿,病灶部位边缘不很清晰。内部回声不均匀,肌壁回声表现粗糙,部分可见肌壁存在散在分布的小无回声区,以后壁居多,同时无明显彩色血流信号出现[4]。与经腹部超声检查相比较,经阴道超声检查的探头频率较高,分辨能力力较强,由于直接贴近子宫颈和后穹窿区域,能够观察到比较细微的组织结构。同时可以排除腹壁脂肪和肠鸣声等因素的干扰,能够有效提高图像的分辨率和清晰度,更加有利于对于病灶性质的区分和鉴别。其声像图能够更加清晰地反映出病灶特征为:肌层回声呈现出不规则或低回声或两者混合回声,子宫后壁增厚,内膜变形或前移。其检查效果明显优于经腹部超声检查,有效提高了对子宫腺肌病诊断的准确率[5]。本次研究结果显示,经阴道超声的诊断符合率为90.22%,明显高于经腹部超声的73.91%(P<0.05);经阴道超声的诊断漏诊率为9.78%,明显低于经腹部超声的26.09%(P<0.05)。
综上所述,与经腹部超声相比较,采用经阴道超声检查诊断子宫腺肌症其图像更为清晰,具有相对更高的阳性检出率和诊断准确性,能够有效减少漏诊和误诊的发生率,因而具有较较为显著的临床应用效果及较高的临床应用价值。

