CT与MRI对中枢神经系统神经母细胞瘤的诊断价值*
尤晓光
(海南医学院第一附属医院 放射科, 海南 海口 570208)
神经母细胞瘤是一种好发于儿童及青少年的恶性肿瘤,又称神经细胞瘤[1]。虽然原发性中枢神经系统神经母细胞瘤临床发病率低,在颅内肿瘤中所占比例不足1%,但恶性程度高,转移出现较早,所以提高术前诊断准确性十分重要[1-2]。目前神经母细胞瘤常用的诊断影像学方法有电子计算机断层扫描(computed tomography,CT)和磁共振成像(magnetic resonance imaging,MRI)有助于评估患者肿瘤范围及大小,以便制定手术方案[3-4]。国内关于中枢神经系统神经母细胞瘤CT和MRI诊断影像学特征的报道较多,但缺少关于两者诊断价值的分析[5-6]。因此,本研究采用ROC曲线评估CT和MRI诊断中枢神经系统神经母细胞瘤的临床价值,现报道如下。
1 资料与方法
1.1 一般资料
收集2014年4月~2018年10月疑似中枢神经系统神经母细胞瘤病例38例,男26例、女12例, 5~36岁、平均(15.21±6.38)岁;病程3月~5年、平均(28.58±12.46)月;主要症状表现为头痛36例、视力下降22例、呕吐18例、感觉异常11例、嗜睡4例。纳入标准:(1)术前均行CT和MRI检查,(2)经手术治疗,并进行病理学检查,(3)患者或其家属对本研究充分知情,并自愿签署病人知情同意书。此外,排除合并免疫系统疾病或其他重要脏器功能严重异常者、存在沟通障碍或具有精神疾病史者、不配合研究者及临床资料不全者。
1.2 检查方法
采用64层螺旋CT机(德国西门子)检查,层厚10 mm,层间隔10 mm,对患者颅底至颅顶进行连续扫描。MRI检查采用1.5 T核磁共振成像仪(德国西门子)进行平扫和增强扫描,层厚5.0 mm,层距1.0 mm,NSA为1,FOV 240 mm×240 mm,矩阵256×256;自旋回波(SE)T1WI(TR 450 ms,TE 20 ms),快速自旋回波序列T2WI(TR 4 020 ms,TE 120 ms);增强扫描行矢状面、轴面、冠状面T1WI扫描,经静脉注射对比剂为钆喷替酸葡甲胺(Gd-DTPA),注射速度1 mL/s,注射剂量0.2 mL/kg。由2名资深影像学医师采用双盲法阅片,当诊断结果不一致时,共同商讨得出最终诊断结果。所有患者经手术治疗,切除组织行HE染色,观察病理组织学特点。
1.3 数据分析
应用SPSS 22.0软件进行统计分析,采用ROC曲线分析CT和MRI对中枢神经系统神经母细胞瘤的诊断效能。
2 结果
2.1 CT检查影像学特征
采用CT检查所有神经母细胞瘤患者,结果显示肿瘤平均直径(4.91±0.83)cm,肿瘤多呈囊实性、非均匀性混合密度肿块,肿瘤囊性和坏死部分呈均匀低密度,实性部分呈等密度,实性部分内部可见条状或斑块状高密度钙化影,病变边界较清晰,少数病例肿瘤周围可见小片状低密度水肿。见图1A。
2.2 MRI检查影像学特征
采用MRI检查所有神经母细胞瘤患者,结果显示肿瘤平均直径(4.98±0.89)cm,在T1WI上呈低信号或稍低信号,其内可见稍高信号片状影;在T2WI上呈等信号或稍高信号,其内可见斑片状高密度影;T1WI增强扫描后,肿瘤实质部分呈不均匀斑块状强化。病变边界较清晰,少数病例肿瘤周围可见小片状低密度水肿。见图1B~D。
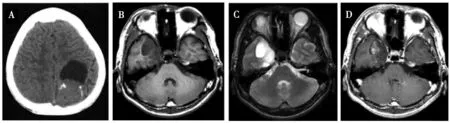
注:A为肿块位于左侧顶叶,CT扫描囊性部分呈低密度,实性呈等密度,其内见条形高密度钙化影;B为肿块位于右侧 内颞叶,MRI扫描囊性部分轴位T1WI呈低信号;C为肿块位于右侧内颞叶,MRI扫描囊性部分轴位T2WI 呈高信号;D为肿块位于右侧内颞叶,MRI扫描囊性部分轴位增强T1WI,病灶斑片状强化图1 神经母细胞瘤患者CT和MRI典型影像学结果Fig.1 Typical iconography image in CT and MRI
2.3 神经母细胞瘤组织学
神经母细胞瘤患者术后组织HE染色,光镜下病理结果显示瘤细胞密集,染色质粗细不均,胞体呈梭形、圆形,部分呈不规则形状;瘤细胞有异型性,呈片巢状排列,部分有片状坏死;部分散在钙化物沉积,瘤细胞团间可见血管扩张充血、血管增生。
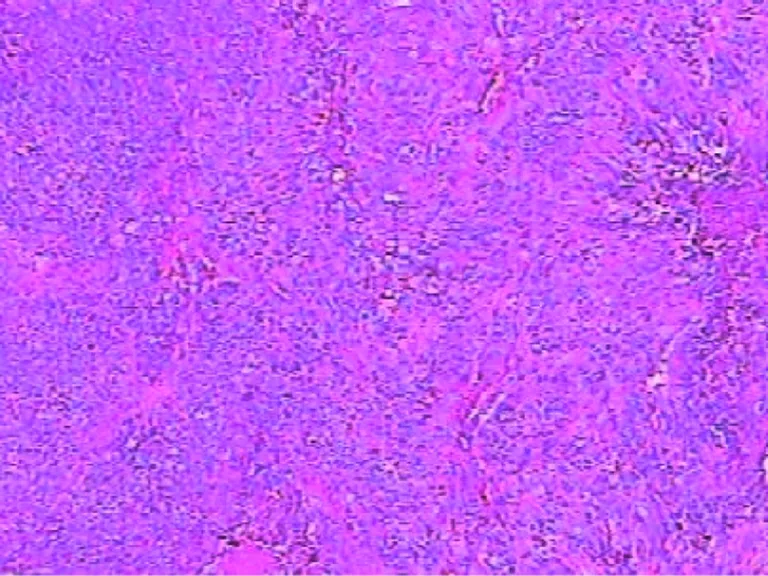
图2 神经母细胞瘤组织学(HE,×200)Fig.2 Histology results under light microscopy
2.4 两种影像学方法诊断神经母细胞瘤的效能
病理诊断结果显示,38例疑似中枢神经系统神经母细胞瘤病例中,30例确诊为中枢神经系统神经母细胞瘤。以病理检查结果为金标准,进行ROC曲线分析,结果显示MRI诊断的敏感度、特异度、准确度、ROC曲线下与坐标轴围成的面积(AUC)均大于CT诊断,具有较高诊断价值,见表1和图3。
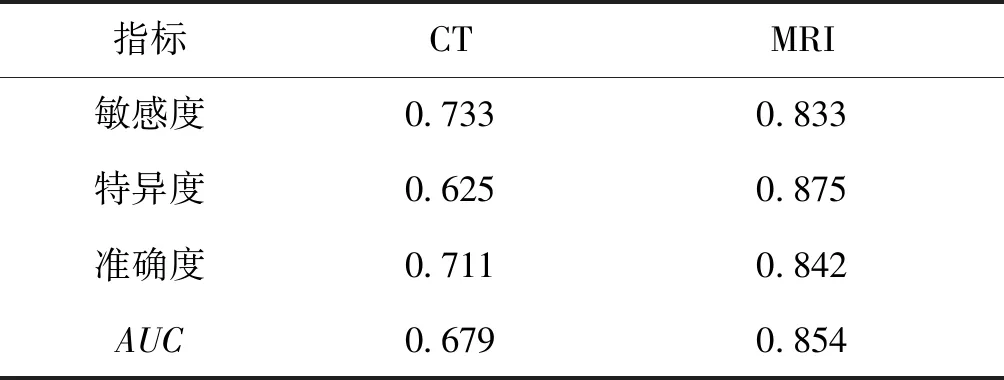
表1 两种影像学方法诊断神经母细胞瘤的效能Tab.1 Comparison of diagnosis power in CT and MRI

注:A为ROC曲线分析CT诊断效能, B为ROC曲线分析MRI诊断效能图3 两种影像学方法诊断中枢神经系统神经母细胞瘤效能的ROC曲线Fig.3 Comparison of diagnosis power about ROC curve in CT and MRI
3 讨论
神经细胞分化的第2阶段是神经上皮基质细胞分化为神经细胞,若该阶段神经细胞不断分裂增殖,则可形成神经母细胞瘤[7]。神经母细胞瘤属于神经内分泌性肿瘤,是儿童常见的恶性肿瘤之一,原发于中枢神经系统的神经母细胞瘤主要表现为头痛、呕吐、视力异常、颅内压升高等颅内占位性病变症状[7-9]。
CT和MRI是中枢神经系统神经母细胞瘤术前诊断的常用方法,CT检查除了可显示X线片所提供的所有信息,还可确定肿瘤位置、累及范围、钙化等信息,具有扫描时间短,检查方便,对钙化十分敏感(85%左右肿瘤内钙化可以检出)等特点[10-12];MRI检查则具有多方位成像、软组织对比度高等优点,在影像学诊断中应用广泛[13-14]。有学者总结出CT或MRI在神经母细胞瘤诊断中的共性[15-16]:(1)肿瘤恶性程度高,占位征象明显;(2)肿瘤与周围脑组织分界大多较清晰,可能与肿瘤生长方式有关。肿瘤一般以瘤细胞分裂、增殖方式生长,较少呈浸润方式生长;(3)肿瘤CT平扫实性部分呈等密度或较高密度,MRI平扫实性部分在T1WI上呈低信号或稍低信号,在T2WI上呈等信号或稍高信号。这与肿瘤实性部分瘤细胞胞核较大,胞浆较少,胞内水分较少有关。另外,实性部分内存在钙化现象,呈点状、细条状或斑块状钙化影;(4)肿瘤周围多无明显水肿,且不随恶性程度增加而发生改变。本研究中CT与MRI影像学特征与上述基本一致。
中枢神经系统神经母细胞瘤易与其他脑部肿瘤(如室管膜瘤、高级别或低级别星形细胞瘤、脑膜瘤、髓母细胞瘤和室管膜母细胞瘤等)相混淆,病理检查是其诊断金标准。本研究中对患者病理组织行HE染色,镜下可见瘤细胞密集,染色质粗细不均,胞体呈梭形、圆形,部分呈不规则形状,瘤细胞有异型性,呈片巢状排列,部分有片状坏死;部分散在钙化物沉积,瘤细胞团间可见血管扩张充血、血管增生;大体标本可见肿瘤血供丰富、界限清晰,常见囊变、钙化、出血及坏死。临床上根据肿瘤大体病变及组织学检查可确诊是否为神经母细胞瘤[17-18]。本研究以病理检查结果为金标准,经ROC曲线分析结果显示,MRI诊断敏感度、特异度及准确度分别明显高于CT诊断,MRI的AUC也明显高于CT诊断,提示中枢神经系统神经母细胞瘤采用MRI诊断准确性较高。分析原因是中枢神经系统神经母细胞瘤多位于额叶、顶叶,脑室内和松果体区也可见到,影像学鉴别有一定难度。
综上所述,中枢神经系统神经母细胞瘤影像学检查具有特征性,对于其诊断与随访检查具有一定参考价值,MRI检查的诊断准确性比CT检查高,诊断价值更大,但仍需依赖病理检查确诊。

