显微手术治疗脑干海绵状血管瘤的疗效
崔 岩 宋宏伟 许金剑
大庆油田总医院神经外科,黑龙江 大庆 163000
脑干海绵状血管瘤为脑血管畸形性疾病[1],与颅内其他部位的海绵状血管瘤进行比较更容易发生出血情况,会扩大病灶周围含铁血黄素和胶质样变范围[2-3],导致占位效应形成,严重损害神经功能。通过外科手术切除病灶可防止病灶持续增大和反复出血,但脑干海绵状血管瘤所处部位较深,与重要神经结构毗邻,因此存在手术风险高、难度大的情况[4],为促进手术治疗成功率,应根据相应的手术指征合理选择手术方式。近年来随着医疗技术和器械的不断发展和改进,显微技术在神经外科中开始广泛应用,本文旨在探讨显微手术治疗脑干海绵状血管瘤的效果,为临床手术方案的选择提供参考依据,现报道如下。
1 资料和方法
1.1 一般资料
选取2016年1月至2017年12月在大庆油田总院收治80例脑干海绵状血管瘤患者,按照治疗方式不同分为对照组40例,男14例,女26例,年龄52~72岁,平均(64.35±3.64)岁,病程16 h~60 d,平均病程(30.75±5.64)d;肿瘤位置,中脑前外侧3例,背侧6例,脑桥腹侧或前外侧13例,脑桥第四脑室底18例。研究组40例,男15例,女25例;年龄53~73岁,平均(64.43±3.70)岁。病程,18 h~65 d,平均病程(30.88±5.69)d;肿瘤位置,中脑前外侧4例,背侧7例,脑桥腹侧或前外侧12例,脑桥第四脑室底17例。两组患者基线资料比较,差异无统计学意义,具有可比性。
1.2 纳入与排除标准
纳入标准:(1)所有患者术前均经头颅计算机断层扫描(computed tomography,CT)、磁共振成像(magnetic resonance imaging,MRI)和数字减影血管造影(digital subtraction angiography,DSA)等影像学检查明确诊断为脑干海绵状血管瘤,并经术后病理检查确诊;(2)所有患者均存在自发性出血病史并伴有不同程度的神经功能障碍;(3)病灶占位效应明显且位于脑干表面或突出至脑干外;(4)患者均符合手术指征;(5)患者的临床资料齐全。排除标准:(1)存在其他重大脑部病变、颅脑手术史的患者;(2)存在血液系统疾病、造血功能障碍的患者;(3)存在严重意识障碍的患者;(4)不愿接受随访或中途失访的患者。
1.3 方法
对照组采用开放式手术。患者取仰卧位,行全身麻醉,将颧弓充分暴露,固定患者的头部,从颧弓颞入路,切开皮肤,经耳屏绕过颞肌1~2 cm,充分显露颧弓浅筋膜瓣和颞肌,将颞肌翻开直至颞下中颅窝底部,将蝶骨嵴、颞部的多余骨质去除。剪开硬膜,使海绵窦外侧壁和颞底显露出来,将瘤体取出后进行止血处理,对动眼神经和交通动脉的分布情况进行观察,将创口进行缝合,采用颅骨锁进行固定,复位颧弓。
研究组采用显微手术。根据海绵状血管瘤所处位置合理选择入路方式,如血管瘤位于中脑前外侧、背侧,分别选择颞下入路、幕下小脑上入路;位于脑桥腹侧或前外侧则选择标准乙状窦后入路,位于脑桥第四脑室底则选择后正中小脑扁桃体内入路。患者取坐位,使用头架Mayfield固定患者的头部。进行全身麻醉,在进入脑干后,在颈内动脉池放置显微设备。在动眼神经周围对前后床突进行定位,对假设走行路线进行确定,抬起颞底,充分暴露海绵窦侧壁,在假设走行路线下2 cm处作一切口,使用神经电生理技术对神经等长传导束和脑神经核团进行监测,明确血管瘤位置,将液化的暗红色血性液体吸除,分离划清血管瘤周围胶质带和脑干含铁血黄素沉积区、窦外的界限,使用低功率双极电凝对供应海绵状血管瘤的微小静脉进行烧灼,使用吸引器和剥离子将血管瘤进行抽吸、剥离操作,注意对血管瘤周围含铁血黄素沉着的脑干神经组织进行保护,在显微镜下对术腔壁上残留的海绵状血管瘤进行检查和辨别,并将其剥离,术中发现出血点时,及时使用栓状明胶海绵填塞。将瘤体完整取出,并去除多余的明胶海绵,在复位内部结构后进行缝合处理。
1.4 评价及判定标准
统计两组患者术中出血量、手术时间和住院时间;两组患者治疗期间并发症发生率;在术前和术后1年时采用卡氏评分(Karnofsky,KPS)对两组患者的功能状态进行评价,百分制,分值越低表示功能状况越差[5];应用欧洲癌症研究及治疗组织研制的生活质量核心量表(EORTC QLQ-C30)评估两组患者的生活质量[6],共有躯体功能、认知功能、情绪功能、角色功能和社会功能5个领域,每个领域包括2~5个条目,总分均为100分,分值越高,表明生活质量越好。量表均有较好的信效度。发放80份,回收80份,回收率100%。
1.5 统计学方法
采用SPSS 21.0统计软件进行数据分析。计数资料采用n(%)表示,组间比较采用χ2检验;计量资料采用(±s)表示,组内对比采取配对t检验,组间对照采用独立样本t检验,以P<0.05表示差异有统计学意义。
2 结果
2.1 两组治疗情况比较
研究组患者术中出血量、手术和住院时间均优于对照组,差异有统计学意义(P<0.05,表1)。
表1 两组患者治疗情况比较(±s)

表1 两组患者治疗情况比较(±s)
组别 例数 术中出血量(ml) 手术时间(min) 住院时间(d)对照组 40 120.68±4.26 71.55±4.62 23.15±4.58研究组 40 38.42±2.57 42.89±3.23 11.52±3.01 t值 104.570 32.155 13.421 P 值 <0.001 <0.001 <0.001
2.2 两组并发症发生率比较
研究组并发症发生率7.50%(3/40)低于对照组25.00%(10/40),差异有统计学意义(P<0.05,表2)。
2.3 两组KPS和生活质量评分比较
术前,KPS和生活质量评分比较,差异无统计学意义;术后1年,两组KPS和生活质量评分均较术前提高;研究组KPS和生活质量评分高于对照组,差异有统计学意义(P<0.05,表3)。
3 讨论
脑干海绵状血管瘤的发生不仅与毛细血管扩张、静脉发育不良等先天性因素有关[5],还可能由常规放疗、病毒感染、外伤、手术和出血后血管性反应等后天性因素诱发[6]。脑干为海绵状血管瘤的高发部位[6],海绵状血管瘤反复出血会扩大病变范围,促使对脑干的压迫加重,从而增加病情严重程度。外科手术切除病灶是治疗脑干海绵状血管瘤的有效方法,虽然具有较大的手术风险,但其病死率远低于保守治疗[7-8],可防止再次发生出血事件。
临床医学和影像学技术的不断发展促使显微手术在神经外科疾病治疗中应用广泛,术前通过影像学检查能够对出血部位、病灶部位进行明确[9],掌握病灶与周围神经、血管之间的关系,为显微手术的顺利进行提供条件[10]。本研究中,研究组患者进行显微手术治疗时,根据病灶部位选择入路方式,并在坐位下进行手术,一方面坐位下,血液和脑脊液可因重力作用流出术野[11],保证术野清晰度,便于观察解剖位置和止血点[12-13];另一方面,在显微镜下进行手术,能够彻底切除海绵状血管瘤[14],同时减少对海绵窦区血管和神经的牵拉和损伤,对周围正常结构起到保护作用[15],且术中合理止血能够防止因止血不彻底而出现心跳骤停等情况。
本文研究结果显示,研究组患者术中出血量少,手术和住院时间均优于对照组;并发症发生率低与对照组,差异有统计学意义。坐位下,显微手术利用自身的放大功能、照明功能能够保证良好的手术视野,从而减少不必要的损伤,进而能够减少出血量和并发症的发生。而开放式手术的切口与创伤较大,易牵拉周围神经组织和结构,影响神经功能,导致疗效差和预后不良;研究组术后的KPS和生活质量评分均高于对照组,差异有统计学意义,表明显微手术有助于改善患者的预后效果。
综上,对脑干海绵状血管瘤患者实施显微手术具有较高的有效性和安全性,可提高预后效果。
表3 两组KPS和生活质量评分比较(分,±s)
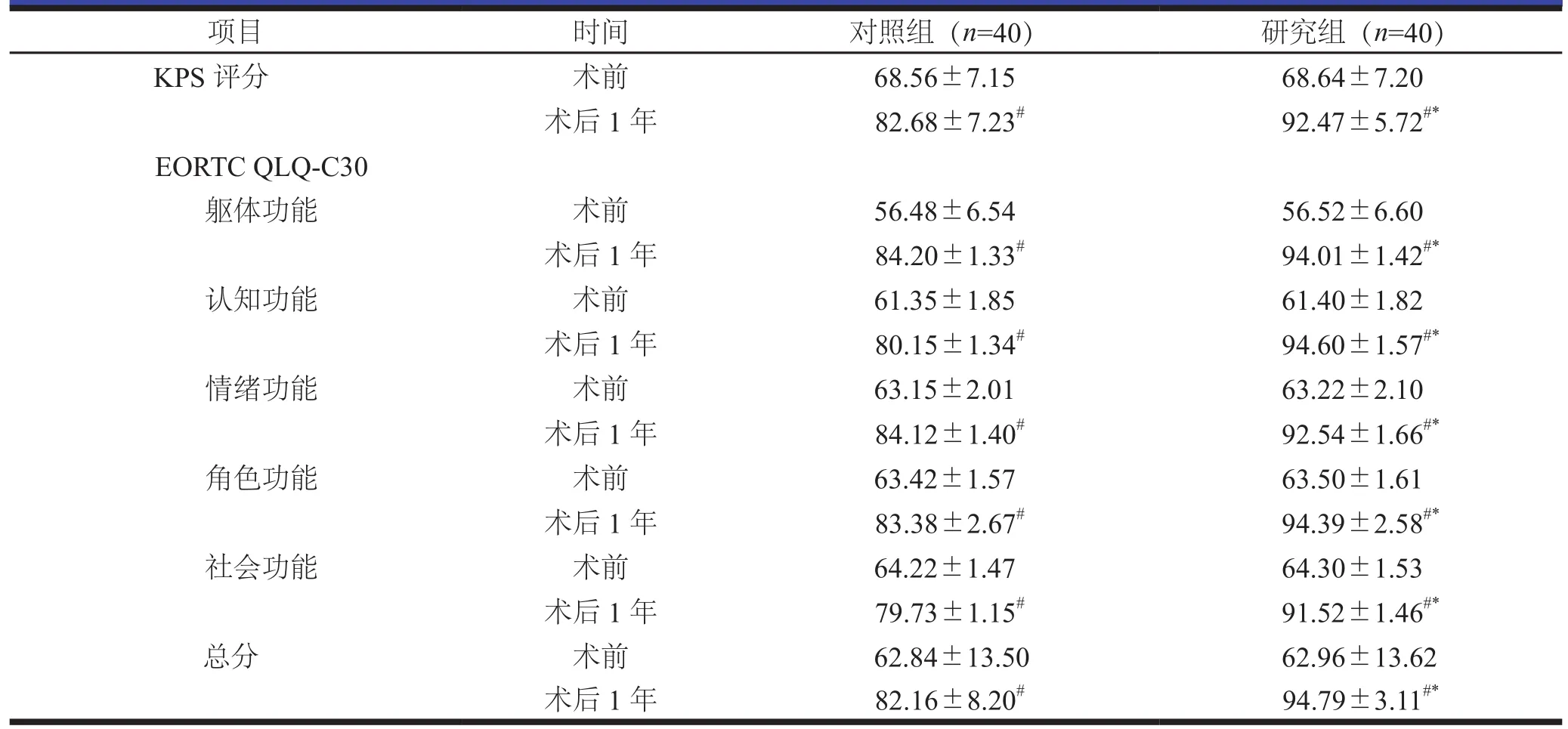
表3 两组KPS和生活质量评分比较(分,±s)
注:与术前比较,#P<0.05;与对照组同时间点比较,*P<0.05
项目 时间 对照组(n=40) 研究组(n=40)KPS评分 术前 68.56±7.15 68.64±7.20术后1年 82.68±7.23# 92.47±5.72#*EORTC QLQ-C30躯体功能 术前 56.48±6.54 56.52±6.60术后1年 84.20±1.33# 94.01±1.42#*认知功能 术前 61.35±1.85 61.40±1.82术后1年 80.15±1.34# 94.60±1.57#*情绪功能 术前 63.15±2.01 63.22±2.10术后1年 84.12±1.40# 92.54±1.66#*角色功能 术前 63.42±1.57 63.50±1.61术后1年 83.38±2.67# 94.39±2.58#*社会功能 术前 64.22±1.47 64.30±1.53术后1年 79.73±1.15# 91.52±1.46#*总分 术前 62.84±13.50 62.96±13.62术后1年 82.16±8.20# 94.79±3.11#*

