误诊为高血压基底节脑出血的大脑中动脉瘤1例
吴静超
天津市环湖医院神经外科,天津 300060
颅内动脉瘤破裂出血在影像学上多表现为蛛网膜下腔出血,但约15%的动脉瘤出血表现为颅内血肿和基底节区脑出血,无明显蛛网膜下腔出血,急诊多误诊为高血压基底节脑出血, 天津市环湖医院误诊为高血压基底节脑出血的患者行手术最终发现为左侧大脑中动脉上干分叉处动脉瘤,现报道如下。
1 临床资料
患者,男性,31岁,2019年5月9日主因“突发言语不清伴右肢活动不利11 h,意识不清2 h”入院,患者于入院前11 h突发言语不清伴右肢活动不利,无头痛头晕,无明显意识障碍,无恶心呕吐,就诊于天津市环湖医院急诊,行头颅计算机断层扫描(computed tomography,CT)示左侧基底节脑出血,血肿量约20 ml(图1),给予保守治疗,入院前2 h患者突发意识状态较前加重,查体:昏睡,刺激可睁眼,可发音,不能对答,瞳孔左∶右=2∶2mm,光反应(+),左肢肌力V级,右肢肌力0级,左侧巴氏征(-),右侧巴氏征(+),头颅CT 检查显示血肿较前明显增多,血肿量约45 ml(图2),在完善血常规,凝血,免疫和血生化等未见明显异常,紧急行开颅血肿清除术,采用左侧额颞发际内翼点人路切口,依次切开皮肤、皮下及颞肌后,皮肌瓣翻向前,电钻打孔,铣刀铣开颅骨,咬除部分颞骨鳞部至颅中窝底,充分去除蝶骨嵴,予以止血,常规四周悬吊硬脑膜,弧形剪开硬脑膜,翻向颅底,显微镜下分离外侧裂,并逐渐释放脑脊液,释放脑脊液过程中,突发颅内大出血,由浅至深逐步解剖分离显露大脑中动脉,最终发现为左侧大脑中动脉上干分叉处动脉瘤,临时动脉瘤夹阻断大脑中动脉近端,分离动脉瘤颈部,以动脉瘤夹确切夹闭动脉瘤颈,去除临时阻断夹,穿刺动脉瘤体确认夹闭可靠,在脑内血肿处行颅内血肿清除术,患者清除血肿后颅内压力下降不满意,故同时行去骨瓣减压术,皮瓣下放置引流管1根,分层关颅,术后给予脱水、营养神经等治疗。术后患者神情,失语,遗留右侧肢体偏瘫,术后头CT见图3。
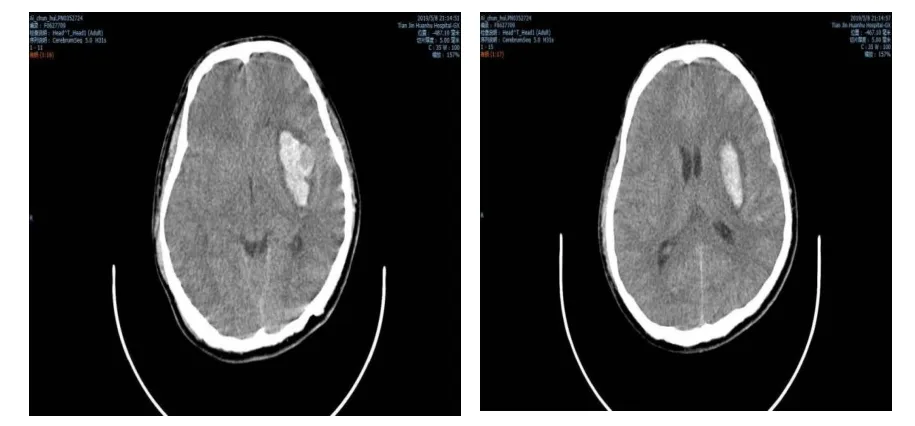
图1 急诊头CT显示左侧基底节脑出血约20ml

图2 复查头CT显示左侧基底节脑出血约45ml
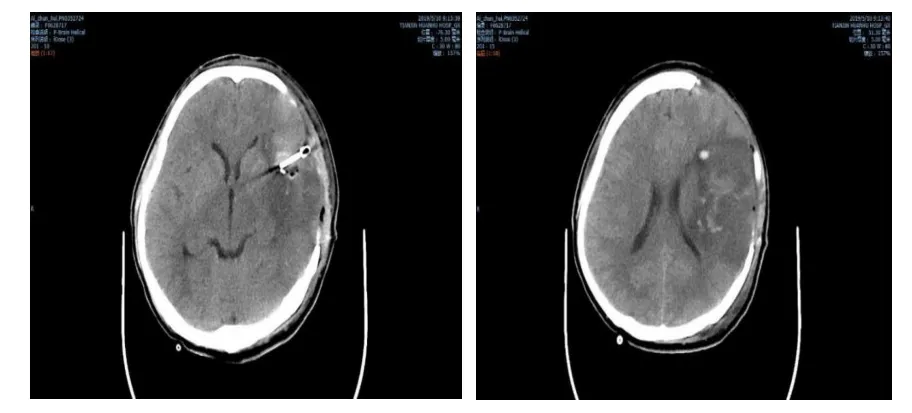
图3 术后复查头CT显示已行血肿清除术,动脉瘤夹闭术,去骨瓣减压术
2 讨论
颅内动脉瘤破裂出血85%表现为蛛网膜下腔出血,其余均表现为侧裂区、额叶、颞叶、基底节区等颅内血肿,颅内动脉瘤破裂在病史、年龄、临床及影像学表现上均与高血压脑出血极为相似,所以临床上误诊率非常高[1]。在一定程度上影响了患者的治疗,如何在早期做出明确诊断,给予相应的治疗是亟待解决的问题。颅内血肿的发生不仅与动脉瘤的位置有关,也与动脉瘤的出血量和出血角度有关,若动脉瘤与软脑膜粘连紧密,且蛛网膜下腔内出血形成的凝血块阻碍了再次出血的扩散,则出血很容易进入脑实质形成脑内血肿[2]。国内外仅有少量报道单纯脑内血肿起病的颅内动脉瘤的文献,结合相关文献报道及对本文资料的分析,笔者发现,以单纯脑内血肿起病的破裂大脑中动脉瘤,其血肿部位多位于外侧裂附近,与外侧裂池没有明显的分界或仅有薄层脑实质分界,这与高血压脑出血血肿特点有所不同[3]。形成这种影像学特点的主要原因:(1)动脉瘤瘤体长入脑实质内,部分动脉瘤瘤体可以完全被脑实质包裹,甚至因多次少量破裂出血与周围脑实质形成粘连。因而一旦破裂出血,高流量的动脉血可能直接冲人脑实质内形成血肿,蛛网膜下腔反而没有出血表现。(2)CT诊断蛛网膜下腔出血的灵敏度随出血时间延长而降低,即使出血当天检查仍有10%的患者为阴性,故可能由于诊断灵敏度的原因致使部分合并蛛网膜下腔出血和脑内血肿的患者仅表现为单纯脑内血肿[4]。
本例单纯表现为基底节区血肿,无明显蛛网膜下腔出血,并且与外侧裂池有明显的分界的大脑中动脉瘤破裂出血十分罕见,故容易误诊,此患者头颅CT显示血肿腔外侧有一圆形混杂密度影,应予以重视,考虑为巨大动脉瘤显影,此患者术前无脑疝,术前应完善相关的血管检查,如头CT血管造影(CT angiography,CTA),数字减影血管造影(digital subtraction angiography,DSA)等,不应该急于行开颅手术治疗。目前,DSA仍然是诊断颅内动脉瘤的金标准,但合并大量血肿特别是脑疝患者需尽早手术清除血肿,限制了其应用。CTA检查所需时间短,图像重建快,对直径大于2mm的颅内动脉瘤,可清楚显示动脉瘤的部位、指向、大小、瘤颈宽度及其与载瘤动脉的空间关系,因此,CTA已成为破裂颅内动脉瘤早期诊断的首选检查。
对于此患者,手术者的技巧尤为重要,因此类患者多数颅内压极高,有活动性出血,动脉瘤不稳定,术中极有可能破裂出血,开颅时需做好一期去骨瓣准备,骨窗要够大够低,需采用额颞瓣,蝶骨嵴需提前处理好,剪开硬膜后,不要急于清除血肿,应先行锐性解剖外侧裂释放脑脊液,一并可清除部分外侧裂附近的浅表血凝块,重点探查M1、M2段。注意血肿压迫下血管移位的情况,由浅人深,显露并夹闭动脉瘤。术中可用吸引器结合生理盐水反复冲洗清除侧裂内的积血,一些血肿与穿支血管粘连不易清除的不要强行清除,以免损伤血管或加重,术后脑血管痉挛。若颅内压极高来不及释放脑脊液减压,应尽可能先行显露近端血管,临时阻断后小心清除血肿减压,寻找可能的责任动脉瘤并行夹闭[5]。动脉瘤中大型及不规则形动脉瘤多见,合理的临时阻断可以更加安全有效地分离动脉瘤,减低瘤体张力,保护穿支血管,也便于复杂动脉瘤载瘤动脉的塑型重建,但应尽可能减少临时阻断时间。尽管 Lavine等[6]的研究认为,阻断10 min内是安全的,但由于大脑中动脉远端侧支循环少,笔者认为每次临时阻断时间一般控制在5 min以内。有条件的单位采用术中体感和运动诱发电位监测可以更客观地指导临时阻断时间。国外学者研究发现,合并脑内血肿量越多,患者预后越差,因而提出手术应尽可能清除血肿的观点。国内亦有术中尽可能清除血肿,可降低术后并发症的报道。有关血肿清除我们的观点是,对于靠近侧裂区域的血肿应尽可能清除;而对于深在部位的血肿,不必完全清除;若压力高可清除部分血肿,达到减压效果即可[7]。是否还纳骨瓣,我们的经验与国内其他研究观点一致,要根据患者术前的情况综合评估,术前合并脑疝和术中颅内压下降不满意者,建议一期去骨瓣。
总之,对于颅内自发性血肿,年轻患者,在考虑高血压性的同时还要考虑动脉瘤的可能,应尽量完善相关的血管检查,这样才能减少不必要的风险做到有的放矢。

