全腹腔镜下吻合、下腹部外横内纵切口取标本术(类-NOSES)在结直肠癌中的应用效果*
陈海鹏,马晓龙,原皓,杨明,赵志勋,关旭,姜争,周海涛,郑朝旭,刘正△,王锡山△
1 国家癌症中心/国家肿瘤临床医学研究中心/中国医学科学院北京协和医学院肿瘤医院结直肠外科100021北京
2 国家癌症中心/国家肿瘤临床医学研究中心/中国医学科学院北京协和医学院肿瘤医院麻醉科100021北京
有研究显示,2015年中国结直肠癌新发病例约376 300 人,死亡病例约191 000 人,且呈现逐年上升趋势[1],严重威胁我国人民的生命健康及生活质量。根治性手术目前是治愈结直肠癌的重要手段。近年来,随着微创外科理念的不断更新和技术的进一步发展,在彻底根治肿瘤的同时,如何最大限度的保留器官功能、减少机体创伤、加速康复成为临床关注热点。腹腔镜手术以其出血量少、围手术期并发症发生率低、伤口感染和切口疝发生率低、肠道功能恢复早、住院时间缩短等优势成为结直肠癌根治手术的首选方式[2],并逐步替代开腹手术。目前,腹腔镜手术已发展出多孔、双孔和单孔等技术,吻合方式可分为体内和体外吻合,标本取出方式有经腹壁辅助切口和经自然腔道[3-4]。王锡山教授[4]提出了10余种腹部无辅助切口经自然腔道取标本手术(natural orifice specimen extraction surgery,NOSES)术式,普遍适用于各个部位的结直肠肿瘤手术,该种术式实现了腹腔镜下切除吻合、标本经自然腔道取出及腹部无辅助切口,堪称“微创中的微创”。然而NOSES手术有严格的手术适应证,并非适用于所有患者,对不适宜接受NOSES 术的患者,王锡山教授团队经过研究,依据NOSES 的理念,采用在全腔镜下完成切除、吻合后,将标本及纱条置入自制取物袋内,在患者下腹部作外横内纵切口,置入切口保护套,在切口保护套及自制取物袋的“双套两重保护”下取出结直肠肿瘤标本,实现无菌无瘤操作,取得良好的效果,本文将这类手术称之为“类-NOSES 术”。其定义为全腹腔镜下手术切除肿瘤及消化道重建与NOSES 术相同,但由于性别、肿瘤大小等原因,必须经腹壁辅助切口取标本,腹壁切口一般选择相对隐蔽、疼痛轻或原手术瘢痕处的位置。现将本单位58 例结直肠癌患者接受“类-NOSES”术的临床资料进行总结分析,探讨此种术式的疗效及安全性,现报告如下。
1 资料与方法
1.1 临床资料
回顾性分析中国医学科学院肿瘤医院结直肠外科2016年1月至2019年2月58 例接受“类-NOSES”手术的结直肠癌患者临床资料,其中男性36 例,女性22 例;年龄32~78 岁,中位年龄60 (53.75~62.25)岁;直肠癌8 例,乙状结肠癌25 例,降结肠癌7 例,横结肠癌1 例,升结肠癌17 例;12 例患者有肿瘤家族史;29 例患者合并其他疾病,包括高血压病、心脏病、心肌梗死和既往手术史。所有患者于术前经病理证实为结直肠癌,且影像学检查结果未提示远处转移证据,所有患者术前均签署知情同意书。
1.2 手术方法
1.2.1 麻醉选择与体位要求患者行全身麻醉或者全麻联合硬膜外麻醉,取分腿平卧位或功能截石位。术者站位:升结肠癌、横结肠癌手术,术者站位于患者左侧,助手站位于患者右侧,扶镜手站位于术者同侧或者患者两腿之间。降结肠癌手术时,术者站位于患者右侧,助手站位于患者左侧,在处理脾曲时,助手换位至患者两腿之间;在进行消化道重建和标本取出时,助手返回到患者左侧;扶镜手站位于术者同侧。乙状结肠癌、直肠癌时,术者站位于患者右侧,助手站位于患者左侧,扶镜手站位于术者同侧。采用常规五孔法置入腹壁Trocar,进镜至腹腔常规探查肝脏、胆囊、胃、脾脏、结肠、小肠、大网膜和盆腔有无肿瘤种植以及有无腹水。
1.2.2 标本切除均采用内侧入路,以血管为导向,处理血管,清扫淋巴结,再行裁剪系膜后,将切除的标本及所有纱条统一放入自制标本袋中(图1A),置于腹腔内,准备全腔镜下吻合。
1.2.3 全腔镜下消化道重建(1)升结肠癌:全腔镜下行“回肠-横结肠功能性端端吻合术”,将末端回肠拉至上腹部与横结肠平行摆放,判定两侧肠管血运及张力,置入直线切割闭合器,行“回肠-横结肠功能性端端吻合”(图1B),确认无出血后更换钉仓,横行切断闭合回肠及横结肠共同开口,完成吻合(图1C)。镜下浆肌层缝合回-横吻合口结合处,以减轻吻合口张力,缝合加固吻合口(图1D)。(2)降结肠癌、横结肠癌:全腔镜下行“功能性侧侧吻合消化道重建术”,将远端结肠拉至上腹部与近端结肠平行摆放,在距远、近结肠残端各8 cm 处肠管应用缝合线缝合固定(图1E),判定两侧肠管血运及张力。先后于远、近结肠残端对系膜侧做1 cm 切口,用碘伏纱布消毒肠腔。经术者主操作孔置入直线切割闭合器,于一侧肠腔内置入直线切割闭合器钉仓,暂时关闭钳口。术者和助手抓取另一侧肠腔,松开钳口,将肠管套上钉砧,进行必要的调整,确认无误后击发,完成“结肠间侧侧吻合”(图1F)。再用碘伏纱条擦拭肠腔,确认无出血后,在两侧肠管断端缺口两端应用缝合线各缝合1针固定,术者及助手分别牵拉缝线尾端,使肠管断端远离对侧肠壁并呈直线,用直线切割闭合器闭合两侧肠管共同开口(图1G),完成“功能性侧侧吻合消化道重建术”。镜下浆肌层缝合吻合口结合处,以减轻吻合口张力(图1H)。(3)乙状结肠癌、直肠癌:全腔镜下行“乙状结肠-直肠端端三角吻合”,经下腹横切口,行乙状结肠荷包缝合,将抵钉座置入乙状结肠腔内,助手将环形吻合器经肛门置入,靠近直肠残端的一角旋出穿刺器(图1I),完成对接。调整结肠系膜方向,完成“乙状结肠-直肠端端三角吻合”(图1J),取出吻合器检查吻合口完整性。可以镜下缝合危险三角(图1K),经肛门注水、注气试验检查吻合口确认通畅、无渗漏及出血。
1.2.4 标本取出取下腹部外横内纵小切口,在下腹双侧髂前上棘水平以下,一般在耻骨联合与脐连线中点或沿患者下腹部皮肤自然弧形皱褶,长度一般约5 cm,采用“外横内纵”的方式,切开皮肤、皮下脂肪,分离皮下组织形成“菱形”,纵行切开腹直肌前鞘,不切断腹直肌,以止血钳在两腹直肌间分离。用拉钩扩展暴露腹膜,再纵行切开腹膜进入腹腔,注意勿损伤膀胱。置入切口保护套,在切口保护套及自制保护套“双套保护”下,严格按照无菌无瘤原则,取出切除的结、直肠切除标本及纱布条(图1L)。
1.2.5 腹腔无瘤处理(1)预防性无瘤措施:所有患者手术后常规行3 000 mL 温蒸馏水冲洗腹盆腔,清除腹腔脱落的肿瘤细胞。(2)治疗性无菌措施:术中判定T4期的患者,给与术中常温灌注化疗,在手术过程中更需遵循无菌原则和无瘤原则,严格控制和防范腹腔感染、腹腔肿瘤种植、切口种植转移的发生。最后,经Trocar孔置入2根引流管于吻合口处,解除气腹,逐层关闭腹壁切口及Trocar孔,术毕(图1M)。术后1 个月腹壁恢复情况见图1N。
1.2.6 术后镇痛术后常规给予舒芬太尼150 μg配置止痛泵微量泵入,腹部小切口及Trocar 孔给予0.5%罗哌卡因局部浸润麻醉。
1.3 观察指标
收集58 例患者的临床资料,包括手术时间、切口长度、术中出血量、术后住院时间、术后肛门排气时间、术后疼痛评分。疼痛采用视觉模拟评分(visual analogue scale,VAS)评定,0 分表示无痛,1~3分为轻度疼痛,4~6分为中度疼痛,7~10分为重度疼痛,大于10分为剧烈疼痛。
1.4 随访
对本组患者采用门诊复诊、电话及微信联系的方法进行随访,随访内容包括:切口是否感染,是否伴发切口疝和切口部位肿瘤种植等,术后是否便血及腹痛。末次随访时间截止至2019年4月15日。
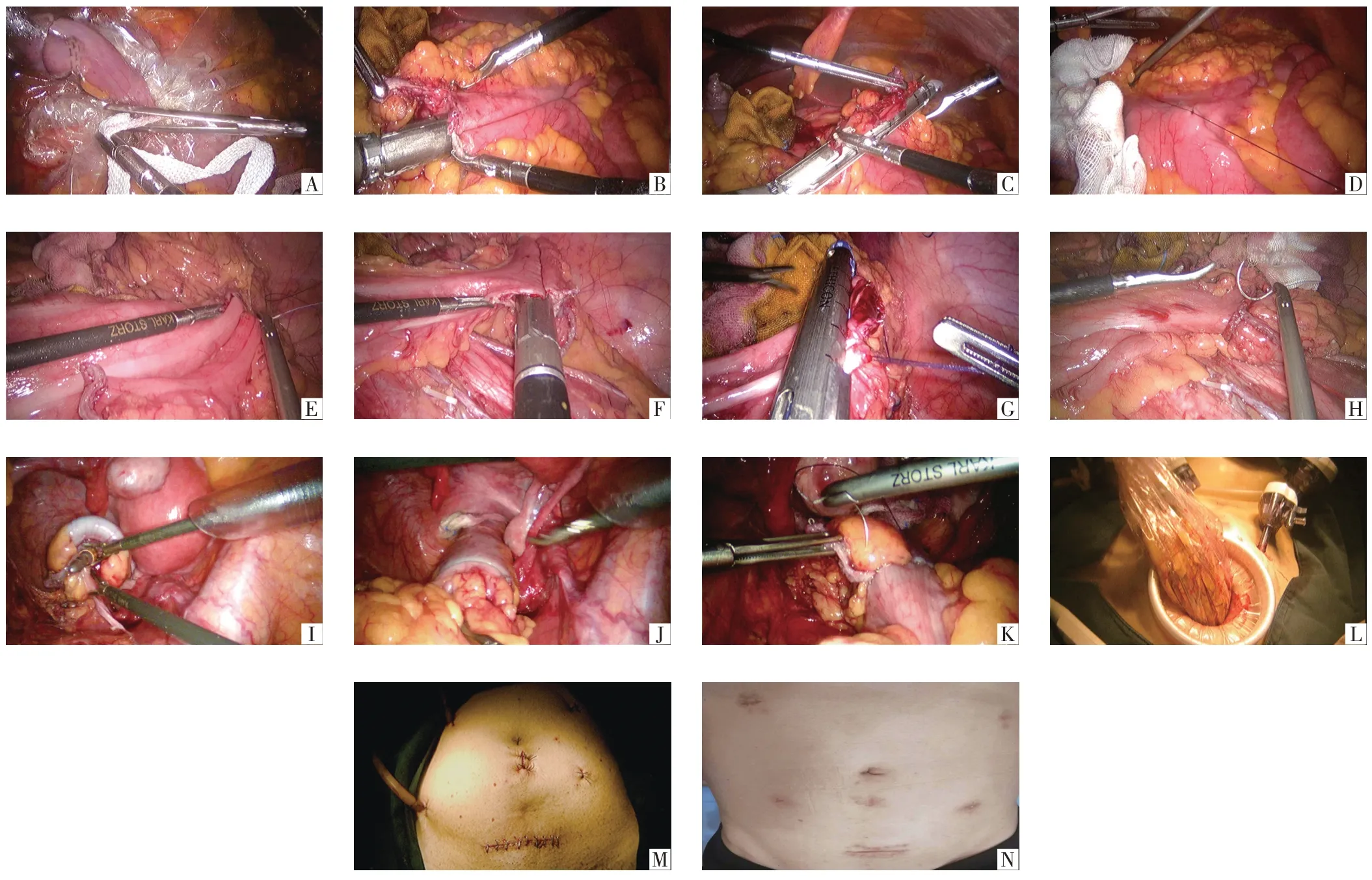
图1 “类-NOSES”手术过程
1.5 统计学分析
采用SPSS 16.0统计软件进行数据分析,计数资料采用例数(n)表示,计量资料采用M(QL,QU)表示。
2 结果
2.1 不同部位结直肠癌患者手术相关指标分析
58 例患者均顺利完成手术,无中转开腹病例,中位手术时间134.50(91.50,174.75)min,中位切口长度5.00 (5.00,5.25) cm,中位术中出血量20.00(20.00,50.00)mL,中位术后肛门排气时间3.00 (3.00,3.00) d,中位住院时间7.00 (6.00,7.25)d。术后当日中位疼痛评分2.50(1.00,3.00)分,术后第3 d 中位疼痛评分1.00 (1.00,1.25)分,术后第5 d中位疼痛评分0.00(0.00,1.00)分。
其中不同部位结直肠癌患者手术相关指标分析如下,直乙交界癌:中位手术时间88.50(73.50,97.50)min,中位切口长度5.00(5.00,5.75)cm,中位术中出血量50.00(27.50,162.50)mL,中位术后肛门排气时间3.00(2.25,3.75)d,中位住院时间7.00(6.25,7.00)d。直肠癌:中位手术时间80.00 (66.75,148.75) min,中位切口长度4.50(4.00,5.75)cm,中位术中出血量25.00(20.00,52.50) mL,中位术后肛门排气时间3.00 (2.25,3.00)d,中位住院时间7.00(6.25,7.00)d。乙状结肠癌:中位手术时间108.00 (89.00,142.00)min,中位切口长度5.00(4.50,6.00)cm,中位术中出血量20.00(20.00,30.00)mL,中位术后肛门排气时间3.00(2.00,3.00)d,中位住院时间7.00(6.00,8.00)d。升结肠癌:中位手术时间174.00(140.00,187.00)min,中位切口长度5.00(5.00,5.00)cm,中位术中出血量20.00(20.00,50.00)mL,中位术后肛门排气时间3.00(3.00,4.00)d,中位住院时间6.00(5.00,7.00)d。降结肠癌:中位手术时间160.00(126.00,220.00)min,中位切口长度5.00 (5.00,6.00) cm,中位术中出血量50.00(20.00,100.00)mL,中位术后肛门排气时间3.00 (3.00,3.00) d,中位住院时间7.00 (6.00,10.00)d。横结肠癌:手术时间230.00 min,切口长度5.00 cm,术中出血量20.00 mL,术后肛门排气时间3.00 d,住院时间6.00 d。
2.2 术后随访情况
58 例患者均进行术后随访,随访时间2~36 个月,无失访病例,均无吻合口出血、吻合口漏、切口感染、切口疝和切口部位肿瘤种植等并发症发生。
3 讨论
外科手术切除是结直肠癌主要的治疗手段,在过去100年里,开腹手术是治疗结直肠癌首要的术式,但切口大、出血多、恢复慢等是开腹手术面临的主要问题。随着微创技术的发展,微创概念深入人心,腹腔镜手术成为更多外科医生的选择。腹腔镜手术和开腹手术相比,具有切口小、术后疼痛轻、恢复快等优势,且与开腹手术远期疗效相当[5-6]。普通腹腔镜手术常需要腹壁辅助切口,造成腹壁功能障碍及瘢痕形成。近几年,王锡山教授团队研究出一系列NOSES 术式,其定义是结直肠癌手术中使用腹腔镜器械、经肛手术内镜或软质内镜等设备完成腹腔内手术操作,并经自然腔道(直肠或阴道)取标本的腹壁无辅助切口手术。该类手术与常规腔镜手术最大的区别在于标本经自然腔道取出、无腹壁取标本的辅助切口,术后腹壁仅存留几处微小的Trocar 瘢痕。NOSES 术式具有以下特点:(1)普遍适用于各个部位的结直肠肿瘤;(2)腹腔镜下吻合;(3)标本经自然腔道取出及腹部无辅助切口。然而NOSES 手术有严格的适应证,并非适用于所有患者,因此,王锡山教授依据NOSES 的理念,对肿瘤直径较大、肥胖、男性等不适用NOSES术的结直肠肿瘤患者,采取在全腔镜下完成切除、吻合后,在下腹部作外横内纵切口,经此切口取出结、直肠肿瘤切除标本,我们将这类手术称之为“类-NOSES”术。该术式是NOSES 手术理念及技术的延伸,其特点为:(1)普遍适用于结直肠的各个部位;(2)腹腔镜下吻合;(3)标本经腹部外横内纵切口取出,腹壁切口时,一般选择相对隐蔽、疼痛轻或原手术瘢痕处的位置。在结直肠癌手术中,消化道重建是关键步骤,随着腹腔镜技术及吻合器材的发展,完全腹腔内吻合不再是一个技术难题。腹腔镜腔内吻合根据手术方式及手术部位不同分为顺蠕动侧侧吻合、重叠三角吻合、改良三角吻合法[7]。很多临床研究证实全腹腔镜下吻合是安全的,Ho等[8]采用器械完全在腹腔镜下完成回结肠的吻合,手术时间大大缩短,获得了很好的早期疗效,该研究认为全腔镜下采用器械行回结肠吻合是安全的,值得推广应用。Milone 等[9]在右半结肠癌对比体外吻合及腹腔内吻合的疗效及安全性,结果显示体内吻合排气时间明显缩短,术后并发症更少。苏昊等[10]分析了应用腔内三角吻合技术行完全腹腔镜左半结肠切除术的近期疗效,11 例左半结肠癌患者均完成了腹腔内三角吻合,无中转开腹,无围术期患者死亡,因此说明左半结肠癌腔内三角吻合技术安全,尤其对于体外肠道吻合困难的部位,在腹腔镜下吻合肠道的“完全腹腔镜手术”便显示出了极大的优势。
对于腹壁切口的选择,王杰等[11]对93例行腹腔镜下直肠癌根治术的患者资料进行分析,该研究中42名患者采用下腹部辅助纵切口(简称纵切口),51名患者采用耻骨上辅助横切口(简称横切口),结果表明横切口组在24 h 和72 h 的术后疼痛评分(VAS评分)低于纵切口组,差异有统计学意义(P <0.05);纵切口组术后切口感染率为14.3%,横切口组术后切口感染率为2.0%,两组比较差异有统计学意义(P <0.05)。Lim等[12]对147例结直肠手术患者术后不同时期进行VAS 评分,结果表明经脐的纵行切口术后较下腹横行切口疼痛明显。既往研究在腹腔镜结直肠手术中采用耻骨上横切口的切口疝发生率明显低于左下腹斜行切口和中线切口[13-15]。
综上所述,全腹腔镜下吻合、腹壁外横内纵切口取标本术式(类-NOSES术)在结直肠癌患者中的应用使得取标本的切口更短、更美观,充分体现了腹腔镜技术的微创优势。但本研究样本数较少,仍需大样本随机对照研究数据支持此术式的较好短期外科结局及长期预后。

