舍曲林联合艾地苯醌治疗卒中后抑郁80例疗效观察
脑卒中严重危害人类健康,其高发病率、高死亡率、高致残率给社会、家庭带来沉重的负担和痛苦[1]。卒中后抑郁( post- stroke depression,PSD)是较常见的精神症状之一,以卒中后情绪低沉、兴趣丧失为特点的心境障碍[2]。 PSD与卒中不良预后密切相关,严重影响卒中病人的神经功能恢复,降低生活质量, 延长住院天数及增加诊疗费用,甚至卒中的致残率及死亡率也在增长。 在卒中发病后最初3个月内卒中后抑郁的累计患病率是27.3%[2]。本研究观察舍曲林联合艾地苯醌治疗卒中后抑郁的临床效果。
1 资料与方法
1.1 观察对象 入选我院神经内科2015年1月—2017年12月卒中后抑郁病人80例,脑梗死55例,脑出血25例,将入选病人随机分为舍曲林联合艾地苯醌组(治疗组)和舍曲林组(对照组)。治疗组40例,男22例,女18例;年龄40~68(52.0±11.2)岁;脑梗死28例,脑出血12例。对照组40例,男18例,女22例;年龄44~71(54.2±12.1)岁;脑梗死27例,脑出血13例。治疗前两组病人在年龄、性别、卒中种类、抑郁症的严重程度、神经功能缺损程度及日常生活能力Barthel指数(BI)评分等方面差异均无统计学意义(P>0.05)。
1.2 诊断标准 符合全国第四届脑血管病会议修订的诊断标准,行头颅 CT或磁共振成像(MRI)确诊,经 “90秒四问题提问法” 进行筛查,按照中国精神疾病分类方案与诊断标准第3版(Chinese classification of mental disorders, CCMD-3)[3]标准。
1.3 纳入标准 应用汉密尔顿抑郁量表(HAMD)进行评估,评分≥7分。
1.4 排除标准 昏迷,明显失语、失认、痴呆及其他中枢神经系统疾患及其并发症,严重心脏病、青光眼以及既往有器质性精神障碍、近期有不良生活事件。
1.5 治疗方法 两组均给予脑卒中常规治疗及支持性心理治疗的认知行为疗法,通过交谈让病人充分宣泄情绪,并给予鼓励、支持,宣教脑血管病基础知识、康复计划及预后情况并进行疏导,消除悲观情绪,增强锻炼。治疗组予舍曲林50 mg/d,艾地苯醌每次30 mg,3次/日,共 4周。对照组予舍曲林50 mg/d,共 4周。
1.6 观察指标及疗效评定 分别在治疗前及治疗后4周、8周、12周时各评定1次,采用HAMD、美国国立卫生研究院卒中量表神经功能缺损评分(NIHSS)、BI及副反应量表(TESS)评定。治疗副反应量表,在同类量表中项目最全,覆盖面最广,从严重度、药物和症状的关系、采取的措施三方面进行评分。HAMD评分7~16分为轻度抑郁,17~23分为中度抑郁,≥24分为重度抑郁[4]。评分由两名高年资神经内科医生完成。副反应量表由精神科医生进行评定。治疗前及治疗后第12周各行血常规、肝功能、电解质检查1次。
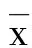
2 结 果
2.1 两组HAMD变化比较 两组在治疗后4周、8周、12周时 HAMD与治疗前比较,评分均明显降低(P<0.05);治疗组治疗后4周、8周及12周 HAMD评分明显低于对照组(P<0.05)。 详见表1。
2.2 两组Barthel指数、 NIHSS评分比较 与治疗前比较,两组治疗后4周、8周及12周 Barthel指数升高、 NIHSS评分明显降低,差异有统计学意义(P<0.05);与对照组比较,治疗组治疗后4周、8周及12周 Barthel指数升高, NIHSS评分明显降低,差异有统计学意义(P<0.05)。详见表2、表3。
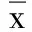
表1 两组治疗前后HAMD评分变化(±s) 分
与本组治疗前比较,1)P<0.05;与对照组同期比较,2)P<0.05
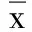
表2 两组治疗前后Barthel指数变化(±s) 分
与本组治疗前比较,1)P<0.05;与对照组同期比较,2)P<0.05
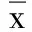
表3 两组治疗前后NIHSS评分变化(±s) 分
与本组治疗前比较,1)P<0.05;与对照组同期比较,2)P<0.05
2.3 不良反应 使用治疗TESS统计不良反应。有3例病人出现口干、恶心,食欲下降,未影响治疗。1例病人出现皮肤出血点,急查血常规血小板正常,凝血系列正常。1例病人无明显原因出现低钠血症,血钠120 mmol/L,经输注高渗氯化钠后血钠恢复正常。两组间不良反应评分比较无统计学意义(P<0.05)。详见表4。
表4 两组不良反应评分(±s) 分
与同组治疗后2周比较,1)P<0.05
3 讨 论
PSD发病率较高且不容易诊断,发病高峰期集中在脑卒中 6 个月内,影响病人的预后效果[5],受文化因素影响,多半卒中病人对PSD认识较少甚至有病耻感,加上神经内科医生对抑郁症诊断经验不足,精神科医师的严重缺乏,致使大多数PSD病人并不能及时准确识别及处理,从而使 PSD病人的致残率、复发率居高不下。卒中后抑郁常伴有认知能力损害,直接影响病人神经功能恢复和生存质量PSD与认知功能障碍相互影响[6],加重病人神经功能缺损症状,严重影响其生活质量,增加病死率。
PSD病人常表现为情感淡漠、兴趣丧失,甚至对疾病否认及强哭强笑等表现。对失语病人应观察其可能表现迟钝、漠然、被动,情感反应变少,特别是感觉性失语病人,不能理解,答非所问,配合差,甚至有的被误诊为精神病,这些均高度提示存在PSD。PSD是生物-心理-社会模式等多重因素作用的结果,特别是现代医学已转变为生物-心理-社会模式,心理支持显得尤为重要,通过心理支持可让病人充分宣泄悲观情绪,发挥病人的潜在力量,面对现实,树立战胜疾病的勇气,并利用家庭的强大支持力,积极、主动配合锻炼,促进神经功能恢复。
有学者支持以生物学原因为主,同时存在心理及社会因素作用。PSD发生可能与5羟色胺(5-HT)及去甲肾上腺素(NE)神经递质水平下降有关[7]。急性脑卒中后抑郁的发病机制是由于病变破坏去甲肾上腺素能神经元5-HT能神经元及其通路(去甲肾上腺素能和5-HT能神经元胞体位于脑干,其轴突通过丘脑及基底节到达大脑皮层),使这两种神经递质水平降低,引发抑郁症状。选择性5- HT再摄取抑制剂(SSRIs)是目前用于治疗 PSD的一线药物[8],其作用机制为抑制突触前膜5- HT的再摄取,增加突触间隙内5- HT的浓度,提高5- HT能神经的传导,舍曲林属该类药物,可选择性抑制中枢神经系统对5-HT再摄取,使突触间隙中5-HT浓度增高[9],发挥抗抑郁作用。
艾地苯醌作为线粒体保护剂,是有机合成物,分子式C19H30O5,具有良好的抗氧化活性,是一种非常有效的抗氧化剂,可以通过血脑屏障,增强大脑的新陈代谢,优化脑细胞中线粒体电子传递系统的功能,阻止活性氧自由基的生成和减少氧化应激反应,从而保护细胞膜;对钙离子通道有阻滞作用,减少氧自由基和钙超载时对神经元的损害;对脑功能代谢和脑功能障碍有改善作用,同时提高脑内葡萄糖的利用率,促进ATP的生成,改善脑内神经递质5-HT的代谢。艾地苯醌具有抑制血小板聚集、抗动脉粥样硬化作用[10],艾地苯醌对脑能量代谢障碍和脑功能障碍均有改善作用,有助于神经修复。另外,艾地苯醌影响单胺的代谢,它能刺激5-HT和NE的释放从而发挥抗抑郁作用[11]。
本研究通过选择性舍曲林联合艾地苯醌,两者相得益彰,脑功能的改善促进了抑郁的恢复,抑郁症状的改善又加速了神经功能的恢复,减少了病人的致残率及死亡率,且未发现出现严重不良反应,不影响后续治疗。

